Após a morte de uma jovem que morreu de uma embolia pulmonar, muitos perguntam: Quão segura é a pílula? A conclusão: o risco absoluto é baixo, a pílula combinada é melhor tolerada. No entanto, deve estar ciente das contra-indicações e saber quando deve parar imediatamente de tomar a pílula.
Há dois anos, o caso de uma jovem mulher ocupou os meios de comunicação e médicos: a rapariga tinha morrido de embolia pulmonar dez meses depois de ter começado a tomar a pílula. Na Suíça, 40% das mulheres de 15-34 anos e 14% das mulheres de 35-49 anos utilizam contraceptivos orais [1]. Um método contraceptivo seguro, fácil de usar, que adicionalmente ajuda alguns contra a acne ou a dismenorreia. Mas depois do trágico caso da jovem rapariga, muitos se interrogaram: Quão segura é a pílula? Dependendo da preparação, as mulheres que tomam a pílula têm cerca de três a sete vezes o risco [2, 3] de contrair uma trombose. “Porque milhares de mulheres tomam a pílula, é de esperar que algumas delas tenham uma trombose”, diz Jan-Dirk Studt, MD, médico sénior e chefe do laboratório de hemostasia do Hospital Universitário de Zurique. “No entanto, o risco basal de trombose das mulheres jovens é baixo, pelo que o risco absoluto para os indivíduos continua a ser baixo”.
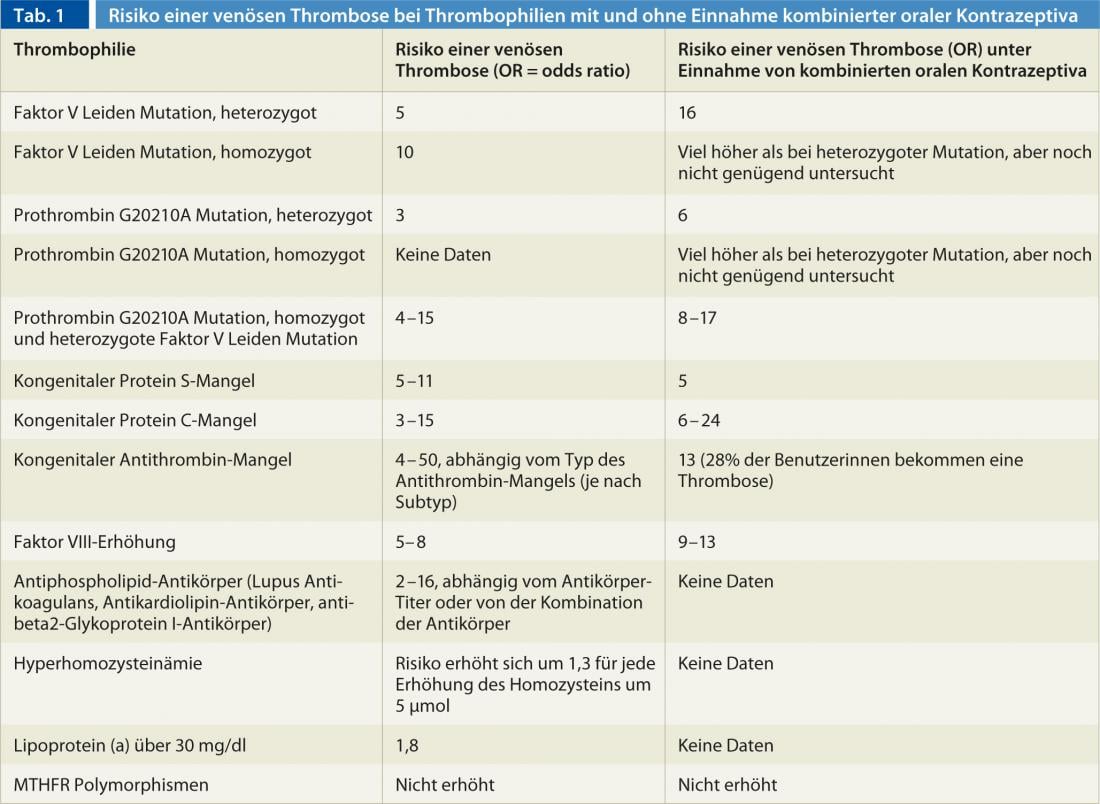
O risco de tromboembolismo depende da idade, genes e outros factores de risco. Um parâmetro de cálculo comum é o chamado “woman-years”. Por exemplo, o risco de trombose sem a pílula é de 1-2 por 10.000 mulheres-anos em mulheres de 15-35 anos, e de 3-8 em mulheres de 35-44 anos. Isto significa que se forem observadas 10.000 mulheres durante um ano, ocorrerão uma a duas ou três a oito tromboses. Para os que tomam a pílula, o risco é cerca do dobro, pelo que seriam 2-4 ou 6-9 tromboses em 10.000 mulheres no espaço de um ano. Obesidade, tabagismo, varizes, imobilidade devido a cirurgia, lesões ou viagens, assim como factores genéticos podem aumentar várias vezes o risco de trombose (Tab. 1).
O risco de trombose depende da quantidade de estrogénio
Com a pílula, a quantidade de estrogénio e o tipo de progestogénio determinam o risco. “Isto porque as hormonas afectam os componentes do sistema de coagulação”, explica o Dr. Studt. Por exemplo, o etinilestradiol promove a coagulação aumentando os factores que promovem a coagulação e diminuindo os factores que inibem a coagulação, tais como a proteína S. “Pouco depois da introdução da pílula nos anos 60, tornou-se evidente que o risco de trombose dependia em grande parte da dose de estrogénio”, diz o Dr. Studt. Ao longo dos anos, a dose de estrogénio foi reduzida cada vez mais, o que também reduziu o risco de trombose. As preparações actuais contêm geralmente 30 µg ou 20 µg de etinilestradiol. O componente progestagénico parece neutralizar o efeito protrombótico do estrogénio.
Os comprimidos de segunda geração têm melhor desempenho
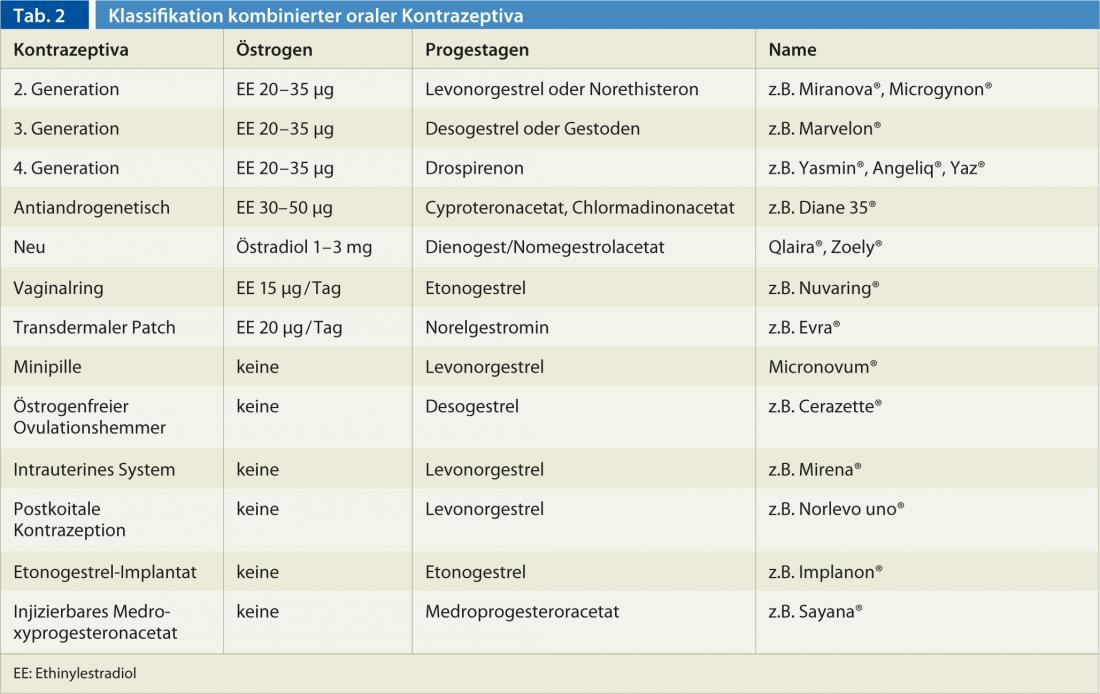
Os contraceptivos combinados contendo etinilestradiol e levonorgestrel pertencem à segunda geração, os que contêm gestodeno ou desogestrel à terceira, e os preparados com drospirenona à quarta (Quadro 2). Aqueles com acetato de ciproterona, acetato de clormadinona ou dienogest são chamados comprimidos antiandrogénicos. “Para além da dose de estrogénio, o componente progestagénico de um comprimido também influencia o risco de trombose”, explica ainda o Dr. Studt. “Os comprimidos de segunda geração com o levonorgestrel de progestogénio têm o melhor desempenho a este respeito”. Por exemplo, as preparações de segunda geração estão associadas a um risco quatro vezes maior do que se a mulher não tomar a pílula, com gestodeno o risco é cerca de 5,6 vezes maior, com desogestrel 7,3 vezes maior e com drospirenona 6,3 vezes maior [4]. As pílulas antiandrogénicas, por outro lado, têm um risco quatro vezes maior do que a segunda e, portanto, parecem ser os contraceptivos com o maior risco de trombose [5].
Recentemente, duas novas pílulas sem etinil estradiol entraram no mercado. Um contém estradiol valerato e dienogest (Qlaira®), o outro estradiol e nomegestrol (Zoely®). Diz-se que os factores promotores da coagulação são activados menos do que com os comprimidos de segunda geração, e que os parâmetros metabólicos, como o HDL, são também menos afectados [6–8]. Se estes comprimidos também levam a menos tromboses ainda por ver.
Gessos e anel também aumentam o risco de trombose
Manchas liberadoras de hormonas ou anéis vaginais contêm um componente progestagénico de terceira geração, além de 20 µg ou 15 µg de etinil estradiol. O risco de trombose não parece ser menor com este tipo de aplicação. Assim, a aplicação transvaginal e transdérmica também levou a uma activação do sistema de coagulação [9, 10].
Os métodos contraceptivos que só funcionam com progesterona, tais como o “mini-pílula” ou o dispositivo intra-uterino Mirena®, não activam o sistema de coagulação. Até agora, existem apenas alguns estudos que investigaram o risco de trombose com contraceptivos contendo apenas progestogénio, pelo que o risco parece estar apenas minimamente aumentado, se é que existe [11].
“Se uma rapariga ou mulher jovem quiser a pílula, aconselho a combinação da pílula com estrogénio e progestina, porque é melhor tolerada”, diz o Prof. Michael von Wolff, MD, Chefe do Departamento de Endocrinologia e Medicina Reprodutiva no Inselspital em Berna. Os comprimidos de segunda geração são os mais seguros no que diz respeito ao risco de trombose. “Mas o terceiro ou quarto pode ser mais provável que seja considerado se o doente tiver certos desejos”. Por exemplo, os comprimidos com ciproterona ou dienogest são mais susceptíveis de aliviar a acne. “Em qualquer caso, não se deve esquecer de fazer um historial médico detalhado a fim de excluir factores de risco de tromboembolismo e contra-indicações”. Por outro lado, não faz sentido examinar todas as mulheres para a trombofilia. “Se existe uma história familiar de tromboembolismo, esta deve ser decidida caso a caso”. O Dr. Studt aconselha que se examine primeiro o paciente índice, ou seja, aquele em que o tromboembolismo tinha ocorrido. “Só se uma trombofilia hereditária for detectada neste último caso é que a mulher deve ser selectivamente rastreada para esta trombofilia”.
Pare imediatamente de tomar a pílula se tiver ACHES
O Prof. von Wolff apenas aconselha contra a pílula combinada em casos de contra-indicações absolutas. São enxaquecas com aura, idade superior a 35 e mais de 15 cigarros por dia, história de trombose, hipertensão mal controlada, enxaqueca sem aura em mulheres com mais de 35 anos e certas doenças hepáticas. “Sou cauteloso com qualquer obesidade pronunciada, grande consumo de nicotina e histórico de trombose na família – então aconselho primeiro um comprimido de progestogénio”.
O ginecologista tem uma mnemónica simples para quando deve parar de tomar a pílula imediatamente: Para ACHES: Dor abdominal (problemas de fígado), Dor no peito (embolia pulmonar, problemas cardíacos), Dor de cabeça (enxaqueca), Olho (problemas de visão, circulação cerebral, enxaqueca), Inchaço (trombose). Ao mesmo tempo, o Prof. von Wolff adverte contra a prudência exagerada: “As discussões sobre o risco de trombose da pílula são boas e importantes, mas isto é exagerado. Não se deve esquecer que a gravidez também comporta um risco acrescido de trombose e que a própria gravidez é um risco para as raparigas jovens. “Se escolher a pílula cuidadosamente, é um contraceptivo fiável, especialmente para raparigas jovens, e muito seguro em termos absolutos”, diz o Prof. von Wollff. “Os benefícios superam os riscos mínimos na maioria dos casos”.
Literatura/ fontes:
- Hess T: Checklist Contracepção Hormonal. Ars Medici 2011, 64-67.
- Van Hylckama Vlieg A, Middeldorp S: Terapias hormonais e tromboembolismo venoso: onde estamos agora? J Thromb Haemost 2011; 9: 257-266.
- Rott H: Riscos trombóticos dos contraceptivos orais. Curr Opinião Obstet Gynecol 2012; 24: 235-240.
- van Hylckama Vlieg A, et al: O risco trombótico venoso de contraceptivos orais, efeitos da dose de estrogénio e tipo de progestagénio: resultados do estudo de controlo do caso MEGA. BMJ 2009; 339: b2921.
- Klipping C, et al: Efeitos demostáticos de um novo contraceptivo oral à base de estradiol: um estudo aberto, aleatório, cruzado de valerato/dienogest estradiol versus etinilestradiol/levonorgestrel. Drogas 2011; 11:159-170.
- Junge W, et al: efeitos metabólicos e hemostáticos do estradiol valerate/dienogest, um novo contraceptivo oral: um estudo randomizado, aberto, de centro único. Clin Drug Investigation 2011; 31: 573-584;
- Agren UM, et al.: Efeitos de um contraceptivo oral monofásico e combinado contendo acetato de nomegestrol e 17b-estradiol em comparação com um que contém levonorgestrel e etinilestradiol na hemostasia, lípidos e metabolismo de carbohidratos. Eur J Contracept Reprod Health Care 2011; 16: 444-457.
- Gaussem P, et al.: Efeitos hemostáticos de um novo contraceptivo oral combinado, acetato de nomegestrol/17b-estradiol, em comparação com os do levonorgestrel/ethinyl estradiol. Um estudo duplo-cego, randomizado. Thromb Haemost 2011; 105: 560-567.
- Sitruk-Ware R, et al.: Efeitos do etinilestradiol oral e transvaginal sobre factores hemostáticos e proteínas hepáticas, num estudo aleatório e cruzado. J Clin Endocrinol Metab 2007; 92: 2074-2079.
- Jick SS, et al: Risco de tromboembolismo venoso não fatal em mulheres usando um adesivo transdérmico contraceptivo e contraceptivos orais contendo norgestim e 35 microg de etinil estradiol. Contracepção 2006; 73: 223-228.
- Royal College of Obstetricians and Gynaecologists (RCOG). Tromboembolismo venoso e contracepção hormonal. Orientação nº 40. Londres: RCoG 2004; 13; Organização Mundial de Saúde. Doenças cardiovasculares e utilização de contraceptivos orais e injectáveis apenas de progestogénio e contraceptivos combinados injectáveis. Contracepção 1998; 57: 315-324.
PRÁTICA DO GP