A 13ª Conferência da União das Sociedades Vasculares Suíças em Berna realizou-se sob o lema “Fatos e Mitos em Medicina Vascular”. Os peritos deram uma visão do seu trabalho e nos workshops os participantes puderam experimentar a sua própria mão.
Peter Mortimer do St. George’s Hospital em Londres discutiu um tema que infelizmente ainda não encontrou o seu devido lugar na vida quotidiana dos médicos. “A linfologia está em vias de se catapultar de uma negligência de 350 anos de volta à investigação clínica”, salientou o dermatologista. Até agora, faltavam as técnicas de exame e, portanto, os conhecimentos.
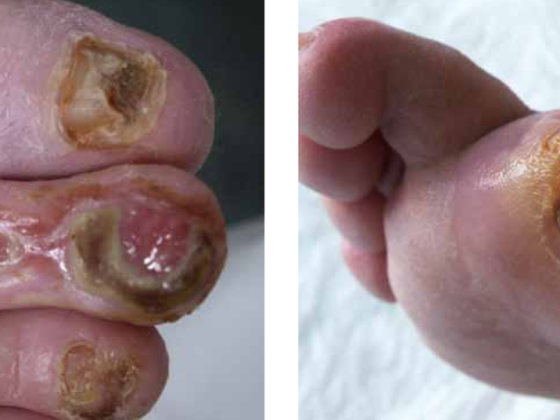
O grupo de investigação do Prof. Mortimer conseguiu encontrar os genes para cinco formas diferentes de linfedema não-hereditário, sendo conhecido um total de oito formas. Através de estudos com linfedema familiar e as alterações genéticas aí encontradas, espera-se descobrir ainda mais causas de mau funcionamento, mas também outras funções do sistema linfático. Por exemplo, a taxa de remoção anteriormente assumida do líquido dos tecidos (10% através da linfa, 90% através das veias) está certamente errada, como mostram as medições directas [1], sublinhou o Prof. Mortimer. “Cada edema venoso é na realidade um edema linfático”, observou ele em Berna. O edema periférico crónico é devido a falha linfática ou filtração capilar excessiva que excede a drenagem linfática. A função dos vasos linfáticos na obesidade mórbida também parece ser muito mais importante do que se pensava anteriormente. A absorção e transporte de gordura através da linfa poderia desempenhar um papel no desenvolvimento. A lipoaspiração como terapia para linfedema faz sentido do ponto de vista mecânico. No entanto, é importante que haja compressão permanente suficiente. Seria também muito importante ter um preditor de linfedema pós-operatório em cirurgia tumoral, que também está a ser procurado [2].
A investigação linfológica básica de Lausanne e Zurique também foi bem representada no congresso. Os vasos linfáticos e os gânglios linfáticos desempenham um papel muito mais activo na inflamação e na regulação imunitária do que se pensava anteriormente. Em modelos animais, poderia ser demonstrado que as forças de cisalhamento têm um significado para a função imunológica e que os vasos linfáticos se tornam abruptamente hiperpermeáveis sob pressão passiva. Actualmente, está também a ser realizada uma investigação intensiva sobre os pontos comuns entre vasculo- e linfangiogénese. A família VEGF é aqui o centro das atenções. Na doença de Milroy, os pacientes têm vasos linfáticos, mas estão inactivos. Os capilares linfáticos são capazes de absorver fluidos, proteínas e células, os vasos colectores para o transporte linfático. Ambos são necessários para um transporte linfático eficiente e uma resposta imunitária. Hoje em dia, a micro linfangiografia de fluorescência pode ser utilizada para determinar como a linfa flui e se o refluxo retrógrado está presente.
Paradigm shift em angiologia?
O estado actual dos novos anticoagulantes orais NOACs foi discutido por um especialista em coagulação, angiólogo e anestesista num simpósio à hora do almoço. Não só estas três disciplinas são desafiadas a tomar decisões diariamente com o uso mais alargado do rivaroxaban (Xarelto®), do dabigatran (Pradaxa®) e provavelmente em breve do apixaban (Eliquis®), mas praticamente todos os médicos que vêem pacientes com distúrbios de coagulação. Houve definitivamente um grande interesse nas apresentações. A maior vantagem até agora alcançada foi a de que na fibrilação atrial as três novas substâncias de duas classes alcançaram resultados consistentes, provando assim que o princípio do bloqueio selectivo funciona per se, explicou o PD Dr. Jan Steffel da USZ Zurique. O Rivaroxaban (Xarelto®) demonstrou ser uma alternativa melhor no tratamento da trombose venosa profunda DVT e da embolia pulmonar LE (com significativamente menos hemorragia no tratamento da LE). O tratamento é simplificado porque é possível uma terapia inicial oral. Na prevenção secundária, há uma prevenção significativa de novos eventos. É também claro, explicou o Dr. Steffel, que estas muitas vantagens são contrabalançadas por ambiguidades, que estão, no entanto, a ser trabalhadas. Ainda não é claro como o efeito anticoagulante pode ser quantificado e como esta medição pode ser validada. Em contraste com os antagonistas da vitamina K, não existe nenhum antídoto de acção rápida. No entanto, a meia-vida das substâncias é um regulador útil. Ainda faltam dados em certos grupos de doentes, por exemplo após a síndrome coronária aguda ou em combinação com a terapia antiplaquetária dupla. Os doentes com insuficiência renal também devem ser particularmente cuidadosos. Um ponto de interrogação que permanecerá sempre é o cumprimento por parte dos pacientes.
Características do paciente e -desire
O Prof. Jürgen Beer de Baden apontou semelhanças e diferenças entre os dois anticoagulantes, que já estão aprovados na Suíça. Para ele, os critérios de selecção mais importantes para continuar a prescrever VKA ou um NOAC são as características individuais do paciente e os seus desejos. Em pacientes que estão bem ajustados com um VKA, raramente vê uma razão para uma mudança. Mesmo que os pacientes demonstrem ou receiem uma adesão deficiente, as determinações rápidas de valor são um instrumento para manter o paciente em terapia, disse ele. Se ocorrerem problemas apesar do bom cumprimento da terapia, deve ser discutido um NOAC. Uma razão importante para mudar para rivaroxaban ou dose inferior de dabigatran é também a insuficiência renal.
O Prof. Beer também vê a falta de um antídoto para hemorragias graves como uma lacuna. É por isso que ele pesa a história da hemorragia gastrointestinal com muito cuidado e consulta um gastroenterologista. O tema da “rentabilidade” tem sempre de ser visto do ponto de vista do observador – por exemplo, o paciente, o médico, o seguro de saúde, a indústria farmacêutica, a sociedade, cada um tem preocupações diferentes. Globalmente, existem argumentos suficientes para o progresso da terapia, mas também na área dos custos.
Donat Spahn, Director do Instituto de Anestesiologia da USZ, apontou as recomendações do grupo de peritos “Rivaroxaban e Anestesiologia” [3]. As partes interessadas podem encontrar informações detalhadas sobre o tema no sítio web do SGAR. Até agora, não houve problemas insolúveis com o rivaroxaban no ambiente perioperatório no seu ambiente, resumiu ele. Em casos de hemorragia aguda ou de intoxicação suspeita, a medição da concentração plasmática pode fornecer informações importantes. A coagulopatia pode ser bem tratada através da administração progressiva de concentrados de factores (mas cuidado se houver uma doença trombótica subjacente!).
O Prof. Daniel Hayoz de Fribourg falou sobre a importância da terapia mono-droga com rivaroxaban na prática angiológica. O verdadeiro paciente fora dos estudos tem frequentemente exactamente as condições que levaram à exclusão dos estudos relevantes, advertiu o angiologista. Pode estar a tomar aspirina para o coração e precisa da sua AINE diariamente para dores articulares e ósseas, além de tomar inibidores da bomba de prótons. Ele já era idoso, ligeiramente insuficiente renal e já tinha tido uma hemorragia gastrointestinal. Então, o que deve ser feito se for detectada trombose venosa profunda por TVT em tal caso? “Definitivamente, não se deve dar qualquer NOAC”, disse o praticante. Globalmente, contudo, o rivaroxaban facilita a gestão de TVP aguda em pacientes externos. A mudança na AVK também nem sempre é a melhor, os casos recentes de aumento do risco de hemorragia gastrointestinal requerem cautela. Como é verdade para tudo o que é novo, é urgentemente necessário familiarizar-se com as especificidades e informar-se sobre as recomendações das sociedades profissionais [4].
Bibliografia da editora
Fonte: 13ª Conferência da União das Sociedades Vasculares Suíças juntamente com a 6ª Conferência da Fístula Bernesa, 21-23 de Novembro de 2012 em Berna.