Nos diabéticos de tipo 2, a função renal deve ser verificada a intervalos regulares. Actualmente, estão disponíveis abordagens de tratamento modernas que podem abrandar a progressão da nefropatia diabética. Se a utilização precoce de inibidores do SGLT-2 não conduzir à melhoria desejada, deve ser considerada como alternativa um GLP-1-RA ou uma combinação com outras substâncias activas (por exemplo, finerenona).
A diabetes tipo 2 é uma das causas mais comuns de desenvolvimento de doença renal crónica (Chronic kidney disease, CKD) a longo prazo [1]. “Sebastian Meyhöfer, Director do Instituto de Endocrinologia e Diabetes e Chefe do Departamento de Endocrinologia, Diabetologia e Medicina Metabólica do Hospital Universitário Schleswig-Holstein (D) [2]. A DRC promove a hipertensão arterial e é um factor de risco cardiovascular relevante [3]. Além disso, a anemia renal, a acidose metabólica, a hipercalemia, a osteopatia renal e a calcificação vascular devido à hipocalcemia e à hiperfosfatemia são complicações da DRC [3].
Com que frequência devem os diabéticos de tipo 2 ser rastreados para a DRC?
A monitorização regular dos parâmetros de diagnóstico relevantes para verificar a função renal é muito importante na diabetes tipo 2 (T2D), de modo a detectar a DRC o mais cedo possível e a contrariar a progressão através de um tratamento adequado. Recomenda-se o controlo da albuminúria pelo menos uma vez por ano, devendo também ser determinada a TFGe (taxa de filtração glomerular estimada) [4]. No caso de um resultado positivo relativamente à TFGe (<60 ml/min por 1,73m2) ou à albuminúria (UACR ≥30 mg/g), o exame deve ser repetido após um determinado período de tempo [5]. Se for detectável uma redução da TFG ou uma excreção relevante de albumina na urina durante pelo menos 3 meses, existe insuficiência renal crónica [6].
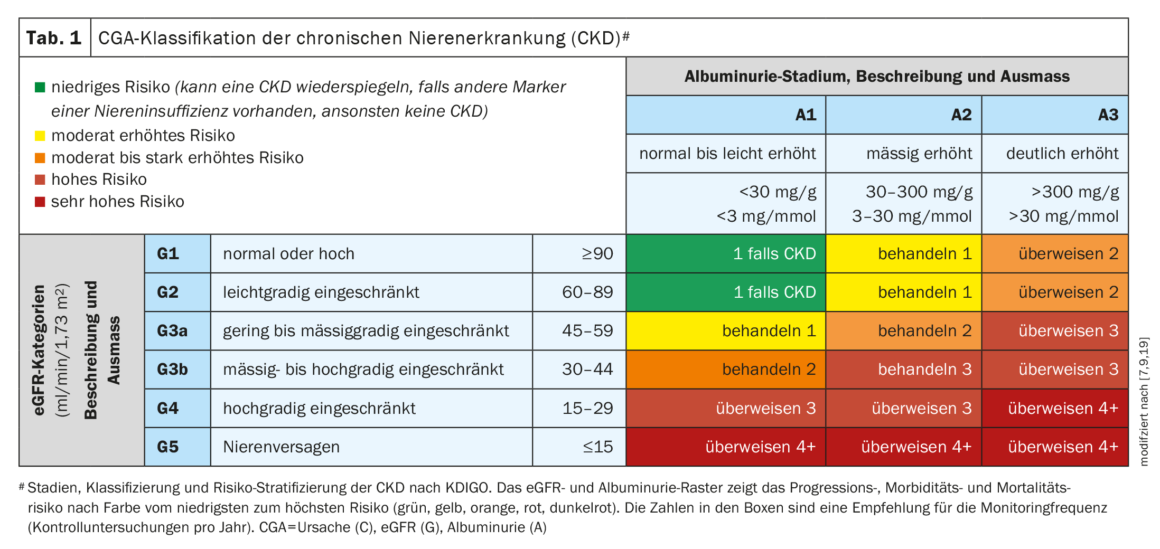
A Sociedade Suíça de Nefrologia recomenda também o rastreio de doentes com diabetes tipo 2 para detectar a presença de DRC pelo menos uma vez por ano [7,8]. A extensão do comprometimento da função renal pode ser classificada utilizando o esquema CGA: Causa, categoria da TFG (G1-G5), categoria da albuminúria (A1-A3) [7,9]. O esquema CGA é apresentado no Quadro 1 e o algoritmo de rastreio recomendado é resumido de forma compacta na Figura 1 .
SGLT-2-i: a dapagliflozina e a empagliflozina protegem o rim
Nas directrizes actuais para o tratamento da DM2, os agonistas dos receptores GLP$-1(GLP-1-RA) e os inibidores do SGLT&-2 (SGLT-2-i) são de grande importância devido ao seu benefício adicional de protecção dos órgãos, repetidamente comprovado. De acordo com a Directriz Nacional de Cuidados de Saúde Alemã (NVL), se as medidas de estilo de vida por si só não forem suficientes em doentes com DM2, deve ser realizada primeiro uma avaliação do risco cardiorrenal [2,10]. Se houver uma doença cardiovascular/cardiorrenal prévia clinicamente relevante, recomenda-se a combinação da metformina com um SGLT-2-i ou um GLP-1-RA logo no início da terapia medicamentosa**. “Seleccionamos a substância de acordo com o parâmetro de risco correspondente”, afirma o Prof. Meyhöfer [2]. Nos diabéticos com insuficiência renal crónica, a utilização de SGLT-2-i é privilegiada [3]. “Para todos os doentes com doença renal crónica até um eGFR de 20 ml/min, foi possível demonstrar que os inibidores SGLT-2 são altamente eficazes, tanto para os parâmetros renais, como para a combinação de morte cardiovascular e dependência de diálise”, explicou a Prof.ª Doutora Julia Weinmann-Menke, chefe do departamento de Nefrologia, Medicina Universitária da Universidade Johannes-Gutenberg de Mainz (D) [11]. Entre outras coisas, o benefício nefroprotector da dapagliflozina foi demonstrado de forma impressionante no estudo DAPA-CKD-(“Dapagliflozin And Prevention of Adverse outcomes in Chronic Kidney Disease”) . O principal resultado do estudo foi o facto de a utilização de dapagliflozina estar associada a uma redução do risco de insuficiência renal e de hospitalização em doentes com DRC com e sem DM2 [12,13]. No entanto, estão agora também disponíveis provas de eficácia relevantes para a empagliflozina. No estudo EMPA-KIDNEY (“Study of Heart and Kidney Protection with Empagliflozin”), foi demonstrado um benefício cardio e nefroprotector em todas as categorias de eGFR [14,15].
GLP=Peptídeo semelhante ao glucagon
& SGLT=sodium-glucose cotransporter
** Um documento de posição recente da Sociedade Suíça de Endocrinologia e Diabetologia (SGED) sugere a combinação de metformina com um SGLT-2-i ou um GLP-1-RA desde o início em todos os doentes com DM2, independentemente do risco cardiorrenal [20].
Abordagens de tratamento combinadas para abrandar a DRC
O tratamento da DRC na DMT aborda factores hemodinâmicos (aumento da pressão arterial e/ou da pressão intraglomerular), aspectos metabólicos (mau controlo glicémico) e factores inflamatórios-fibróticos, explicou o Prof. Os SGLT-2-i influenciam tanto os factores hemodinâmicos como os metabólicos. Se os valores-alvo não forem atingidos ou em caso de intolerância, pode ser utilizado um GLP-1 RA como alternativa. Existem várias possibilidades para uma maior intensificação da terapia. Para os doentes com albuminúria e hipertensão, a actual directriz KDIGO recomenda o bloqueio da renina-angiotensina-aldosterona (RAAS) [16]. Se houver um risco residual elevado de progressão da DRC e de eventos cardiovasculares ou albuminúria persistente (>30 mg/g), pode ser considerado um antagonista dos receptores de corticóides minerais não esteróides (ARM). A finerenona é actualmente o único ARM não esteróide com benefícios renais e cardiovasculares comprovados. O facto de a finerenona poder abrandar a progressão da doença renal diabética foi demonstrado pelos estudos FIDELIO-DKD (Finerenone in Reducing Kidney Failure and Disease Progression in Diabetic Kidney Disease), FIGARO-DKD (Finerenone in Reducing Cardiovascular Mortality and Morbidity in Diabetic Kidney Disease) e pela análise baseada nos mesmos FIDELITY [16–18].
Congresso: Diabetologia sem fronteiras
Literatura:
- Deutsche Nierenstiftung: Diabetes und Nierenerkrankungen, www.nierenstiftung.de/fuer-betroffene/niere-a-bis-z/diabetes-und-nierenerkrankungen,(último acesso em 23.03.2023)
- «Kardio-renal-metabolisches Syndrom, Pathophysiologie und aktuelle Therapieoptionen. Aus Sicht der Diabetologie», Prof. Dr. med. Sebastian Meyhöfer. Diabetologie grenzenlos, 03.02.2023.
- “Chronic renal failure”, www.medix.ch/wissen/guidelines/chronische-niereninsuffizienz, Última revisão: 01/2021. Última alteração: 02/2023, (última chamada 23.03.2023)
- Landgraf R, et al.: Therapy of Type 2 Diabetes. Exp Clin Endocrinol Diabetes 2022 Sep;130(S 01): S80-S112. doi: 10.1055/a-1624-3449.
- «Rationelle Labordiagnostik zur Abklärung Akuter Nierenschädigungen und Progredienter Nierenerkrankungen», interdisziplinäre s2-Leitlinie, 2021,
https://register.awmf.org, (último acesso 23.03.2023) - Greite R, Schmidt-Ott K: Was ist gesichert in der Therapie der chronischen Nierenerkrankung? [What is confirmed in the treatment of chronic kidney disease?]. Inn Med (Heidelb) 2022; 63(12): 1237–1243.
- Schweizerische Gesellschaft für Nephrologie, www.swissnephrology.ch/wp/wp-content/uploads/2021/11/161121_SGN_Pocketguide_CKD_Web_A4_d.pdf, (último acesso 23.03.2023)
- SGED: GDMD Kriterien für ein «gutes» Disease Management Diabetes in der Grundversorgung, www.sgedssed.ch/fileadmin/user_upload/6_Diabetologie/64_Ressourcen_Hausarzt/Diabetes_Kriterien_2017_SGED_def.pdf, (último acesso 23.03.2023)
- American Diabetes Association. Facilitating Behavior Change and Well-being to Improve Health Outcomes: Standards of Medical Care in Diabetes-2021. Diabetes Care 2021 Jan; 44(Suppl 1): S53–S72.
- Nationale VersorgungsLeitlinie (NVL) Typ-2-Diabetes – Teilpublikation, 2. Auflage, 25. März 2021.
- «Kardio-renal-metabolisches Syndrom, Pathophysiologie und aktuelle Therapieoptionen. Aus Sicht der Nephrologie», Univ.-Prof. Dr. med. Julia Weinmann-Menke. Diabetologie grenzenlos, 03.02.2023.
- Heerspink HJL, et al.: Rationale and protocol of the Dapagliflozin And Prevention of Adverse outcomes in Chronic Kidney Disease (DAPA-CKD) randomized controlled trial. Nephrol Dial Transplant 2020; 35(2): 274–282.
- Heerspink HJL, et al.: DAPA-CKD Trial Committees and Investigators. Dapagliflozin in Patients with Chronic Kidney Disease. N Engl J Med 2020; 383(15): 1436–1446.
- Bakris G, et al.: Effects of Canagliflozin in Patients with Baseline eGFR <30 ml/min per 1.73 m2: Subgroup Analysis of the Randomized CREDENCE Trial. Clin J Am Soc Nephrol. 2020; 15(12):1705–1714.
- Chertow GM, et al.: DAPA-CKD Trial Committees and Investigators. Effects of Dapagliflozin in Stage 4 Chronic Kidney Disease. J Am Soc Nephrol 2021; 32(9): 2352–2361.
- Rossing P, et al: Executive summary of the KDIGO 2022 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease: an update based on rapidly emerging new evidence. Kidney Int 2022; 102(5): 990-999.
- Bakris GL, et al.: FIDELIO-DKD Investigators. Effect of Finerenone on Chronic Kidney Disease Outcomes in Type 2 Diabetes. N Engl J Med 2020; 383(23): 2219–2229.
- Pitt B, et al.: FIGARO-DKD Investigators. Cardiovascular Events with Finerenone in Kidney Disease and Type 2 Diabetes. N Engl J Med 2021; 385(24): 2252–2263.
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. Kidney Int 2013; 3(Suppl): 1–150.
- Gastaldi G, et al.: Summary: Swiss Recommendations of the Society for Endocrinology and Diabetes (SGED/SSED) for the Treatment of Type 2 Diabetes Mellitus (2023), www.ksa.ch (último acesso em 23.03.2023).
HAUSARZT PRAXIS 2023; 18(4): 24–26