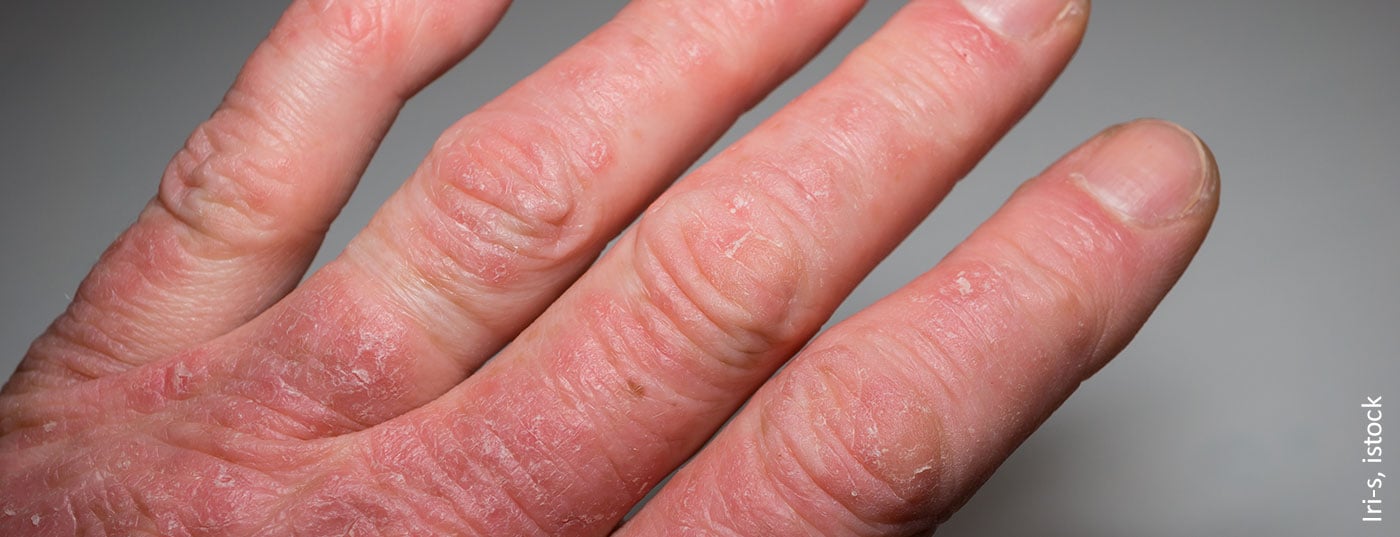
Como a artrite psoriásica ocorre frequentemente anos após o início da psoríase cutânea, a avaliação dermatológica do envolvimento incipiente das articulações é de particular importância. A detecção precoce de doenças articulares tem implicações terapêuticas importantes. Através da utilização de modernas terapias orientadas, pode ser alcançado um grau muito mais elevado de controlo de doenças do que no passado.
Os critérios CASPAR (Classification Criteria for Psoriatic Arthritis) estão disponíveis para reduzir os pacientes com psoríase com sintomas articulares à artrite psoriásica (PsA) ou outros sintomas articulares (Quadro 1) [1,2]. De acordo com este sistema de classificação, o principal critério para PsA é a presença de alterações inflamatórias na área das articulações, coluna ou tendões ou ligações tendinosas. Além disso, devem ser alcançados pelo menos mais três pontos para confirmar o diagnóstico de PsA com uma sensibilidade de 91,4% e uma especificidade de 98,7% [3]. Estes critérios incluem uma psoríase cutânea actual ou anamnéstica, uma história familiar positiva (em um ou mais parentes de primeiro ou segundo grau), alterações psoriásicas das unhas, bem como uma dactilite diagnosticada, a ausência de factor reumatóide no soro, bem como alterações radiologicamente detectáveis na área das mãos ou pés (neoplasias ósseas perto das articulações) (Tab. 1) [3].

Rastreio de doentes de risco PsA para envolvimento conjunto em tempo útil
Ferramentas de rastreio como o questionário GEPARD (caixa) são úteis na prática diária para pré-seleccionar mais facilmente os pacientes e iniciar uma avaliação interdisciplinar/ reumatológica. “É muito importante fazer o diagnóstico cedo porque, por um lado, a destruição articular pode ocorrer cedo e, por outro, sabemos que a artrite psoriásica pode estar ligada a outras doenças/comorbilidades que também precisam de ser tratadas e tidas em conta”, diz o Prof. Uwe Wollina, MD, Médico Chefe, Clínica de Dermatologia e Alergologia, Hospital Municipal de Dresden [4]. Uma terapia adequada iniciada a tempo pode contrariar um curso progressivo e os problemas físicos e psicossociais associados. Se os doentes com psoríase cutânea não só têm envolvimento das unhas, mas também factores de stress ambiental/psicossociais, o risco de desenvolver psoríase é aumentado, diz o Prof. Wollina. Os doentes em risco devem ser monitorizados de modo a não perderem sinais pré-clínicos ou clínicos de APS incipientes.

Considerações de diagnóstico diferencial: É realmente PsA?
“O diagnóstico diferencial mais importante do campo reumatológico é a artrite reumatóide”, disse o orador [4]. A artrite reumatóide (AR) afecta predominantemente as mulheres e caracteriza-se por características específicas que a distinguem clinicamente do PsA. Isto inclui a rigidez matinal, que é muito mais pronunciada na RA do que na PsA. E ainda: “A artrite em mais de 3 articulações é muito mais comum na artrite reumatóide”, diz o Prof. Wollina. Artrite na mão, ou nódulos reumatóides, factor reumatóide e perda de massa óssea perto da articulação são todos sinais clássicos que indicam RA. Em contraste, uma característica dos PsA é o envolvimento das articulações distais dos dedos dos pés e dos pés, bem como a dactilite e a entesite. “Temos nova formação óssea perto da articulação – este é um sinal muito tardio, mas característico”, diz a Prof Wollina [4].
Outro diagnóstico diferencial da PsA é a osteoartrite, que, ao contrário da PsA, não está associada nem à dactilite nem à entesite. Além disso, deve-se lembrar que níveis elevados de ácido úrico podem ocorrer não só na gota mas também no PsA [4]. Isto deve-se, por um lado, ao aumento da produção e, por outro, à redução da excreção de ácido úrico [4]. Uma explicação para o aumento da produção de ácido úrico é que a pele psoriásica tem um metabolismo mais rápido, pelo que há um aumento da decomposição do ácido nucleico. Existem diferentes explicações para uma excreção reduzida de ácido úrico, dependendo das respectivas comorbilidades dos doentes afectados por psoríase (por exemplo, obesidade, IBD).
GRAPPA recomenda tratamento específico de domínio para a artrite psoriásica
Em geral, a terapia deve ser adaptada às características individuais do paciente e orientada para a gravidade das respectivas manifestações da doença de PsA. Isto reflecte-se no algoritmo de tratamento proposto pelo grupo de peritos GRAPPA (The Group for Research and Assessmentof Psoriasis and Psoriatic Arthritis) (Fig. 1) [5]. Se os agentes modificadores de doenças convencionais (csDMARD) não forem eficazes, vários agentes biológicos (bDMARD) e sintéticos (tsDMARD) estão disponíveis. De acordo com as recomendações da GRAPPA, um critério importante é qual dos seguintes domínios de doença predomina: Se se tratar de artrite periférica, tanto bDMARD como tsDMARD podem ser considerados se houver uma resposta insuficiente a csDMARD. Em particular, existe uma boa base de provas para TNF-alpha-i, bem como para os grupos de IL-12/23-i, IL-17-i e IL-23-i. Em doentes com PsA com envolvimento axial predominante, os inibidores de TNF-alfa e IL-17-i, bem como JAK-i, revelaram-se particularmente eficazes, para além dos AINEs. Nos doentes com psA com enthesitis e dactilites predominantes, a melhor evidência é para TNF-alpha-i, bem como IL-12/23-i, IL-17-i e IL-23-i. E na psoríase das unhas, os melhores resultados são obtidos com TNF-alpha-i, IL-12/23-i, IL-17-i e IL-23-i, e com PDE-4-i. Se o envolvimento da pele psoriásica for predominante e os csDMARD não se revelarem eficazes, está disponível um amplo espectro de grupos de drogas (Fig. 1): TNF-alpha-i, IL12/23-i, IL-23-i, IL-17-i, JAK-i, PDE-4-i.
As comorbidades também devem ser tidas em conta ao decidir sobre a terapia. Nos doentes com psA com doença inflamatória intestinal (IBD), é dada preferência ao uso de TNF-i (excepto etanercept), IL-12/23-i e JAK-i. As preferências dos pacientes relativamente à forma de aplicação e intervalos de tratamento também são tidas em conta na decisão.
Na Suíça, além de vários TNF-alpha-i, estão actualmente aprovados os seguintes bDMARD para o tratamento de PsA: IL17-i (secukinumab, ixekizumab); IL-23-i (guselkumab, risankizumab); IL-12/23-i (ustekinumab). Entre os tsDMARD, estão disponíveis o PDE-4-i apremilast e o upadacitinib e tofacitinib JAK-i upadacitinib [7].
Congresso: Dia Mundial da Psoríase
Literatura:
- Meissner, T: Orthop Rheuma 2018; 21: 10.
- Taylor W, et al: Grupo de Estudo CASPAR. Arthritis Rheum 2006; 54(8): 2665-2673.
- Ziupa E-M: Prevalência de artrite psoriásica em doentes dermatológicos com psoríase, dissertação inaugural, 2016, https://publikationen.uni-tuebingen.de,(última recuperada em 18.11.2022)
- “Últimas notícias sobre a doença psoríase”, Dia Mundial da Psoríase 2022, Deutscher Psoriasis Bund e Hautnetz Leipzig, 29.10.2022
- Coates, LC et al: Recomendações de tratamento GRAPPA 2021, eEULAR 2021, Abstract OP0229, http://dx.doi.org/10.1136/annrheumdis-2021-eular.4091
- Härle P, et al: Z Rheumatol 2009; 69(2): 157-163.
- Informação sobre drogas: www.swissmedicinfo.ch,(último acesso 21.11.2022)