Uma visão abrangente das alterações fisiológicas da pele na velhice e dos quadros clínicos típicos associados, bem como da influência da nutrição e dos factores ambientais no processo de envelhecimento visual e do risco de desenvolvimento de cancro da pele.
Os processos de envelhecimento da pele são fisiológicos, diz o Prof. Todas as funções naturais da pele, tais como secreção, pigmentação, regulação de processos imunológicos, etc., são afectadas, em alguns casos diminuem em 50-60%. O resultado é fibrose e atrofia da pele, uma diminuição do crescimento do cabelo e das unhas, uma diminuição da síntese da vitamina D e uma diminuição da densidade das células de Langerhans e, portanto, uma diminuição da resposta imunitária [1].
O envelhecimento intrínseco, causado por factores internos e acelerado por diálise, diabetes ou retirada hormonal durante a menopausa, genética, bem como o envelhecimento extrínseco, são considerados como a causa dos processos acima mencionados. Esta última é influenciada por factores externos, tais como radiação ultravioleta, consumo de cigarros ou poluição atmosférica.
Frequente é frequente
Como resultado das alterações descritas na pele mais velha, algumas doenças dermatológicas são diagnosticadas com mais frequência nesta fase da vida (Tab. 1).

A alteração da barreira cutânea e a diminuição das glândulas seborreicas aumentam o risco de desenvolvimento de eczema seco. Isto torna-se sintomático principalmente através da comichão e do grão típico da pele. Recomenda-se evitar uma lavagem excessiva ou a utilização de um sabão neutro em termos de pH e produtos de tratamento hidratantes. Em casos mais graves, os esteróides tópicos podem ser utilizados durante um curto período de tempo.
O mais comum que afecta as extremidades inferiores é a dermatite estática. Desenvolve-se devido ao congestionamento venoso crónico. O resultado é vermelhidão e eczema posterior. No caso de queixas invulgarmente duradouras nesta área, resistência à terapia, alargamento da área afectada, vesiculação/varredura na área da úlcera e especialmente em pacientes do sexo feminino, uma alergia de contacto deve ser sempre considerada como um diagnóstico diferencial, sublinhou o orador.
Um fenómeno extremamente comum em dermatologia é a comichão. Também aqui, os doentes mais idosos são particularmente afectados. Dependendo do estudo, os números da prevalência variam entre 11,5 e 41%. Esta circunstância pode ser atribuída a três alterações fisiológicas no processo de envelhecimento [2]:
- Redução da barreira epidérmica e reparação
- Diminuição natural da resposta imunológica com a idade
- Desordem neurodegenerativa central e periférica
O prurido senil, no entanto, continua a ser um diagnóstico de exclusão. O Prof. Brand referiu-se ao esclarecimento dos sintomas antes deste diagnóstico com a ajuda da directriz S2k sobre o diagnóstico e terapia do prurido crónico [3].
Características especiais do plano de medicação
Para além dos processos locais na pele, o metabolismo dos medicamentos pode mudar. Polifarmacoterapias e farmacodinâmica alterada, bem como farmacocinética (com velocidade de absorção reduzida, função renal e hepática reduzida, etc.) podem levar a efeitos secundários indesejáveis graves, mesmo em doses em que tal não seria de esperar em pacientes mais jovens. 80% das reacções adversas aos medicamentos (RAM) que ocorrem no hospital ou levam à admissão hospitalar estão relacionadas com a dose e são previsíveis [4]. No caso de ADR, é importante descobrir exactamente se o paciente está a tomar medicamentos de venda livre e/ou à base de plantas, para além dos medicamentos prescritos – informação que normalmente é difícil de obter sem perguntar.
Ao prescrever novos medicamentos ou alterar o calendário de medicação, é importante considerar se o paciente mais velho é capaz de tomar a terapia pretendida, conforme necessário. Devem ser consideradas barreiras psicossociais, comorbilidades, cumprimento e acesso aos cuidados. O objectivo deve ser a redução do número de medicamentos essenciais, excluindo a classe de “alto risco”. Uma revisão regular do plano terapêutico actual também faz parte do cenário terapêutico óptimo.
Cura de feridas
A cura de feridas em doentes idosos saudáveis pode ser atrasada. Uma idade superior a 60 anos é um factor de risco independente [5]. As circunstâncias que podem influenciar a cura de feridas incluem imobilização, comorbilidades como diabetes, pAVK, desnutrição, diminuição das hormonas sexuais. Estes são factores que frequentemente afectam as pessoas mais velhas.
Danos ligeiros
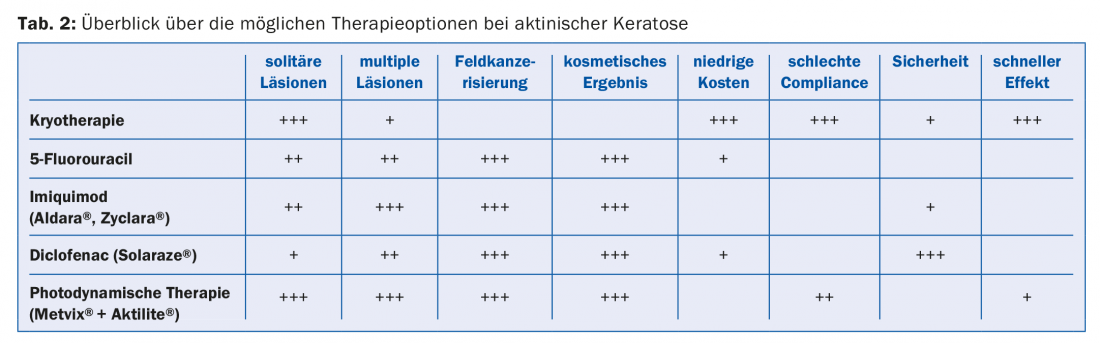
A fotodepilação na velhice é comum. É difícil avaliar se e quando a fase inicial da queratose actínica se transforma em carcinoma espinocelular. Os dados da literatura aqui variam entre 0,075 e aproximadamente 16%. Assim, o tratamento é normalmente indicado, disse o orador.
Nas lesões hiperqueratósicas, a queratólise deve ser realizada. Se os focos parecerem fortemente infiltrados, deve ser realizada uma biopsia para diferenciar entre queratose espinaliomatosa e queratose actínica. A terapia (ver quadro 2 para a queratose actínica) deve ser adaptada de acordo com as directrizes actuais.
Cancro da pele
A incidência de melanoma específica da idade aumenta com a idade. A situação é semelhante para o carcinoma de células do bálsamo e espinalioma. A idade avançada não deve ser um obstáculo à terapia. No curso seguinte, estas doenças podem, de outro modo, conduzir a problemas de cuidados dispendiosos, entre outras coisas. Se as lesões forem difíceis de operar, a radioterapia ou possivelmente crioterapia é uma alternativa possível.
Infecções
Devido à função de barreira reduzida da pele, as infecções ocorrem com maior frequência na velhice. O exemplo clássico de inflamação bacteriana é a erisipela. Devido a uma redistribuição da gordura para uma acentuação do tronco, há também um risco acrescido de infecções na área intertriginosa, especialmente por Candida. Terapêuticamente, neste caso, é necessária uma pasta e não um creme para secar a área, sublinha o Prof.
Para além das infecções da pele, as infecções fúngicas das unhas podem aumentar com a idade . Dependendo da situação individual, deve-se decidir aqui se um tratamento faz sentido e descobrir exactamente que meios podem ser utilizados para o implementar.
Especialmente no campo oftalmológico, o herpes zoster (com a sua neuralgia pós-herpética) é um grande problema em doentes idosos. Entretanto, está disponível uma vacinação específica para o zoster. Há recomendações para vacinar a partir dos 60 anos ou a partir dos 50 anos de idade para doentes em risco.
Tão jovem como se sente?
Os processos de envelhecimento da pele são fisiológicos. No entanto, permanece a questão de saber se é possível influenciar visivelmente a aparência externa do maior órgão humano a partir do exterior. Para além das preferências pessoais, existem inúmeras opiniões sobre a melhor linha de acção em função do objectivo desejado, por exemplo, em termos de uma dieta orientada para os objectivos.
Em 2008, um estudo mostrou um benefício do aumento da ingestão de vitamina C e ácido linoleico, bem como um menor consumo de gorduras e hidratos de carbono para uma melhor aparência da pele envelhecida [6]. Os factores ambientais também podem ser influenciados. Para os homens, o consumo de cigarros, a exposição solar e um baixo IMC têm uma influência negativa no envelhecimento facial visual; para as mulheres, um baixo IMC e um baixo estatuto social também mostram um efeito significativamente desfavorável. Uma associação positiva com um aspecto mais jovem tinha uma pontuação baixa na escala da depressão e pessoas casadas [7].
Para além da influência dos factores ambientais no envelhecimento óptico, foi também investigado o seu efeito no desenvolvimento de malignidades. Assim, foi encontrada uma associação entre o consumo de nicotina e o desenvolvimento de espinalioma, o risco relativo foi de 2,3 (p=0,0001) [8]. O consumo de café levou a uma redução do risco de melanoma numa meta-análise. Isto mostrou um efeito dose-dependente – um aumento no consumo de café de uma chávena por dia foi associado a uma diminuição de 3% no risco de melanoma [9].
Fonte: Revisões e actualizações do Swiss Derma Day e STI, 10. e 11 de Janeiro de 2018, Lucerna
Literatura:
- Cerimele D, Celleno L, Serri F: Alterações fisiológicas na pele envelhecida. Br J Dermatol 1990; 122(5): 13-20.
- Wang, K.CH: Pruritus in Older Patients. Avanços em Dermatologia Geriátrica 2015; 31-39.
- Sonja Ständer, et al.: S2k-Leitlinie 013/048: Diagnostik und Therapie des chronischen Pruritus, Stand 31.05.2016. (www.awmf.org/leitlinien/detail/ll/013-048.html).
- Brahma DK, et al: Reacções adversas aos medicamentos nos idosos. J Pharmacol Pharmacother 2013; 4(2): 91-94.
- Sgonc R, Gruber J: Aspectos relacionados com a idade da cura de feridas cutâneas: uma mini-revista. Gerontologia. 2013; 59(2): 159-164.
- Cosgrove MC, et al: Ingestão de nutrientes dietéticos e aparência de envelhecimento cutâneo entre as mulheres americanas de meia-idade. Am J Clin Nutr 2007; 86(4): 1225-1231.
- Rexbye H, et al: Influência de factores ambientais no envelhecimento facial. Envelhecimento 2006; 35(2): 110-115.
- De Hertog SA, et al: Relação entre o tabagismo e o cancro da pele. J Clin Oncol 2001; 19(1): 231-238.
- Micek A, et al: Consumo de café cafeinado e descafeinado e risco de melanoma: uma meta-análise dose-resposta de estudos de coorte prospectivos. Int J Food Scir Nutr 2017 Set 11: 1-10.
PRÁTICA DO GP 2018; 13(2): 31-33
PRÁTICA DA DERMATOLOGIA 2018; 28(1): 41-43