O AVC é uma doença generalizada. Na maioria das vezes leva à incapacidade permanente na idade adulta. Por conseguinte, estão a ser conduzidos projectos de investigação para melhorar o diagnóstico e a terapia.
O AVC é uma doença generalizada. A nível mundial, o número de doentes com isquemia e hemorragia cerebral aumentou 37% e 47% respectivamente entre 1990 e 2010. Uma vez que o número absoluto de mortes também aumentou como resultado e o AVC é a doença que mais frequentemente leva à incapacidade permanente na idade adulta, estão a ser levados a cabo numerosos projectos de investigação que se destinam principalmente a melhorar o diagnóstico, a terapia aguda e a prevenção secundária. A seguir, será apresentada uma panorâmica dos resultados dos estudos actuais e as consequências para a rotina clínica. Como os AVC isquémicos (IS) são responsáveis por 85-90% de todos os AVC e os resultados mais importantes foram obtidos em doentes com IS, o foco do presente documento será sobre eles.
Terapia aguda – “tempo é cérebro”!
As terapias de recanálise são a base e o pré-requisito básico para um tratamento agudo bem sucedido das espécies invasivas. Isto inclui actualmente o tratamento de trombólise intravenosa com activador de plasminogénio tipo tecido recombinante (rtPA) [1] e trombectomia mecânica, normalmente realizada com stent retrievers [2]. Comum a ambas as opções de tratamento é o facto de que a terapia é crítica em termos de tempo, o que é resumido pelo conhecido slogan “tempo é cérebro”. Estima-se que nas espécies invasivas agudas, quase dois milhões de neurónios por minuto são irreversivelmente destruídos. Patofisiologicamente relevante é o conceito de penumbra, segundo o qual um chamado núcleo de enfarte é irreversivelmente perdido muito rapidamente após o início dos sintomas, a penumbra que envolve o núcleo de enfarte, mas pelo menos brevemente fornecida por colaterais e, portanto, potencialmente salvável. A certa altura, o dano potencial da medida de recanálise excede o benefício esperado, de modo que a terapia não deve então ser executada. Enquanto há apenas alguns anos foram feitas tentativas para definir janelas de tempo geralmente vinculativas (trombólise intravenosa: 4,5 horas; trombectomia: 6 horas), torna-se cada vez mais claro que existem grandes diferenças interindividuais na dinâmica da progressão do enfarte, que presumivelmente dependem significativamente do estado colateral do respectivo paciente. Assim, a terapia, ou seja, a avaliação da janela temporal, do tratamento recanalisante deve também ser adaptada individualmente. A seguir, vários exemplos explicarão a situação actual do estudo neste campo.
Trombectomia por vezes bem sucedida mesmo horas após o início dos sintomas
O estudo DAWN [3] investigou os resultados de trombectomias numa janela de tempo de seis a vinte e quatro horas (“último bem visto”). Os pacientes com angiografia CT (CTA) ou angiografia de RM (ARM) evidência de oclusão da artéria carótida interna intracraniana (ACI) ou do segmento M1 da artéria cerebral média (ACM) foram incluídos se houvesse uma discrepância entre o volume do enfarte e a gravidade dos sintomas clínicos. Outros critérios de inclusão incluíam uma Escala de Rankin (mRS) pré-mórbida modificada de 0-1. Os pacientes foram aleatorizados para o grupo de trombectomia (n=107) e para o grupo de controlo (n=99). A pontuação mediana da Escala de AVC dos Institutos Nacionais de Saúde (NIHSS) foi de 17 nos dois grupos, e o volume mediano do enfarte foi de 7,6 ml no grupo da trombectomia e 8,9 ml no grupo de controlo. Após 90 dias, 49% do grupo da trombectomia eram funcionalmente independentes (mRS 0-2), em comparação com apenas 13% do grupo de controlo. Já após 24 horas, havia uma diferença no volume médio do enfarte (8 ml no grupo da trombectomia vs. 22 ml no grupo de controlo). Os pontos finais adversos não diferiram entre os dois grupos.
Outro estudo que investigou o procedimento de trombectomia dentro de uma janela de tempo prolongada é o estudo DEFUSE-3 [4]. Foi investigada uma janela de tempo de 6-16 horas (grupo de trombectomia: n=92; grupo de controlo: n=90), com um volume de enfarte inicial máximo de 70 ml e uma relação de volume de enfarte para área ameaçada de pelo menos 1,8 com uma penumbra de pelo menos 15 ml. Tinha de haver oclusão do ACI ou ACM proximal confirmada com CTA ou MRA. A pontuação de mRS aos 90 dias foi escolhida como o ponto final primário. Além disso, o volume do enfarte após 24 horas, o aumento do volume do enfarte, a reperfusão, bem como a reabertura da artéria ocluída, foram avaliados. Após 90 dias, 45% do grupo de trombectomia e 17% do grupo de controlo eram funcionalmente independentes. No grupo da trombectomia, o aumento mediano do volume de enfarte foi de 23 ml, no grupo de controlo foi de 33 ml.
Ambos os estudos indicam que em pacientes seleccionados, a trombectomia pode ser realizada com sucesso clínico mesmo muitas horas após o início dos sintomas. É imperativo que isto seja considerado na rotina clínica.
RM de emergência 24 horas por dia, 7 dias por semana, em caso de tempo indeterminado
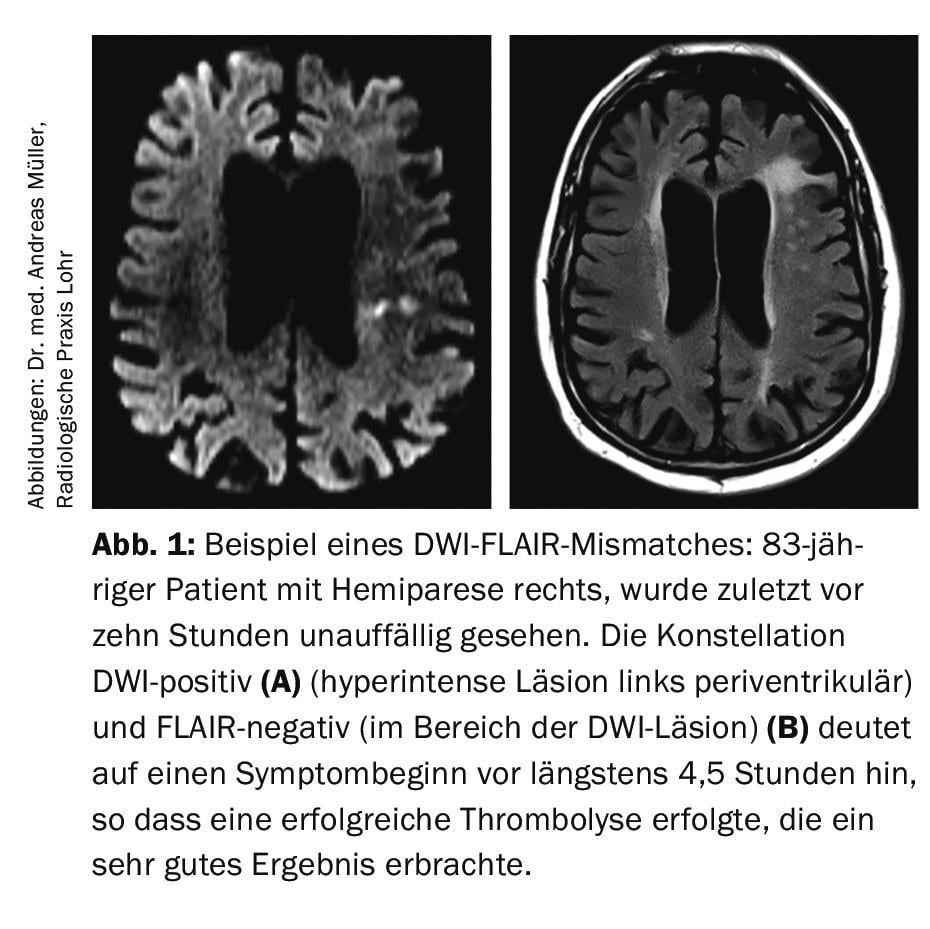
Sabe-se que em até 30% de todos os SI a janela temporal (ou seja, o início dos sintomas) é desconhecida, de modo que formalmente, de acordo com os critérios de aprovação do rtPA, existe uma contra-indicação para a trombólise intravenosa. Com o objectivo de tratar estes doentes com trombólise intravenosa, o grupo de trabalho de Hamburgo liderado pelo Prof. Dr. med. Götz Thomalla avaliou as chamadas imagens de má combinação DWI-FLAIR (DWI=”diffusion weighted imaging”; FLAIR=”fluid-attenuated inversion recovery”). A sequência DWI mostra edema citotóxico, que geralmente se desenvolve muito cedo após o início de um derrame isquémico. Em contraste, a sequência FLAIR indica edema vasogénico, que normalmente não se desenvolve até 4,5 horas após o início do enfarte. Segue-se que se um paciente mostrar uma anomalia de sinal DWI-positivo mas sem FLAIR, é relativamente provável que o tempo de início dos sintomas seja dentro de 4,5 horas antes da ressonância magnética ser realizada (Fig.1). No estudo de despertar multicêntrico randomizado e controlado por placebo, foram incluídos pacientes com IS (DWI-positivo, FLAIR-negativo) e randomizados 1:1 entre rtPA 0,9 mg/kg de peso corporal ou placebo [5]. O estudo foi interrompido mais cedo porque numa análise provisória o ponto final primário (mRS após 90 dias 0-1 pontos) foi alcançado significativamente mais frequentemente no grupo verum (53,3%) do que no grupo placebo (41,8%). A taxa de hemorragias intracranianas não aumentou significativamente no grupo verum com 2,0% em comparação com o grupo placebo com 0,4%. Globalmente, o estudo foi aclamado como um grande sucesso. Isto levou à ideia de que uma instalação de ressonância magnética de emergência deve ser mantida disponível 24 horas por dia para que nenhuma oportunidade de trombólise seja perdida se o período de tempo não for claro.
Há muito que os neurologistas críticos se perguntam se, no caso de um paciente individual, também não seria concebível a) apesar de uma janela de tempo <4,5 horas (porque, por exemplo, os colaterais são muito pobres e um grande núcleo de enfarte ou uma penumbra pequena/nenhuma penumbra já está presente após um curto período de tempo), ou b) apesar de uma janela de tempo >4,5 horas para realizar trombólise nos casos em que há um núcleo de enfarte relativamente pequeno e uma grande penumbra.
Enquanto a constelação a) dificilmente foi estudada e é também provável que ocorra com muito menos frequência, é constelação b) frequentemente encontrados na rotina clínica. Há estudos recentes que investigaram a trombólise intravenosa até 9 horas após o início de um derrame isquémico. O ensaio EXTENDERIZADO multicêntrico randomizado e controlado por placebo incluiu 225 pacientes com EI e áreas cerebrais hipoperfusas, incluindo penumbra potencialmente salvável na janela temporal 4,5 a 9 horas após o início dos sintomas e randomizado 1:1 a 0,9 mg/kg de peso corporal ou grupos placebo [6]. Após a publicação do estudo de despertar positivo [5], o estudo EXTEND foi também terminado prematuramente. O parâmetro primário (mRS a 90 dias 0-1 pontos) foi atingido em 35,4% dos pacientes no grupo verum e em 29,5% dos pacientes no grupo placebo (p=0,04). As hemorragias intracerebrais foram diagnosticadas em 6,2% dos casos no grupo verum e 0,9% dos casos no grupo placebo (p=0,05).
Em resumo, a trombólise intravenosa 4,5 a 9 horas após o início dos sintomas numa população de doentes seleccionada leva a um melhor resultado clínico aos 90 dias, apesar de uma taxa aumentada de hemorragia cerebral. Esta declaração é apoiada por uma meta-análise recente [7]. No entanto, uma transferência imediata destes resultados para a rotina clínica geral parece demasiado cedo. No entanto, em última análise, pode presumir-se que nos próximos anos haverá uma individualização crescente da terapia aguda para AVC isquémico baseada em imagens multimodais.
Tenecteplase como uma alternativa para alteplase?
Para trombólise, actualmente apenas alteplase (0,9 mg/kg de peso corporal, máximo. 90 mg) é aprovado. Estão ainda a ser pesquisadas substâncias alternativas com o objectivo de uma terapia com maior segurança e eficácia. A tenecteplase poderia ser uma alternativa promissora.
A tenecteplase tem uma maior afinidade pela fibrina e uma meia-vida mais longa. Isto permitiria a administração através de um bolus em vez da infusão de uma hora com alteplase. No estudo NOR-TEST [8], foram tratados 1100 pacientes, 549 com tenecteplase (0,4 mg/kg) e 551 com alteplase (0,9 mg/kg). O ponto final de um mRS de 0-1 aos três meses foi alcançado por 64% dos pacientes no grupo de tenecteplase e 63% no grupo de controlo. Não houve superioridade de tenecteplase sobre alteplase, nem o perfil de segurança mostrou quaisquer diferenças significativas.
No estudo EXTEND-IA TNK [9], por outro lado, foi investigada a chamada lise de ponte antes da trombectomia usando tenecteplase (n=101, dose 0,25 mg/kg) em comparação com alteplase (n=101). Os pacientes estavam na janela temporal de 4,5 horas e estavam programados para uma trombectomia para oclusão comprovada do ACI, ACM ou artéria basilar. O ponto final primário foi a reperfusão de pelo menos 50% ou a ausência de trombos interventriculares. Este ponto final foi alcançado em 22% dos pacientes no grupo de tenecteplase e em 10% no grupo de controlo. O resultado funcional aos 90 dias também foi melhorado no grupo de tenecteplase (mRS mediana 2 vs. 3), sem agrupamento de efeitos adversos. Outros estudos, TASTE e ATTEST, não demonstraram superioridade da tenecteplase sobre a alteplase, mas o agrupamento de pacientes mostrou uma vantagem para os pacientes que tiveram oclusão completa dos vasos com recanálise completa às 24 horas em 71% do grupo tenecteplase contra 43% no grupo de controlo [10].
Estão a ser realizados mais estudos. Os resultados até agora sugerem pelo menos uma não-inferioridade de tenecteplase com um modo de aplicação mais simples, o que poderia ser uma vantagem relevante especialmente no caso do transporte secundário antes da trombectomia. Os próximos anos mostrarão se a alternativa muito promissora da trombólise com tenecteplase se tornará realmente parte da rotina clínica.
Prevenção secundária por meio de anticoagulação oral ou fechamento do apêndice atrial
Qualquer terapia antitrombótica actualmente aprovada para a prevenção secundária da EI aumenta a probabilidade de complicações hemorrágicas. No caso de fibrilação atrial, a terapia medicamentosa consiste na anticoagulação oral. Os antagonistas da vitamina K (por exemplo, fenprocumon, alvo INR 2-3) ou anticoagulantes orais não dependentes da vitamina K (NOAKs, inibidores anti-Xa ou o inibidor directo de trombina dabigatran), que reduzem aproximadamente para metade o risco de hemorragia cerebral em comparação com os antagonistas da vitamina K, são possíveis para este fim.
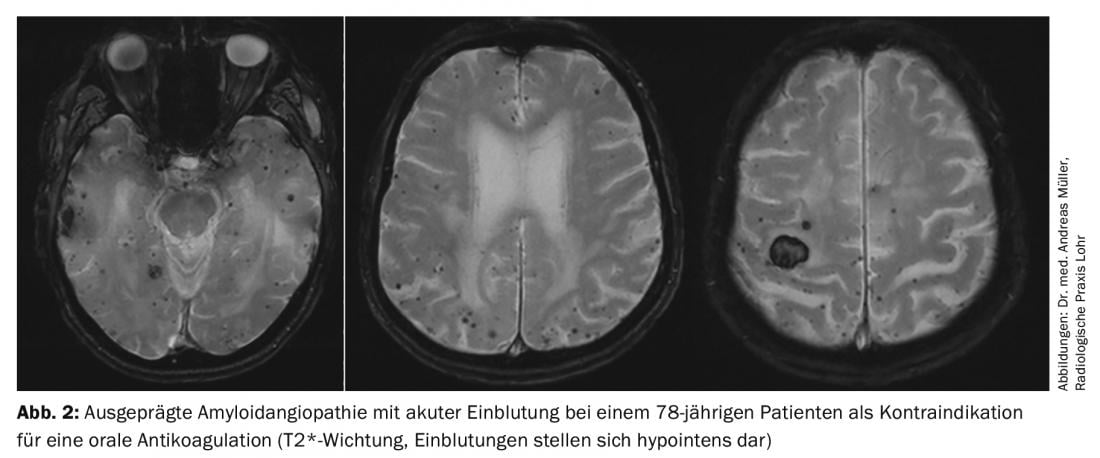
No entanto, há pacientes que não podem ser tratados com anticoagulantes orais devido a um risco acrescido de hemorragia. Para estes, o encerramento intervencional do apêndice atrial é, em princípio, uma opção. Acredita-se que 90% de todos os trombos cardíacos são formados no átrio esquerdo. Foram desenvolvidos vários dispositivos para o encerramento do apêndice atrial, mas os dados actuais são os melhores para o chamado dispositivo Watchman®. Recentemente, foram publicados dados de 5 anos sobre os ensaios PREVAIL e PROTECT AF, mostrando um menor risco de hemorragia e uma menor mortalidade em comparação com a warfarina [11]. Em resumo, o encerramento intervencional do apêndice atrial esquerdo utilizando o dispositivo Watchman® pode oferecer vantagens, particularmente em pacientes com elevado risco de hemorragia (alta pontuação HASBLED) ou contra-indicação à anticoagulação oral, uma vez que o risco de hemorragia (especialmente hemorragia cerebral) é significativamente reduzido (Fig. 2) . Críticos a notar são: a) Falta de dados a longo prazo, b) complicações periintervencionais, c) Possibilidade de formação de trombos cardíacos fora do ouvido atrial, d) Necessidade de inibição temporária da função plaquetária dupla. A comparação entre NOAKs e o encerramento do apêndice atrial, para o qual ainda não foram publicados estudos, está ainda em discussão. É concebível que a vantagem do encerramento do apêndice atrial em termos de redução de complicações hemorrágicas não esteja presente com anticoagulação com NOAK.
Menos de 60 anos com ESUS e PFO beneficiam do encerramento PFO mais TFH
Para outra intervenção cardíaca, a situação do estudo mudou significativamente em 2017. Enquanto até então os pacientes com EI e forame oval persistente (PFO) como causa putativa de AVC eram tratados apenas com um inibidor da função plaquetária (TFH), vários artigos mostraram que em pacientes seleccionados até aos 60 anos de idade com AVC criptogénico e PFO com pelo menos um desvio moderado da direita para a esquerda, o fecho intervencional do PFO mais o TFH é superior apenas ao TFH [12–14]. A anticoagulação oral não oferece explicitamente vantagens. O limite de idade de 60 anos baseia-se no pressuposto de que os pacientes mais velhos são mais susceptíveis de ter uma causa alternativa de AVC do que os pacientes mais jovens (nomeadamente, principalmente fibrilação atrial). No entanto, em última análise, a linha é traçada arbitrariamente e resta saber se os doentes com mais de 60 anos de idade podem não beneficiar também do encerramento da PFO.
Uma vez que o termo “traço criptogénico” não está definido com precisão, o termo ESUS (“traço embólico de fonte indeterminada”) foi introduzido em 2014 [15]. Com base nesta definição precisa, investigou-se se os doentes com ESUS (ou seja, com suspeita mas não comprovada de fibrilação atrial) estão mais bem protegidos de uma recorrência de IS pela NOAK do que pela ASA. O ensaio NAVIGATE-ESUS, que comparou o rivaroxaban com o ASA, teve de ser interrompido prematuramente após 3609 pacientes porque já não havia qualquer vantagem a esperar no grupo de intervenção. [16]. O estudo RE-SPECT-ESUS também confirmou que a anticoagulação oral vs. TFH com ASA não beneficia o grupo geral de pacientes ESUS [17]. Este último estudo envolveu 5390 pacientes de 564 centros de estudo. Receberam ou ASA 100 mg ou dabigatran a 110 mg ou 150 mg duas vezes por dia. O principal desfecho foi a recorrência da SI. Após uma média de 19 meses, 4,1% dos pacientes no braço dabigatran tiveram um segundo evento por ano, em comparação com 4,8% por ano no braço ASA do estudo. A redução do risco relativo de 15% não atingiu significância estatística (p=0,10). Ocorreram hemorragias graves em 1,7% (dabigatran) e 1,4% (ASA) de doentes por ano. Houve uma diferença significativa para a desvantagem da dabigatran em sangramento clinicamente relevante e não grave (1,6 vs. 0,9% por ano). Os ensaios ATTICUS e ARCADIA comparando apixaban com ASA estão ainda pendentes. Independentemente disto, há cada vez mais provas de que, no caso do ESUS, a anticoagulação oral com NOAK é superior à TFH em pacientes seleccionados (por exemplo, com PFO [18] ou ampliação do átrio esquerdo [19]). No entanto, são necessários mais estudos para reproduzir estes resultados.
A dupla TFH pode evitar recidivas
Tem sido claro durante muitos anos que a dupla TFH permanente (geralmente com ASA e clopidogrel) é desfavorável na relação risco-benefício. Em certas constelações, contudo, uma dupla TFH temporariamente limitada pode ser útil e necessária. As razões conhecidas para isto são, por exemplo, estenoses intracranianas sintomáticas [20] ou colocações de stents em artérias que abastecem o cérebro. Em contraste, a descoberta de que os doentes com AIT e alto risco de recorrência (pontuação ABCD2 ≥4) ou IS ligeira (“small stroke”, NIHSS ≤3) estão mais bem protegidos de eventos de recorrência isquémica precoce por dupla TFH com ASA e clopidogrel durante 10-21 dias do que por monoterapia com ASA [21,22] é nova. O risco de hemorragia é aumentado. No entanto, os autores do estudo POINT estimam que a dupla TFH previne três vezes mais IS recorrente do que a hemorragia grave [22]. Espera-se que em breve seja incluída uma recomendação nas directrizes da Sociedade Alemã de Neurologia (DGN). Uma declaração positiva sobre o procedimento já foi publicada na página inicial da DGN.
Perspectivas
As realizações terapêuticas enumeradas dos últimos anos são a expressão de uma intensa actividade de investigação e de uma abordagem estritamente baseada em provas. É de esperar e também presumir que este desenvolvimento irá continuar. Muito provavelmente, o tratamento de AVC tornar-se-á mais complicado à medida que os pacientes (grupos) individuais que respondem particularmente bem ou não a uma determinada opção terapêutica forem sendo cada vez mais identificados. A individualização da medicina está a progredir.
Literatura:
- Hacke W, et al: Trombólise com alteplase 3 a 4,5 horas após acidente vascular cerebral isquémico agudo. N Engl J Med 2008; 359(13): 1317-1329.
- Berkhemer OA, et al: Um ensaio aleatório de tratamento intra-arterial para AVC isquémico agudo. N Engl J Med 2015; 372(1): 11-20.
- Nogueira RG, et al: Trombectomia 6 a 24 horas após o AVC com uma incompatibilidade entre o défice e o enfarte. N Engl J Med 2018; 378: 11-21.
- Albers GW, et al: Thrombectomy for Stroke at 6 to 16 Hours with Selection by Perfusion Imaging. N Engl J Med 2018; 378(8): 708-718.
- Thomalla G, et al: MRI-Guided Thrombolysis for Stroke with Unknown Time of Onset. N Engl J Med 2018; 379(7): 611-622.
- Ma H, et al: Thrombolysis Guided by Perfusion Imaging up to 9 Hours after Onset of Stroke. N Engl J Med 2019; 380(19): 1795-1803.
- Campbell BCV, et al: alargamento da trombólise para 4,5-9 h e do AVC de despertar usando imagens de perfusão: uma revisão sistemática e meta-análise de dados individuais do doente. Lancet 2019; 394(10193): 139-147.
- Logallo N, et al: Tenecteplase versus alteplase para a gestão de um derrame isquémico agudo (nor-test): uma fase 3, aleatorizada, com rótulo aberto, ensaio de ponto final cego. Lancet Neurol 2017; 16: 781-788.
- Campbell BCV, et al: Tenecteplase versus alteplase antes da trombectomia para AVC isquémico. N Engl J Med 2018; 378(17): 1573-1582.
- Bivard A, et al: Tenecteplase em curso isquémico oferece uma recanalização melhorada. Neurologia 2017; 89(1): 62-67.
- Reddy VY, et al: 5-Year Outcomes After Left Atrial Appendage Closure: From the PREVAIL and PROTECT AF Trials. J Am Coll Cardiol 2017; 70(24): 2964-2975.
- Søndergaard L, et al: Patent Foramen Ovale Closure or Antiplatelet Therapy for Cryptogenic Stroke. N Engl J Med 2017; 377(11): 1033-1042.
- Mas JL, et al: Patent Foramen Ovale Closure or Anticoagulation vs. Antiplatelets after Stroke. N Engl J Med 2017; 377(11): 1011-1021.
- Saver JL, et al: Long-Term Outcomes of Patent Foramen Ovale Closure or Medical Therapy after Stroke. N Engl J Med 2017; 377(11): 1022-1032.
- Hart RG, et al: Traços embólicos de fonte indeterminada: o caso de uma nova construção clínica. Lancet Neurol 2014; 13(4): 429-438.
- Hart RG, et al: Rivaroxaban para a Prevenção do AVC após o AVC Embólico de Fonte Indeterminada. N Engl J Med 2018; 378(23): 2191-2201.
- Diener HC, et al: Dabigatran para a Prevenção do AVC após o AVC Embólico de Fonte Indeterminada. N Engl J Med 2019; 380(20): 1906-1917.
- Kasner SE, et al: Rivaroxaban ou aspirina para forame oval de patente e embolia de fonte indeterminada: uma análise pré-especificada de subgrupo do ensaio NAVIGATE ESUS. Lancet Neurol 2018; 17(12): 1053-1060.
- Healey JS, et al: Acidente vascular cerebral recorrente com Rivaroxaban em comparação com a Aspirina de acordo com os Preditores de Fibrilação Atrial: Análise Secundária do Ensaio Clínico Aleatório NAVIGATE ESUS. JAMA Neurol 2019, no prelo.
- Chimowitz MI, et al: Stenting versus terapia médica agressiva para a estenose arterial intracraniana. N Engl J Med 2011; 365(11): 993-1003.
- Prasad K, et al: dupla terapia antiplaquetária com aspirina e clopidogrel para ataque isquémico transitório agudo de alto risco e AVC isquémico menor: uma directriz de prática clínica. BMJ 2018; 363: k5130.
- Johnston SC, et al: Clopidogrel e Aspirina em Acidente Vascular Cerebral Isquémico Agudo e TIA de Alto Risco. N Engl J Med 2018; 379(3): 215-225.
InFo NEUROLOGIA & PSYCHIATRY 2019; 17(5): 5-9