As medidas de prevenção de quedas podem reduzir a taxa de quedas em até 50%. Os GPs são adequados para desempenhar um papel fundamental na prevenção primária e secundária das quedas e das suas consequências. O rastreio do factor de risco e avaliações simples e clinicamente viáveis ajudam a identificar as pessoas em risco de queda e são importantes para monitorizar o sucesso e motivar os doentes. Recomendamos que os médicos de clínica geral se informem sobre os serviços de prevenção de quedas na sua região e coordenem medidas para os doentes em risco de queda. A cooperação interdisciplinar, inclusive com fisioterapeutas, é importante.
As quedas na velhice são frequentes e frequentemente graves para as pessoas afectadas. Em particular, podem estar associados à perda de mobilidade, diminuição da independência, ansiedade e depressão, levando a uma enorme perda de qualidade de vida. Como resultado da evolução demográfica na Suíça, o médico de família é também cada vez mais confrontado com os problemas relacionados com a idade e cai na sua prática. De acordo com os últimos números do Instituto Federal de Estatística, o número de pessoas com mais de 65 anos na população aumentará cerca de 80% em toda a Suíça até 2045. Cerca de cada terceira pessoa neste grupo etário cai pelo menos uma vez por ano; de acordo com a BFU, isto afecta actualmente cerca de 80.000 pessoas na Suíça. Em 2045, cerca de 140.000 quedas por ano já devem ser esperadas. Cerca de 20-30% sofrem lesões que requerem tratamento, 5-15% sofrem uma fractura [1]. As quedas são não só uma grande ameaça para a saúde e qualidade de vida das pessoas afectadas, mas também representam uma carga sócio-económica cada vez maior para o nosso sistema de saúde. Medidas preventivas para evitar quedas e fracturas são, portanto, urgentemente necessárias e são exigidas e promovidas por vários lados.
Um relatório no âmbito da “Promoção da Saúde na Terceira Idade” mostra que é necessária uma cooperação interdisciplinar de profissionais para a implementação de medidas de prevenção de quedas baseadas em provas na Suíça. Em particular, é salientado que os GPs desempenham um papel fundamental a este respeito. Os pacientes fazem melhor uso das recomendações de prevenção quando o médico de família está envolvido no planeamento [2]. Somos também de opinião que o clínico geral está predestinado a prevenir quedas, em particular devido a uma relação de confiança com o paciente que normalmente remonta a muitos anos atrás, bem como a um conhecimento abrangente da história médica do paciente. Se houver suspeita de um aumento do risco de queda, dá-lhe a oportunidade de abordar o problema, realizar um rastreio de risco de queda e iniciar medidas preventivas adequadas.
Uma vez que um risco de queda é geralmente multifactorial, recomendamos um levantamento do factor de risco (anamnese e estado físico) combinado com a realização de avaliações simples de queda para o rastreio do risco de queda na prática geral.
Factores de risco de queda
Os factores de risco de queda podem ser divididos em três grupos principais:
- Factores intrínsecos relacionados com mudanças no organismo em envelhecimento (fisiológicos ou relacionados com doenças).
- Factores extrínsecos, que incluem condições externas, tais como habitação e ambiente de vida.
- Factores comportamentais, correspondentes a comportamentos de risco que não estão adaptados às capacidades físicas e recursos.
O Quadro 1 mostra uma visão geral dos factores de risco intrínsecos e extrínsecos.

Anamnese geral
Um historial médico específico pode fornecer informações importantes para avaliar o risco actual de queda. O objectivo é perguntar se houve alguma mudança recente na marcha, se foram notados problemas de equilíbrio, tonturas ou uma diminuição da força muscular, se ocorreram quedas desde a última visita à clínica ou se existe o medo de cair. O medo de cair é um factor que não deve ser subestimado e pode levar a um ciclo de controlo desfavorável do comportamento de evitar o medo e a perda de mobilidade (Fig. 1).
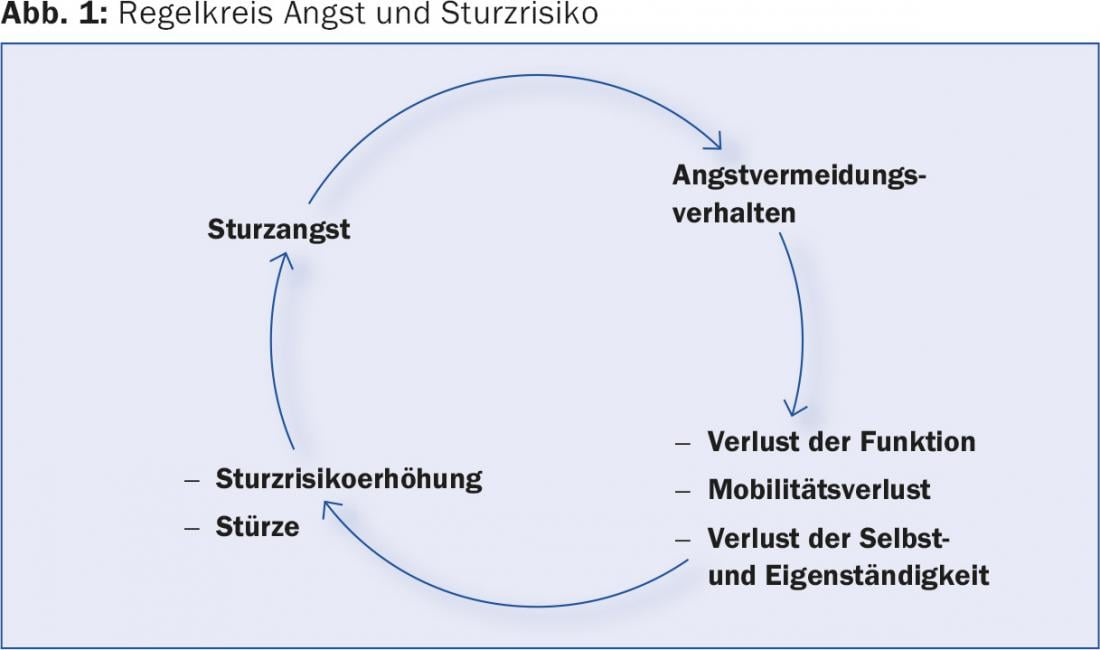
O aumento da instabilidade ao andar também pode ser um primeiro sinal de uma incapacidade cognitiva incipiente. A função executiva – a capacidade de planear processos – é uma das primeiras funções que podem ser afectadas quando a cognição é prejudicada. Os pacientes têm dificuldade em realizar vários procedimentos ao mesmo tempo (por exemplo, andar e falar ao mesmo tempo). Existe uma restrição de “dupla tarefa”, que está associada a um risco acrescido de quedas [3,4].
Além disso, deve-se perguntar se existem queixas relacionadas com o sistema músculo-esquelético, se ocorreram sintomas de uma doença cardiovascular ou neurológica, e também se foram detectados problemas com a memória. Por último, mas não menos importante, a incontinência de urgência deve ser especificamente questionada. A corrida à casa de banho pode ser associada a um risco acrescido de queda, por um lado directamente devido à capacidade reduzida de andar, mas também como consequência da função executiva reduzida. O paciente deve concentrar-se em segurar a urina e já não tem os recursos para prestar atenção à marcha ao mesmo tempo.
Se já tiver ocorrido uma queda, devem ser perguntadas as circunstâncias exactas: Houve vertigens ou perda de consciência? Foi uma viagem e uma queda? A que hora do dia ou da noite ocorreu a queda? Foi tomado algum medicamento para dormir antes do evento? A queda ocorreu antes ou depois de ir para a casa de banho? O paciente foi capaz de se levantar de novo sozinho ou teve de se deitar por um período de tempo mais longo?
História da medicação
A revisão regular de medicamentos é de grande importância na prevenção de quedas. Especialmente os medicamentos de acção central, tais como neurolépticos, antidepressivos ou hipnóticos, mostram um risco acrescido de queda. As benzodiazepinas devem ser evitadas por princípio, pois são uma causa frequente de quedas durante a noite, especialmente se a incontinência ainda estiver presente e os doentes tiverem de se levantar durante a noite por causa dela.
Estado físico
O estado físico inclui o exame do sistema cardiovascular. Para excluir a hipotensão ortostática, que é frequentemente responsável por uma queda, a pressão arterial deve ser medida tanto na posição sentada como em pé. Além disso, deve ser verificado se existe uma arritmia cardíaca e se a pressão arterial está bem ajustada. O estado também inclui um exame neurológico, especialmente com a questão da presença de uma polineuropatia, bem como uma avaliação do sistema músculo-esquelético.
É obrigatório que os órgãos sensoriais olhos e ouvidos também sejam avaliados em qualquer estado de avaliação de risco de queda [1].
Consideramos que a implementação de avaliações de queda orientadas é muito importante para o planeamento de intervenções, bem como para a avaliação do sucesso da terapia. O Quadro 2 fornece uma visão geral de avaliações funcionais simples que podem ser facilmente implementadas na prática do clínico geral, que se baseiam principalmente na avaliação da força muscular, equilíbrio e capacidade de caminhar e que têm valor preditivo para as quedas.

Intervenções
O objectivo das medidas a introduzir é modificar ou reduzir os factores de risco intrínsecos e extrínsecos, mas também levar a cabo a prevenção de comportamentos.
Existem várias intervenções de prevenção de quedas baseadas em provas, multi e monofactoriais, que se concentram na redução de factores de risco intrínsecos e extrínsecos e na prevenção de comportamentos.
Em termos de programas multifactoriais, as quedas têm sido reduzidas em 25-46%, mas mesmo programas de exercícios simples baseados em exercícios de equilíbrio e/ou força podem reduzir o risco de quedas em 10-50% em todas as pessoas idosas [1,10].
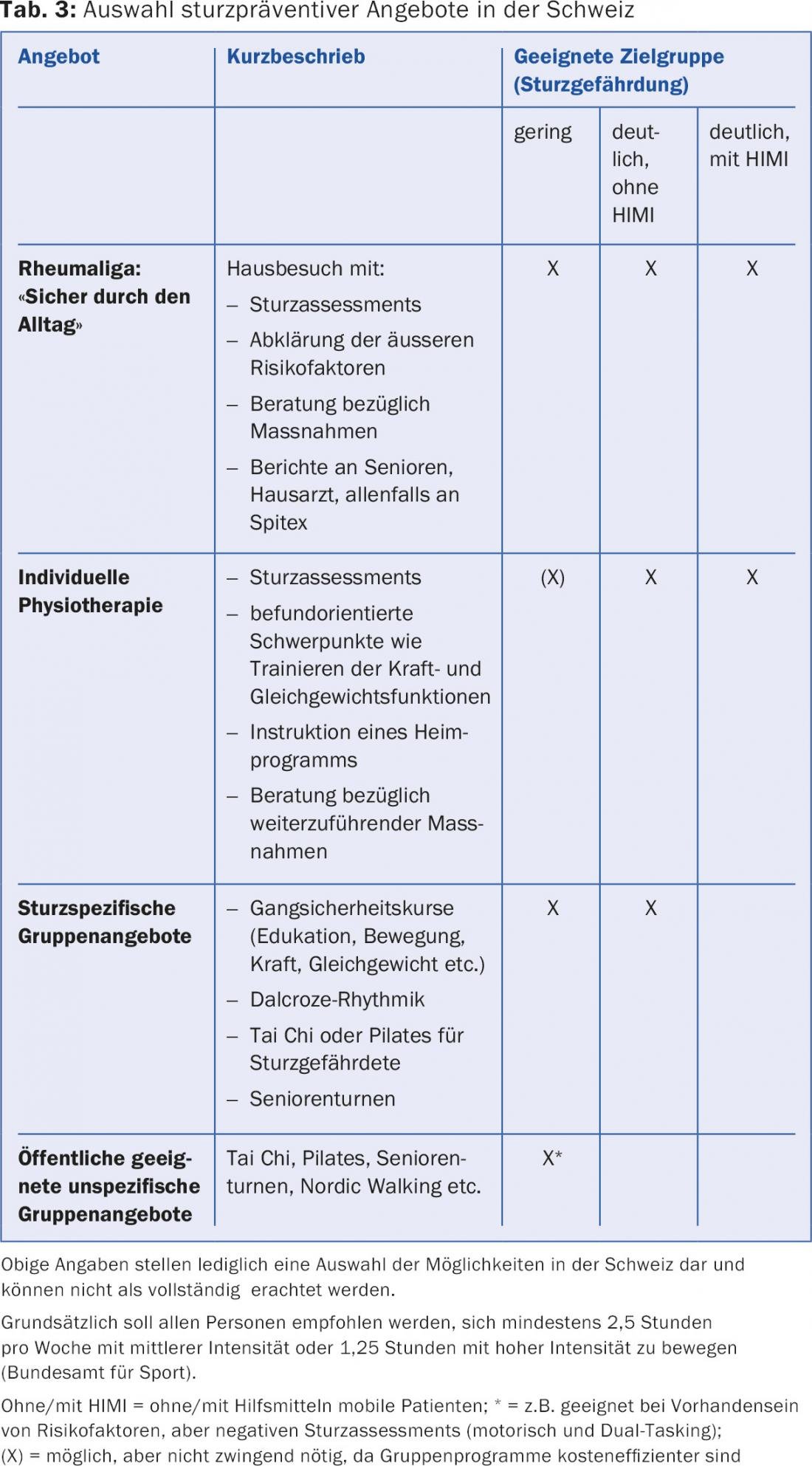
Que medidas são adequadas para um paciente devem ser avaliadas individualmente. Algumas abordagens de intervenção por parte do GP já foram mencionadas acima. Devido às causas multifactoriais das quedas acima descritas, o médico de família deve assumir a coordenação de outras medidas, se indicado (Tab. 3).
No que diz respeito à prevenção secundária de quedas após uma fractura inicial já ter ocorrido, estudos em doentes após uma fractura da anca, por exemplo, indicam que é necessária uma reabilitação mais longa e intensiva para alcançar melhorias significativas nas capacidades funcionais [11–13]. Os rastreios de risco de queda repetida são particularmente importantes para estes pacientes, pois observámos que mesmo os pacientes que já estão subjectivamente satisfeitos e com boa mobilidade permanecem frequentemente em risco de queda. Por conseguinte, é importante não parar a reabilitação demasiado cedo, mas realizá-la de forma intensiva e por um período de tempo suficientemente longo para manter a mobilidade e a independência a longo prazo.
Como as fracturas na velhice estão frequentemente associadas à osteoporose e o risco individual de fractura aumenta significativamente com a diminuição da densidade óssea depois de uma fractura já ter sido sofrida, o rastreio da osteoporose e terapias adequadas em caso de achados patológicos são também obrigatórios para os pacientes que sofreram uma fractura devido a um trauma menor e devem fazer parte dos cuidados padrão [14].
Ligações importantes:
www.bfu.ch/de/fuer-fachpersonen/sturzprävention
www.rheumaliga.ch/Sturzpraevention
www.prosenectute.ch
Literatura:
- Jansenberger H: Prevenção de quedas em terapia e formação. Thieme Verlag 2011.
- Gschwind YJ, et al: Prevenção de quedas. Hospital Universitário de Basileia. Geriatria aguda 2011.
- Verghese J, et al: Validade das tarefas de atenção dividida na previsão de quedas em indivíduos mais velhos: um estudo preliminar. JAGS 2002; 50: 1572-1576.
- Mirelmann A, Hermann T, Brozgol M: Função executiva e quedas em adultos mais velhos: novos resultados de um estudo prospectivo de cinco anos de ligação caem em risco de cognição. PLoS One 2012; 7(6): e40297.
- Podsiadlo D, et al: The timed “up & go”: Um teste de mobilidade funcional básica para pessoas idosas frágeis. JAGS 1991; 39: 142-148.
- Oesch P, et al: Avaliações em Reabilitação. Volume 2: Sistema músculo-esquelético. Verlag Hans Huber 2011.
- Ward RE, et al: Desempenho funcional como preditor de quedas prejudiciais em adultos mais velhos. J Am Geriatr Soc 2015; 63(2): 315-320.
- Gardner M, et al: Implementação prática de um programa de prevenção de quedas por exercício. Idade e Envelhecimento 2001; 30: 77-83.
- Lundin-Olsson L, et al: “Pára de andar enquanto fala” como preditor de quedas em pessoas idosas. Lancet 1997; 349(9052): 617.
- Gillespie LD, et al: Intervenções para prevenir quedas em pessoas mais velhas que vivem na comunidade. Cochrane Database Syst Rev 2012 Set 12; 9: CD007146.
- Sylliaas H, et al: Formação prolongada da força em pacientes mais velhos após fractura da anca: um ensaio aleatório controlado. Idade e Envelhecimento 2012; 41: 206-212.
- Auais MA, et al: A reabilitação de exercício prolongado após fractura da anca melhora a função física dos pacientes: uma revisão sistemática e uma meta-análise. Phys Ther 2012; 92: 1437-1451.
- Handoll HH, et al: Intervenções para melhorar a mobilidade após cirurgia de fractura da anca em adultos. Cochrane Database Syst Rev 2011 Mar 16; (3): CD001704.
- Marshall D, et al: Meta-análise da forma como as medidas da densidade mineral óssea prevêem a ocorrência de fracturas osteoporóticas. BMJ 1996 18 de Maio; 312(7041): 1254-1259.
- Zeyfang A, et al: Basiswissen Medizin des Alterns und des alten Menschen. Springer-Verlag 2013.
PRÁTICA DO GP 2015; 10(12): 10-14











