O facto de um desequilíbrio microbiano ser relevante para a doença é considerado como certo. A natureza exacta dos processos associados a isto é o tema dos estudos actuais. Ficou também provado que a exposição pode favorecer ou agravar o estado da pele afectada pela acne. No que diz respeito às implicações terapêuticas, as provas ainda são limitadas, mas este é um campo de investigação virado para o futuro.
Até agora, as relações fisiopatológicas da acne vulgaris ainda não foram totalmente esclarecidas [1,2]. O papel do microbioma no desenvolvimento e manutenção da acne tem-se tornado cada vez mais o foco de interesse nos últimos anos. As inter-relações são muito complexas e uma grande variedade de hipóteses está actualmente a ser investigada. Como parte da actualização virtual de dermatologia e alergologia, o PD Dr. med. Maja A. Hofmann, Charité Universitätsmedizin Berlin (D), deu uma visão geral actual do papel do microbioma da pele.
Foco na disbiose microbiana como factor patogénico
O facto de a composição e actividade do microbioma da pele ser perturbada na acne tem sido provado empiricamente várias vezes. Que micróbios estão envolvidos e como é tema de numerosos estudos actuais [3]. “Cada pessoa tem um microbioma diferente e muitas vezes há disbiose – não só na acne mas também noutras doenças”, explica o orador. Esta modificação da barreira cutânea desencadeada por alterações na microbiota pode levar a uma condição patológica (visão geral 1). Num estado saudável, bactérias, vírus e parasitas são impedidos de entrar no corpo por barreiras protectoras primárias e componentes de defesa imunológica associados. Se os microrganismos penetrarem no tecido, linfa e corrente sanguínea, são atacados pela barreira secundária, um sistema altamente complexo de componentes inatos (fagócitos, células assassinas naturais, sistema complemento) e adaptáveis (“específicos”) do sistema imunitário. O sistema imunitário orienta-se, por um lado, para moléculas marcadoras individualmente específicas na superfície das células do corpo (“major histocompatibility complex”, sistema MHC) e, por outro lado, para moléculas microbianas (“pathogen-associated molecular patterns”, PAMPs).

As investigações sobre a interacção das várias bactérias na pele fornecerão mais informações sobre a patofisiologia da acne vulgaris nos próximos anos, diz o Dr. Hofmann [2]. Propionibacterium acnes produz a pequena molécula coproporfirina III, que induz o Staphylococcus aureus (S. aureus) a formar um biofilme, que é patogenicamente pobre e resulta numa resposta imunitária, explicou o orador, referindo-se a um artigo publicado na Nature 2018 [4].
Num artigo publicado em 2020 por Dreno et al. uma diminuição da diversidade do microbioma da pele como resultado de uma maior colonização com Cutibacterium acnes (C. acnes) desencadeada por alterações hormonais e uma maior redução do sebo induzida por esta é descrita como um factor patogénico relevante [1]. O aumento da colonização de Cutibacterium acnes e Staphylococcus epidermis (S. epidermis) ainda é considerado como característico da acne. C. acnes contém numerosos grupos de genes biossintéticos e lipases que estão envolvidos na produção e libertação de moléculas antimicrobianas e imunomoduladoras, podendo assim alterar o microambiente. Há também conclusões de que a diversidade dos fitopéctos de C. acnes é reduzida na pele afectada pela acne [5,6].
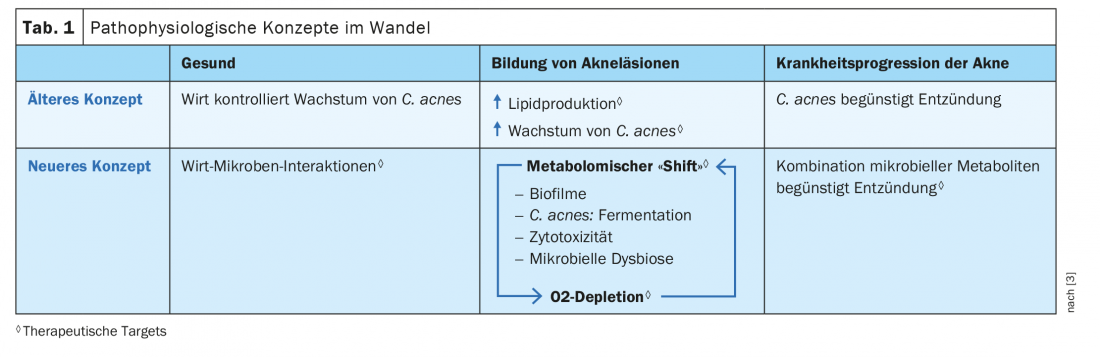
Com referência aos resultados dos estudos de sequenciação metagenómica, um artigo de O’Neill e Gallo 2018 desafia o conceito de que a produção sebácea – desencadeada pelo crescimento excessivo dos folículos capilares com acnes C. – é um único factor de inflamação e progressão da acne [3]. Os autores postulam um modelo alternativo de doença em que uma combinação de diferentes metabolitos microbianos dentro de uma estrutura de interacção bidireccional actua como o motor do processo inflamatório associado à acne (Tabela 1).
O expositor também está envolvido
Para além dos numerosos estímulos internos, factores externos também contribuem para uma mudança no espectro germinal da pele. A exposição, ou seja, a totalidade dos factores ambientais relevantes para a doença, também está envolvida nisto (visão geral 2) [7]. A exposição cutânea é definida como a totalidade dos factores ambientais ao longo da vida que influenciam a condição da pele e as doenças cutâneas [7]. Estes incluem, por exemplo, nutrição, medicação, toxinas ambientais, factores climáticos, factores psicossociais [8]. É importante salientar aos doentes que uma dieta equilibrada pode ajudar a estabilizar a acne, disse ela [2]. Possíveis factores desencadeantes incluem produtos lácteos e doces (especialmente chocolate). Entre os medicamentos, os antidepressivos e antiepilépticos podem ter uma influência negativa sobre o estado das pessoas que sofrem de acne. Sabe-se também que a alta humidade em combinação com as altas temperaturas pode contribuir para um agravamento dos sintomas, alterando o biofilme. E sabemos agora também que o stress desempenha um papel não insignificante. De acordo com o orador, não é sem importância discutir estes factores, mas a experiência mostra que há frequentemente pouco tempo para isso na prática clínica diária.

Uso terapêutico: obstáculos a ultrapassar
A manutenção do equilíbrio do microbioma cutâneo dentro dos folículos e na superfície da pele é considerada essencial na pele com tendência para a acne e acne afectada [1]. Contudo, os resultados da investigação a este respeito são ainda muito incompletos [3]. Segundo O’Neill e Gallo 2018, as análises metagenómicas longitudinais das alterações fenotípicas no microbioma durante a terapia com antibióticos ou isotretinoína podem ser informativas – especialmente em pacientes que são refractários à terapia ou nos quais os sintomas se repetem após o tratamento. Os autores consideram essencial uma melhor compreensão das interacções de C. acnes e S. epiderme – por um lado para uma melhor compreensão da fisiopatologia e, por outro, para a detecção de metabolitos secundários, que podem ser utilizados terapeuticamente [3]. Embora os antibióticos orais e tópicos sejam a base comprovada da terapia, existem ainda muitas lacunas no conhecimento sobre a microbiota como alvo terapêutico, bem como a opção de erradicar os comensais importantes. Os principais obstáculos aos estudos científicos a este respeito incluem a falta de técnicas moleculares para a manipulação genética da C. acnes e a falta de um modelo representativo in vivo para a acne. Assim, há ainda muitas questões por responder relativamente à interacção de factores microbianos e não microbianos na patogénese da acne e como estas descobertas podem ser traduzidas em aplicações terapêuticas.
Fonte: FomF (D) Dermatologia e Alergia 2020
Literatura:
- Dréno B, et al: J Cosmet Dermatol 2020; 19(9): 2201-2211.
- Hofmann MA: Acne e rosácea – o que ajuda melhor para quem? PD Dr. med. Maja A. Hofmann, Dermatologia e Alergologia Refresher, Hofheim (D), 12.09.2020.
- O’Neill AM, Gallo RL: Microbioma 2018; 6(1): 177.
- Byrd AL: Nat Rec Microbiol 2018; 16(3): 143-155.
- Kwon HH, Suh DH. Internat J Dermatol. 2016; 55(11): 1196-1204.
- Qidwai A, et al: Human Microbiome J 2017; 4: 7-13.
- Passeron T, et al: JEADV 2020; 34 (IssueS4): 4-25.
- Dreno B, et al: JEADV 2018; 32: 812-819.
- Dreno B, et al: J Eur Acad Dermatol Venereolb 2020; 34: 1057-1064.
- Lederberg J, McCray AT: Cientista 2001; 15(7): 8.
- Hinghofer-Szalkay H: Uma viagem através da fisiologia. Estratégias de defesa, colonização microbiana do corpo, em. Univ.-Prof. Dr.med. Helmut Hinghofer-Szalkay, http://physiologie.cc/XVII.1.htm
- Dréno B, et al.: Nonprescription acne vulgaris treatments: Their role in our treatment armamentarium – An international panel discussion. J Cosmet Dermatol 2020; 19(9): 2201-2211.
- Hofmann MA: Acne e rosácea – o que ajuda melhor para quem? PD Dr. med. Maja A. Hofmann, Dermatologia e Alergologia Refresher, Hofheim (D), 12.09.2020.
- O’Neill AM, Gallo RL: Interacções hospedeiro-microbiomas e progressos recentes na compreensão da biologia da acne vulgaris. Microbioma 2018; 6(1): 177.
- Byrd AL: O Microbioma de Pele Humana. Nat Rec Microbiol 2018; 16(3): 143-155
- Kwon HH, Suh DH. Progressos recentes na investigação sobre a diversidade da estirpe de Propionibacterium acnes e a acne: patogénico ou espectador? Internat J Dermatol. 2016; 55(11): 1196-1204.
- Qidwai A, et al: The emerging principles for acne biogenesis: a dermatological problem of puberty. Microbioma humano J 2017; 4: 7-13.
- Passeron T, et al.: Impacto clínico e biológico do expositor sobre a pele. JEADV 2020; 34 (IssueS4): 4-25.
- Dreno B, et al: A influência da exposição sobre a acne. JEADV 2018; 32: 812-819.
- Dreno B, et al: The role of the exposome in acne: resultados de um inquérito internacional a doentes. J Eur Acad Dermatol Venereolb 2020; 34: 1057-1064.
- Lederberg J, McCray AT: ‘Ome Sweet ‘Omics – A Genealogical Treasury of Words, Genealogical Treasury of Words’ (Ome Sweet ‘Omics – Um Tesouro Genealógico de Palavras, Tesouro Genealógico de Palavras) Cientista 2001; 15(7): 8.
- Hinghofer-Szalkay H: Uma viagem através da fisiologia. Estratégias de defesa, colonização microbiana do corpo, em. Univ.-Prof. Dr.med. Helmut Hinghofer-Szalkay, http://physiologie.cc/XVII.1.htm
DERMATOLOGIE PRAXIS 2020; 30(6): 44-45 (publicado 6.12.20, antes da impressão).