As intervenções de reabilitação podem melhorar a função e estabilidade articular, construir força muscular e resistência, contribuir para a redução da dor e atenuação da inflamação, bem como influenciar os processos de adaptação e melhorar as disregulações (psico)vegetativas. No entanto, existem também limites para a reabilitação.
Se olharmos para os números nus da documentação central dos centros de reumatismo na Alemanha, a frequência das medidas de reabilitação dos pacientes com artrite reumatóide (AR) diminuiu significativamente nas últimas duas décadas: em 1995, ainda era de 16,6% de todos os pacientes, em 2017 apenas 9,3% – e destes, 3,5% eram pacientes ambulatórios. Em grande medida, isto deve-se sem dúvida à diminuição da actividade da doença com um forte aumento na qualidade dos cuidados. Um olhar sobre a sociodemografia também sublinha isto: Em 1997, 47% dos pacientes masculinos com AR com menos de 65 anos de idade ainda se encontravam no mercado de trabalho; em 2017, este número já tinha subido para 69%.
“Os nossos pacientes estão todos tão bem ajustados com a medicação que não precisamos mesmo de reabilitação?” perguntou Katrin Storck-Müller do Rheumazentrum Mittelhessen, Bad Endbach (D), retóricamente. Com estes dados, quase se poderia assumir isto, porque a actividade da doença de acordo com a DAS28 também mostra um claro declínio nos últimos 20 anos, enquanto o estado funcional médio (FFbH, 0-100) mostra um forte aumento. Contudo, o fardo da doença permanece elevado. Dados do sistema federal de informação sanitária de Julho de 2017 mostram no nosso país vizinho que os pacientes com AR ainda apresentam uma limitação funcional significativa em 35% dos casos, e um estado de saúde muito deficiente é atestado em 15,5%.
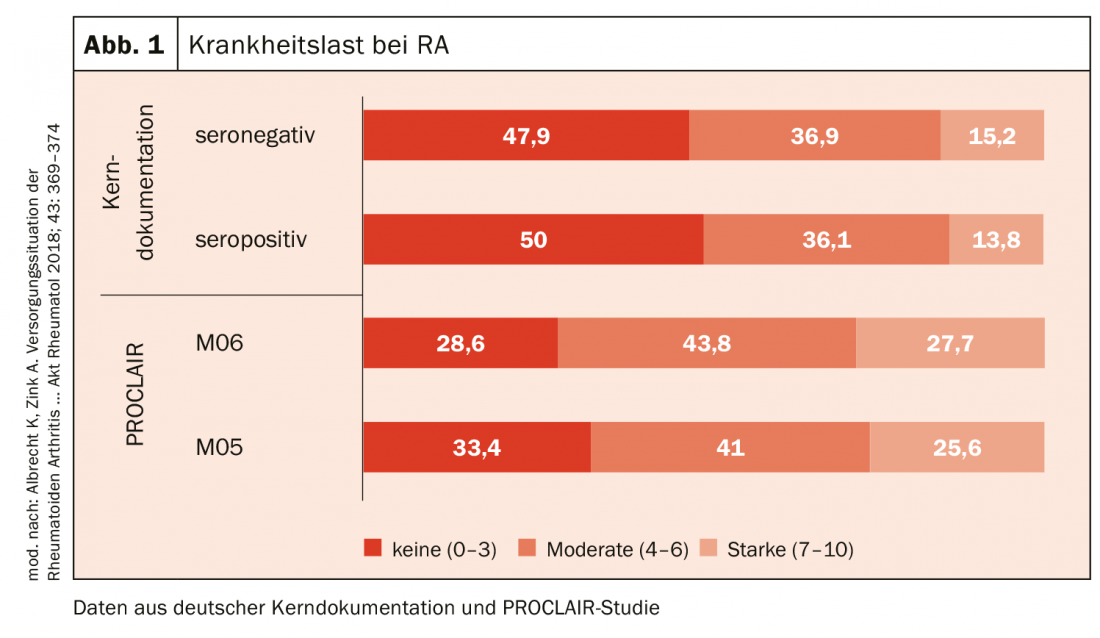
O mesmo pode ser dito sobre a dor, que é um bom parâmetro para o peso da doença. Também aqui se pode ver em vários registos que a dor intensa na escala analógica visual de 7 a 10 ainda persiste numa grande proporção de pacientes (Fig. 1).
Armadilhas no processo de candidatura
Apesar da impressionante evolução das possibilidades farmacológicas, existe assim uma necessidade considerável de reabilitação. No entanto, uma remissão a longo prazo só pode ser conseguida em alguns dos doentes. Então, onde estão os obstáculos?
O primeiro obstáculo é a aplicação – um problema que, de acordo com Katrin Storck-Müller, provavelmente todo o praticante conhece. O primeiro passo é encontrar o fornecedor de serviços certo, ou seja, responsável: é a Agência Federal de Emprego, o seguro de pensão legal, o seguro de saúde, o seguro de acidentes ou talvez as agências de assistência social? Um pedido só será aprovado se houver uma necessidade, objectivo e potencial de reabilitação identificável.
Por outro lado, os pedidos são rejeitados se, por exemplo, houver poucas perspectivas de sucesso da medida de reabilitação, se o paciente não necessitar de reabilitação, ou seja, se a participação na vida social não for prejudicada pela doença (que é determinada com base, entre outras coisas, no pedido de reabilitação, na UA ou no pré-tratamento ambulatório), ou se o paciente não for capaz de reabilitação, ou seja, se a condição somática e psicológica da pessoa não permitir a participação numa medida de reabilitação. Isto pode ser o caso se, por exemplo, um fardo excessivo de doença tornar impossível tirar partido das ofertas e exigências de reabilitação. É também muito importante distinguir a reabilitação de uma situação em que o paciente tem uma necessidade aguda de tratamento, ou seja, quando a hospitalização é necessária.

Além disso, não se deve esquecer o que a reabilitação não pode alcançar. Assim, não pode substituir o tratamento hospitalar nem satisfazer todos os desejos terapêuticos. Nem os factores pessoais e contextuais individuais podem ser alterados por eles. Além disso, existe frequentemente um desacordo com a avaliação médico-social. “Por vezes, os pacientes são forçados a reabilitar-se, que tinham realmente solicitado uma pensão. Então é muito difícil reabilitá-los sensatamente e alcançar o sucesso terapêutico”, disse Katrin Storck-Müller.
Fonte: 47º Congresso da Sociedade Alemã de Reumatologia (DGRh), Dresden (D)
InFo PAIN & GERIATURA 2019; 1(1): 40 (publicado 21.11.19, antes da impressão).











