No Update Refresher General Internal Medicine, Dr. med. Michael Andor, Centre for Spinal Medicine PRODORSO, Zurique, informou sobre a terapia actual da artrite reumatóide (AR). O tratamento da AR mudou significativamente nos últimos anos, graças aos novos agentes. Para os pacientes, as novas opções de tratamento significam menos desconforto, melhor qualidade de vida e também um melhor prognóstico. No entanto, os efeitos secundários e os custos das preparações modernas não são insignificantes.
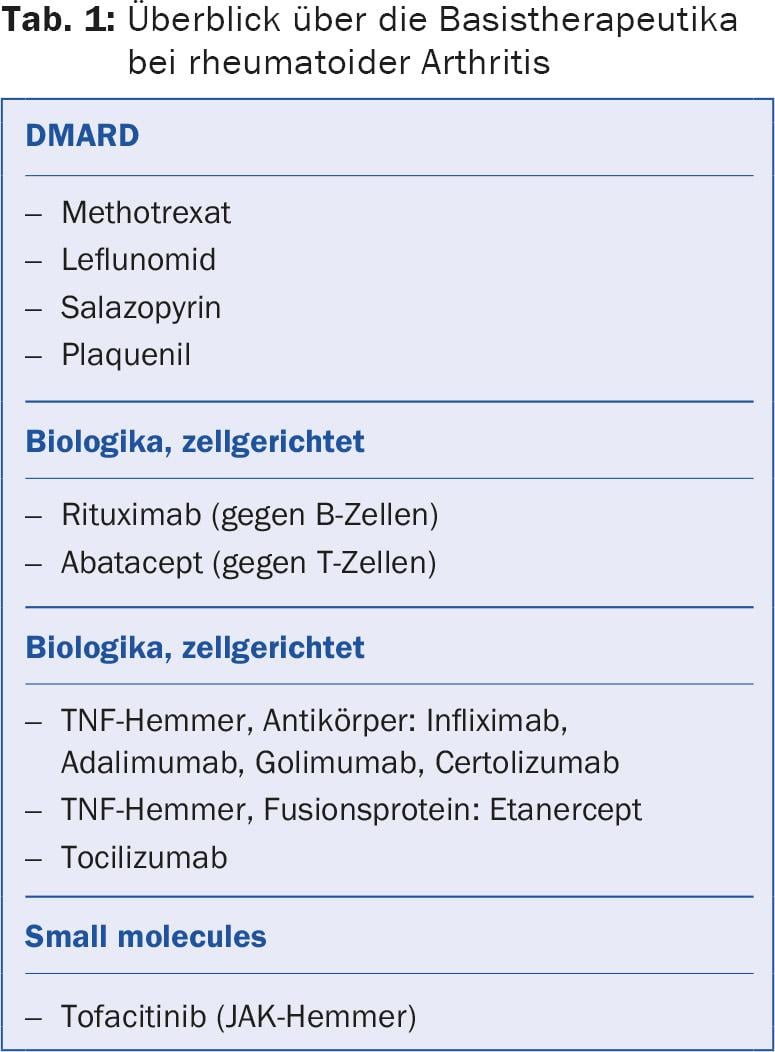
Na AR, a terapia é (quase) sempre iniciada com metotrexato; as alternativas são a leflunomida e a sulfassalazina. Os doentes em tratamento com metotrexato devem vir para controlos regulares do sangue. Também podem ocorrer efeitos secundários se o medicamento tiver sido tomado durante anos sem qualquer problema. Os diferentes biólogos têm alvos diferentes. Se um não for (suficientemente) eficaz, vale a pena mudar para outro.
Os pacientes respondem geralmente muito rapidamente à administração de inibidores de TNF, o que também se reflecte numa rápida redução da actividade inflamatória humoral. O processo de destruição de juntas é muito retardado. No entanto, os inibidores de TNF devem ser utilizados com cautela, uma vez que aumentam o risco de infecções. Por esta razão, os pacientes devem ser esclarecidos – possivelmente também inaparentes – sobre as infecções antes de iniciar a terapia: Historial de infecções, rastreio da tuberculose, rastreio do VIH e hepatite, tratamento de lesões cutâneas, vacinação de acordo com o calendário de vacinação, e limpeza dentária.
Rituximab, Abatacept e Co.
O orador apresentou as propriedades de algumas das substâncias activas mais importantes:
Rituximab (MabThera®): O rituximab de anticorpos monoclonais destrói selectivamente as células B CD20-positivas. Mesmo em pacientes que não respondem clinicamente ao rituximab, a progressão radiológica da AR é significativamente retardada. A substância activa é infundida uma vez por ano numa dose de 1000 mg duas vezes em intervalos de duas semanas (custos para duas infusões aproximadamente 10 000 Fr.). Após seis a doze meses, a actividade da doença aumenta novamente devido à regeneração das células B, pelo que as infusões têm de ser repetidas.
Abatacept (Orencia®): O Abatacept é uma molécula de fusão de CTLA-4 e uma imunoglobulina e previne a activação das células T. É administrado por infusões mensais (500-1000 mg), e o efeito é retardado, geralmente após seis meses. A combinação com o metotrexato melhora o efeito.
Tofacitinibe (Xeljanz®): O tofacitinibe é uma chamada “pequena molécula” que, ao contrário de uma proteína, não é desnaturada. O tofacitinibe é um inibidor reversível e competitivo da Janus kinase (JAK), que desencadeia respostas imunitárias e inflamatórias. O tofacitinibe é administrado como um comprimido numa dose de 2× 5 mg/d, o que é mais conveniente para alguns pacientes do que as infusões. “No entanto, muitos pacientes consideram a ingestão diária de comprimidos mais aborrecida do que uma injecção mensal ou mesmo menos frequente”, mencionou o orador.
Terapia intensiva, controlos frequentes
O objectivo de qualquer terapia básica para a AR é conseguir a remissão ou remissão antecipada da doença. para alcançar a menor actividade de doença possível. O lema é “tratar ao alvo”: O sucesso do tratamento não é apenas definido clinicamente e pelo sentimento subjectivo do paciente, mas também medido com pontuações exactas, por exemplo, com o “Índice de Actividade da Doença 28” (DAS28). Se nenhuma remissão puder ser alcançada através de terapia, o tratamento é ajustado o mais tardar após três meses – ao fazê-lo, a situação individual do paciente e o perfil de risco (contra-indicações) devem ser tidos em conta. O início rápido do tratamento, a intensidade e os intervalos de controlo são mais importantes do que a escolha do medicamento. “Em princípio, não importa com o que se trata, mas tratem rápido e bem”, disse o Dr. Andor.
Durante o tratamento, o doente é controlado regularmente e a actividade da doença é avaliada através de parâmetros objectivos (valores laboratoriais, ultra-sons, raio-X) e o sentimento subjectivo do doente. Um tratamento intensivo com consultas mensais e um rápido ajustamento da terapia pode conseguir um melhor controlo da doença na maioria dos pacientes.
Num surto de doença aguda, os esteróides podem fazer a ponte entre o tempo até que os produtos biológicos produzam efeito ao fim de alguns meses. No entanto, o Dr. Andor recomendou que, como médico de clínica geral, os esteróides não fossem prescritos, se possível, para que o reumatologista ainda possa ver e avaliar o paciente no estado em que se encontra sem tratamento com esteróides.
Fonte: Update Refresher General Internal Medicine, 5 de Novembro de 2015, Zurique
PRÁTICA DO GP 2016; 11(1): 48-49