A terapia medicamentosa para a diabetes tem vindo a tornar-se cada vez mais complexa ao longo dos anos. O guia terapêutico prático do SGED destina-se a trazer a luz para a escuridão. Como é actualmente fornecido o tratamento na Suíça?
A maioria das pessoas com diabetes mellitus tem mais de 65 anos de idade. Mesmo na velhice, a diabetes ainda desempenha um papel importante na esperança de vida. Estima-se que uma mulher de 65 anos neste país tem uma média de mais 22 anos à sua frente, e uma reformada suíça de 19 anos. Na Suíça, mais de meio milhão da população vive com diabetes – com cerca de 40% das pessoas afectadas na Europa e no mundo inteiro ainda desconhecendo o seu diagnóstico.
As complicações secundárias da diabetes na área micro e macrovascular devem ser evitadas. 75% das pessoas com diabetes tipo 2 morrem de uma causa cardiovascular, a diabetes é o factor de risco único mais comum de insuficiência renal e diálise. A frequência dos enfartes do miocárdio na população de diabetes diminuiu mais do que na população geral nos últimos anos (em quase 70% em comparação com cerca de 30%), mas a um nível muito mais elevado – ainda havia cerca de sete vezes mais enfartes do miocárdio. A associação entre HbA1c mais elevado e risco cardiovascular mais elevado está claramente estabelecida, não só para ataques cardíacos fatais e não fatais, mas também para apoplexia, amputação/morte devido a PAVK e insuficiência cardíaca (dados a longo prazo do UKPDS).
Os estudos mais recentes sobre a empagliflozina de fármacos (EMPA-REG OUTCOME) [1,2]Liraglutido (LEADER) [3], semaglutido (SUSTAIN-6) [4] e canagliflozina (CANVAS) [5] foram positivos nos seus parâmetros cardiovasculares – ou seja, levaram principalmente a uma redução dos eventos macrovasculares (morte por causas cardiovasculares, enfarte do miocárdio não fatal/acidente vascular cerebral), e em alguns casos houve também resultados significativos nos parâmetros microvasculares e na mortalidade por todas as causas.
Procedimento na prática
Mas como se pode encontrar o caminho através do “quiosque” de medicamentos para a diabetes, que substâncias activas são adequadas para o paciente individual? Roger Lehmann da USZ preparou as recomendações do SGED de 2016 para a audiência do Update Refresher de uma forma prática. Basicamente:
- Primeiro passo: meta individual HbA1c 6.0-8.0% (normalmente <7%)
- Segundo passo: Melhor terapia individual – estabelecer prioridades (prioridade máxima: evitar complicações cardiovasculares e hipoglicémia)
- Terceiro passo: Pense em termos de classes de drogas, escolhendo a substância com as melhores provas.
O objectivo das novas recomendações era proporcionar um regime acessível baseado nas principais características clínicas do paciente – suscitado através de quatro perguntas orientadoras. Os inibidores SGLT2 e os agonistas receptores de GLP1 devem ter mais peso nisto como “actualmente os melhores medicamentos para a diabetes”. Contudo, raramente foram incluídos medicamentos com uma quota de mercado de <5%, tais como inibidores da alfa-glucosidase, pioglitazona e repaglinida.
As quatro questões clínicas que conduzem à melhor opção terapêutica de acordo com as recomendações suíças são
- Existe uma deficiência de insulina?
- Função Renal: eGFR <30/45/60 ml/min?
- Doenças cardiovasculares presentes?
- Prevenção/presença de insuficiência cardíaca?
Características clínicas
Deficiência de insulina (aproximadamente 25% de todos os doentes): Isto manifesta-se por hiperglicemia sintomática, que é clinicamente perceptível como polidipsia, poliúria, perda de peso e esgotamento de volume – no pior dos casos, há um risco de descompensação metabólica. A insulina basal é recomendada primeiro – de preferência Tresiba® (estudo DEVOTE) [6]. Posteriormente, é possível a intensificação para um único bolus mais insulina basal, uma mistura de insulina (Ryzodeg® = Tresiba® e NovoRapid®) ou Xultophy® (Tresiba® e GLP1-RA). Mais tarde, finalmente, um esquema básico de bolus.
função renal (eGFR<60 ml/min, 22,4% de todos os doentes): Se o eGFR for inferior a 30 ml/min, o que se aplica a 2,4% de todos os pacientes, recomendam-se primeiro os inibidores DPP4 ou GLP1-RA – se a meta de HbA1c não for atingida com estes, eventualmente também a insulina basal. Ao contrário dos outros agentes, a linagliptin não requer um ajuste da dose no GFR mencionado.
Se o eGFR for superior a 30 ml/min mas inferior a 45 ml/min, o que se aplica a 6,1% de todos os pacientes, começar com metformina (meia dose) e combinar precocemente com inibidores SGLT2 ou GLP1-RA (estes mostram boas provas de nefroprotecção). Depois disso, os inibidores DPP4 ou insulina basal são novamente adicionados.
Se o eGFR for superior a 45 ml/min mas inferior a 60 ml/min, o que se aplica a 13,9% de todos os pacientes, a metformina também é iniciada e combinada precocemente com inibidores SGLT2 ou GLP1-RA (nefroprotecção). Depois são adicionados inibidores de DPP4, glicazida ou insulina basal.
Doença cardiovascular (aproximadamente 20-25% de todos os pacientes/aprox. 50% assintomáticos): Se a doença cardiovascular estiver presente, a metformina é de preferência combinada precocemente com um inibidor SGLT2 (melhor evidência Jardiance®), e com uma GLP1-RA (melhor evidência Victoza®) se o IMC for superior a 28. Isto é análogo à recomendação terapêutica para um GFR >45-60 ml/min. Com a primeira combinação, a terapia é oral e os custos são a médio prazo, enquanto que com a segunda são elevados e é necessária uma injecção. Ambas as classes de medicamentos têm um efeito de redução do peso corporal (GLP1-RA ainda mais pronunciado).
Se não houver doença cardiovascular, o procedimento é basicamente o mesmo, mas para além das opções mencionadas, a metformina combinada com um inibidor DPP4 também pode ser considerada. A escalada é com gliclazida ou insulina basal.
Insuficiência cardíaca (aproximadamente 10% de todos os doentes sintomáticos/aproximadamente 25% assintomáticos): Aqui, recomenda-se principalmente a metformina combinada com um inibidor SGLT2. Os inibidores DPP4 (melhor evidência: sitagliptin) e finalmente a insulina basal podem ser adicionados.
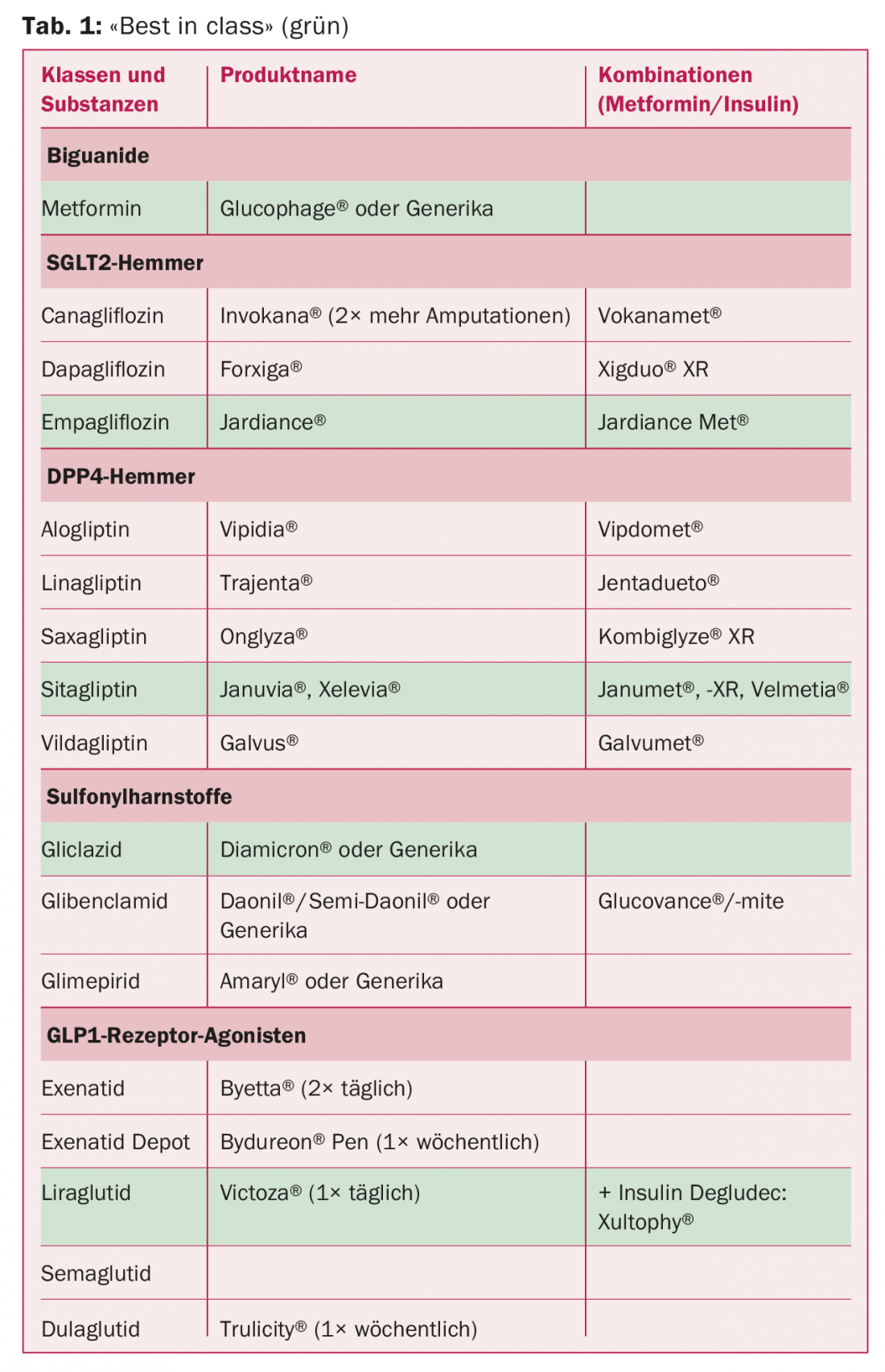
“O melhor da classe
Uma vez utilizadas as quatro perguntas clínicas para seleccionar a classe do medicamento, deve ser dada preferência à substância com as melhores provas. Segundo o SGED, estes são os medicamentos da classe com os dados actualmente melhores em relação aos pontos terminais cardiovasculares e microvasculares. Uma visão geral é fornecida no quadro 1 . Entre os análogos de insulina de acção prolongada, o SGED recomenda Tresiba® em particular, juntamente com Lantus® e Toujeo SoloStar®.
Fonte: Diabetes Update Refresher, 7-9 de Dezembro de 2017, Zurique
Literatura:
- Zinman B, et al: Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med 2015 26 de Novembro; 373(22): 2117-2128.
- Wanner C, et al: Empagliflozin e Progressão da Doença dos Rins na Diabetes Tipo 2. N Engl J Med 2016 Jul 28; 375(4): 323-334.
- Marso SP, et al: Liraglutide e Resultados Cardiovasculares na Diabetes Tipo 2. N Engl J Med 2016 Jul 28; 375(4): 311-322.
- Marso SP, et al: Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes N Engl J Med 2016 Nov 10; 375(19): 1834-1844.
- Neal B, et al: Canagliflozin e Eventos Cardiovasculares e Renais na Diabetes Tipo 2. N Engl J Med 2017 Ago 17; 377(7): 644-657.
- Marso SP, et al: Eficácia e Segurança de Degludec versus Glargina na Diabetes Tipo 2. N Engl J Med 2017 Ago 24; 377(8): 723-732.
CARDIOVASC 2018; 17(1): 34-36