Entrevista com o Prof. Dr. med. Axel Dignass
As novas recomendações STRIDE II definem objectivos de tratamento dependentes do tempo na doença inflamatória intestinal (IBD)[1]. Como podem estas ser implementadas na prática e porque é que a cura da mucosa é um objectivo realista para um número cada vez maior de doentes?

Prof. Dr. med. Axel Dignass
As novas recomendações STRIDE II(Fig.1) definem objectivos de tratamento dependentes do tempo para a doença inflamatória intestinal (IBD) [1]. Durante o 9º Roadshow IBD em toda a Suíça apoiado pela AbbVie, o Prof. Axel Dignass, MD, do Hospital Agaplesion Markus da Universidade Goethe em Frankfurt am Main, Alemanha, apresentou as recomendações STRIDE II para o tratamento da doença de Crohn (MC) e da colite ulcerosa (CU). Na entrevista, ele explica a importância dos algoritmos de tratamento e as novas possibilidades de monitorização para a gestão do IBD.
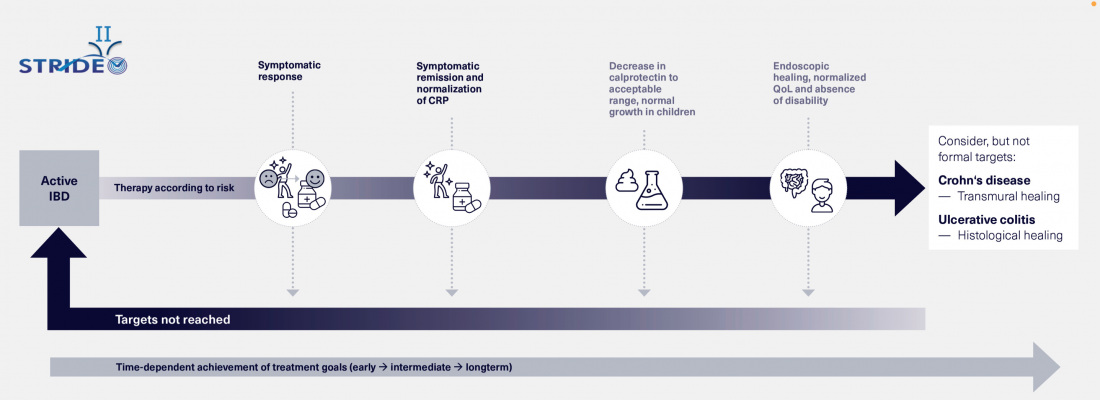
Figura 1: Recomendações STRIDE II. Adaptado após (1)
Quais são as principais inovações nas recomendações STRIDE II? [1]?
Os pontos principais são que temos objectivos terapêuticos definidos e que estes objectivos devem ser alcançados de uma forma dependente do tempo. Uma vez que nem todos os objectivos são alcançáveis ao mesmo tempo, definimos objectivos terapêuticos de curto, médio e longo prazo. Os objectivos a curto prazo relacionam-se principalmente com a resposta clínica e a remissão clínica, que é medida pelos Resultados de Pacientes-Relatados (PRO). A questão é que o paciente com CU não sofre de dor abdominal e tem uma frequência normal de fezes e que o paciente com CU tem uma frequência normal de fezes e não tem mais sangue nas fezes. Isto é especialmente importante para que o paciente desenvolva uma perspectiva. A médio prazo, parâmetros objectivos de inflamação devem melhorar, tais como os níveis de CRP e de calprotectina. A longo prazo, o objectivo é alcançar uma cura endoscópica e uma normalização completa da qualidade de vida, que foi agora definida como um objectivo formal. Portanto, não se trata apenas de curar a mucosa, mas de alcançar a melhor combinação possível de todos os objectivos. Para tal, deve-se também avaliar a respectiva terapia com os seus potenciais efeitos secundários e ajustar o tratamento, se necessário.
Além disso, a ecografia foi agora incluída pela primeira vez numa recomendação global como desempenhando um papel importante no diagnóstico e monitorização de doentes com DII. Pela primeira vez, foram também incluídas recomendações para crianças.
Outro ponto que me é muito caro é que nas recomendações STRIDE II existem agora recomendações sob a forma de duas tabelas claras que oferecem pistas baseadas na opinião de peritos sobre quando os objectivos da terapia são atingíveis. Vejo pacientes repetidamente que tomaram esteróides durante meio ano, por exemplo. Se não se tiver obtido uma resposta após 1 a 2 semanas com esteróides, isto não acontecerá no curso posterior da maioria dos pacientes. Se, por outro lado, eu parar uma biologia após 4 semanas porque não foi alcançada a cura da mucosa, isso também não é sensato. Acontece que vejo pacientes que tentaram quase todas as terapias disponíveis num ano. Como estes não foram utilizados da melhor forma, não sei naturalmente se um dos medicamentos não seria eficaz e estou a começar de novo do zero.
Quais são as limitações das novas recomendações STRIDE II?
A sobre-interpretação das recomendações STRIDE II é certamente uma limitação. O objectivo terapêutico da cura da mucosa é aí estabelecido e alguns médicos mostram desilusão por não o conseguirem alcançar em todos os seus pacientes. É preciso estabelecer ideais e tentar alcançá-los, mas – como na vida real – nem todos os objectivos podem ser sempre alcançados. As recomendações STRIDE II não são uma receita, mas fornecem um corredor para a acção. Não se trata de um único parâmetro específico, como a cura da mucosa, mas de um parâmetro complexo, ou seja, a realização de muitos objectivos combinados com uma alta qualidade de vida e o menor número possível de efeitos secundários.
Outro ponto fraco é que a ciência está sempre num estado de fluxo e só o estado actual do conhecimento pode ser apresentado. Por exemplo, a cura histológica em CU e a cura transmural já estão formuladas como alvos não formais nas recomendações STRIDE II e provavelmente só serão incluídas com firmeza quando as recomendações forem actualizadas dentro de alguns anos.
Os novos objectivos a médio prazo são a melhoria dos sintomas clínicos e a normalização dos biomarcadores. Como avalia a importância dos biomarcadores no contexto de um controlo rigoroso da actividade da doença?
Para mim, os biomarcadores são muito importantes para além da sonografia intestinal, porque precisamos de marcadores não invasivos para monitorizar o doente. Tenho muita fé no PRO, mas também aprecio poder avaliar a condição objectivamente. Isto é especialmente importante em MC, onde a região ileocecal é afectada na sua maioria. Aí teria sempre de fazer uma colonoscopia completa para avaliar o paciente. Com um teste de fezes para calprotectina ou PCR, o paciente fica muito menos sobrecarregado e tenho uma imagem muito válida. Por conseguinte, preciso destes parâmetros todos os dias na prática.
Quais são as vantagens do exame de ultra-sons no acompanhamento de perto dos doentes? E quão activamente utiliza a metodologia a par da endoscopia?
Utilizamos o ultra-som de forma muito intensiva. Colocámos uma máquina de ultra-sons junto ao sofá na clínica ambulatorial para que possamos, em princípio, “sonicar” cada paciente imediatamente para olhar para o intestino. Os doentes com doença fulminante têm por vezes exames diários com ultra-sons. Os nossos residentes são formados desde cedo na metodologia e realizam o exame. O exame de ultra-sons é, portanto, uma rotina clínica absoluta connosco e é feito pelo menos uma ou duas vezes por ano no decurso de longo prazo de cada paciente, juntamente com a medição do valor da calprotectina. Se houver discrepâncias, é realizada uma endoscopia. A hidrosonografia também é frequentemente discutida, mas fazemos uma simples ecografia intestinal para a qual o paciente não tem sequer de estar em jejum.
O que diz ao comentário: “A cura da mucosa é um bom objectivo, mas só posso alcançá-lo em cerca de um terço dos meus pacientes”?
A realização da cura da mucosa depende de quão cedo o diagnóstico foi feito, até que ponto já existem danos irreversíveis no intestino, por exemplo, estenoses, fístulas ou perda de haustra, e quantas terapias anteriores o doente já teve. Estudos actuais sobre a cura da mucosa são frequentemente conduzidos com doentes que mostram múltiplas falhas de tratamento. Para estes, é por vezes difícil alcançar o objectivo de cura da mucosa, mas isto só se aplica a uma pequena proporção de todos os doentes com DII. Em todo o espectro de pacientes com DII, a cura da mucosa ocorre com muito mais frequência e é, portanto, um objectivo de tratamento realista. Nos doentes de um centro terciário, provavelmente só conseguimos a cura da mucosa em cerca de 30%, mas nos doentes diagnosticados pela primeira vez em cerca de 90% dos casos. Globalmente, o número de operações relacionadas com o IBD também diminuiu significativamente ao longo dos últimos 5 anos. Com novos medicamentos em preparação e melhorias no diagnóstico e monitorização, temos a oportunidade de avançar – mas para isso, é preciso estabelecer estes objectivos elevados, como a cura da mucosa.
Como comunicar os objectivos do tratamento, fora dos sintomas, aos seus pacientes?
O paciente está principalmente interessado em sentir-se bem. Estudos dos últimos 10 anos mostram que os pacientes não se importam em grande parte com o funcionamento de um medicamento. Ele quer ficar bem sem efeitos secundários, se possível. Comunico objectivos a longo prazo, explicando que posso influenciar favoravelmente o curso natural da doença. Eu digo: “Quando normalizamos os parâmetros bioquímicos, isto também corresponde a uma melhoria dramática na cura da mucosa em muitos pacientes. E quando o consigo, o risco de ter de ser operado, de recaídas ou, no caso da CU, de cancro, é reduzido”. Isto também é importante para explicar que se trata de uma terapia a longo prazo, embora os objectivos possam ser alcançados mais cedo.
A tomada de decisão partilhada é então a escolha de um conceito de tratamento juntamente com o paciente. As pequenas moléculas oferecem a possibilidade de parar a terapia em breve, enquanto que o tratamento de anticorpos significa tratamento a longo prazo. Eu mostro ao paciente as opções de tratamento e pergunto-lhe o que é importante para ele. Para os pacientes que tendem a não aderir, gosto de oferecer a opção de terapia de infusão, porque aí posso verificar se eles realmente seguem o tratamento.
Qual é o significado da cura transmural em MC (CD) e da cura histológica em CU?
Estes novos objectivos terapêuticos continuam actualmente a ser objecto de debate controverso. Contudo, existem já muito boas indicações iniciais de que o curso a longo prazo da UC é favoravelmente influenciado se a cura histológica for também conseguida. Isto resulta então num objectivo terapêutico ainda mais ambicioso, a “desobstrução da doença”, ou seja, uma combinação de cura histológica, cura endoscópica e remissão clínica. No entanto, até à data, só estão disponíveis dados retrospectivos sobre esta matéria. Contudo, estes mostram que os pacientes que atingem esta tríade só têm uma recaída em 5 a 7% dos casos no prazo de um ano, enquanto que este é o caso em 50% dos pacientes com remissão exclusivamente clínica. A depuração da doença está também associada a menos operações e cancros, pelo que a cura histológica poderia ser um alvo muito válido. Os resultados de estudos clínicos retrospectivos mostram que a depuração da doença já pode ser alcançada em 20 a 35% dos pacientes actualmente. Portanto, isto não é utópico.
A cura transmural no MC é também muito importante. O MC é uma doença transmural, pelo que não é suficiente olhar apenas para a mucosa. Com ultra-sons ou ressonância magnética, também se podem ver as camadas subjacentes. Uma vez que a metodologia da RM é mais fácil de normalizar, é frequentemente utilizada em ensaios clínicos. Aí também se pode ver: Se o doente conseguir a cura transmural, as estenoses ou fístulas têm menos probabilidades de se desenvolver. A cura transmural também pode ser alcançada.
Que objectivo de tratamento considera realista para que doentes com as opções de tratamento actuais?
Há aí um grande preconceito. Quando olho para todos os pacientes que estão numa coorte populacional, devo dizer: em mais de 90% dos casos, os pacientes estão clinicamente em grande parte livres de sintomas com o tratamento e só têm uma recaída de vez em quando.
Num centro de referência terciário, vejo doentes que já foram tratados em muitas outras clínicas e centros e que devem ter objectivos terapêuticos mais realistas. Então, por exemplo, já estou feliz com uma remissão ou uma excelente resposta à terapia, onde o paciente só tem movimentos intestinais 3 vezes por dia e não 20.
Tento sempre transmitir aos meus pacientes que a esperança de vida em todos os pacientes com DII não é inferior à da população normal. Pode-se fazer quase tudo apesar da medicação – começar uma família, ter filhos e assim por diante. Deve-se tentar não se concentrar apenas na doença ao longo da vida.
Infelizmente, existem também, naturalmente, cursos muito severos ou de reflexão terapêutica, mas existem também opções tais como uma proctocolectomia para CU. Isto é muitas vezes apenas uma cura formal, porque os pacientes têm então outros problemas. Mas também há pacientes que estão muito contentes com um estoma.
Este artigo foi produzido com o apoio financeiro da AbbVie AG, Alte Steinhauserstrasse 14, Cham.
Breve informação técnica de HUMIRA®.
A informação não reflecte necessariamente os pontos de vista da AbbVie AG.
Referências
As referências podem ser solicitadas por profissionais em medinfo.ch@abbvie.com.
Contribuição online desde 21.07.2022
CH-HUMG-220045_06/2022