O número total de crimes violentos relacionados com a violência doméstica (DV) tem vindo a aumentar de forma constante na Suíça desde 2011. Em média, uma pessoa morre na Suíça a cada quinze dias devido a violência doméstica. Isto apesar do facto de existirem abordagens multimodais preventivas na luta contra HG, tanto a nível federal como cantonal. Apenas cerca de 24% das pessoas afectadas partilham as suas experiências de violência com o seu médico.
O número total de crimes violentos relacionados com a violência doméstica (DV) tem vindo a aumentar de forma constante na Suíça desde 2011. Em média, uma pessoa morre na Suíça a cada quinze dias devido a violência doméstica. Isto apesar do facto de existirem abordagens multimodais preventivas na luta contra HG, tanto a nível federal como cantonal. Apenas cerca de 24% das pessoas afectadas partilham as suas experiências de violência com o seu médico. Os números sobre contactos médico-paciente no contexto do HG são recolhidos de forma irregular na Suíça. O último grande inquérito de saúde mostrou que pouco mais de 80% dos médicos cuidaram de pelo menos uma pessoa afectada por HG no último ano. Do ponto de vista médico, o cuidado dos pacientes limita-se frequentemente ao tratamento de ferimentos menores (contusões/hematomas/ ferimentos de esmagamento) e não é, portanto, uma indicação per se para uma apresentação médica de emergência. No entanto, as pessoas afectadas encontram-se numa situação difícil para si próprias. Por conseguinte, é aconselhável prestar apoio o mais rapidamente possível (documentação dos ferimentos, esclarecimento da protecção das crianças, informação sobre o apoio às vítimas). Do mesmo modo, as questões de segurança devem ser esclarecidas tanto no que diz respeito à pessoa em questão como a quaisquer crianças que vivem na família. Além disso, as pessoas afectadas pela violência estão mais receptivas a uma possível intervenção externa pouco tempo após o ataque. HG raramente termina espontaneamente ou após uma intervenção inicial. Isto não nos deve impedir de oferecer ajuda uma e outra vez sem preconceitos. Isto na esperança de que tenha chegado o dia em que o passo para fora da espiral de violência será bem sucedido.
Definição e números
A 1 de Abril de 2018, entrou em vigor na Suíça a Convenção de Istambul sobre a Prevenção e Combate à Violência contra as Mulheres e à Violência Doméstica. Trata-se de uma convenção internacional abrangente do Conselho da Europa que visa combater este tipo de violações dos direitos humanos. De acordo com o n.º 3 do art. 3. 1 litro. b da Convenção de Istambul, a violência doméstica é definida como “[…] todos os actos de violência física, sexual, psicológica ou económica que ocorram no seio da família ou do agregado familiar ou entre antigos ou actuais cônjuges ou parceiros, quer o perpetrador tenha ou não a mesma residência que a vítima” [1].
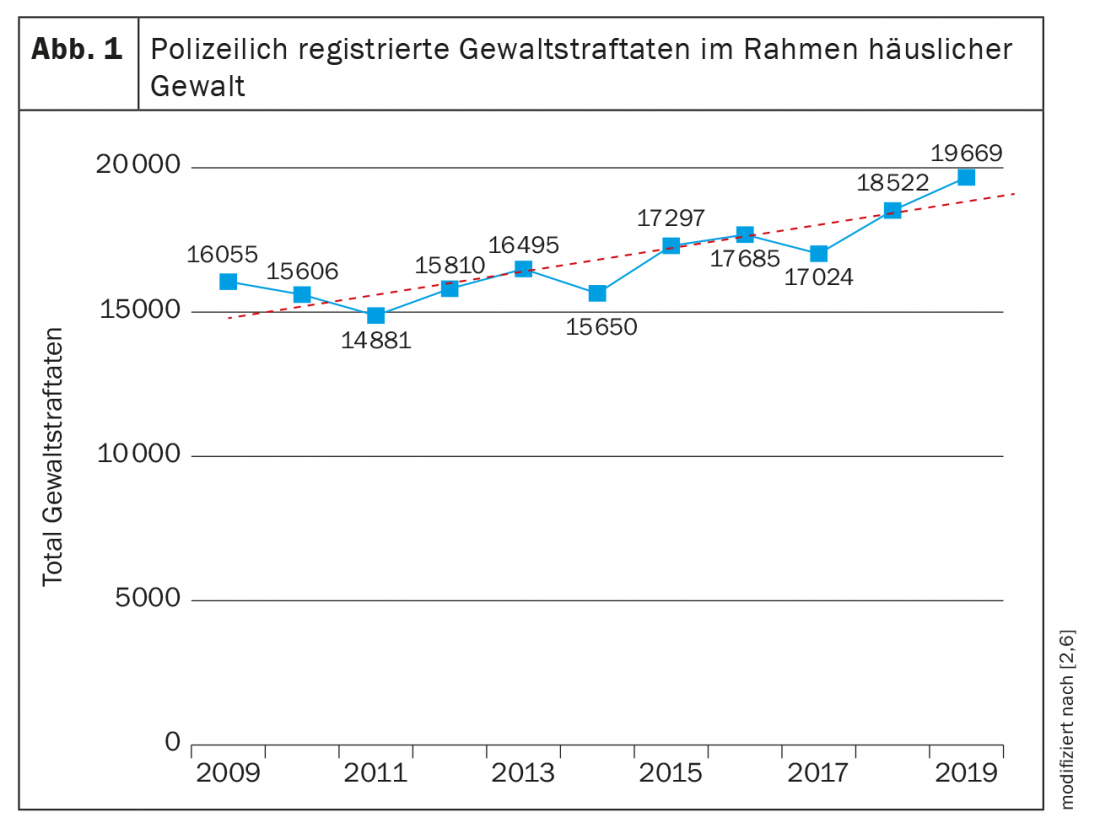
Existem na Suíça números regularmente publicados sobre HG a partir das estatísticas criminais da polícia PKS, bem como das estatísticas de assistência às vítimas. O PKS, em particular, é utilizado regularmente para avaliar o desenvolvimento do HG. O PKS mostra o campo brilhante de HG conhecido pela polícia. O PKS não enumera os casos individuais de HG, mas sim o número de infracções penais que surgem no contexto de HG. Várias infracções podem teoricamente ser registadas por caso (por exemplo, simples agressão e ameaça). Desde 2011, o número de crimes violentos no contexto do HG tem vindo a aumentar na Suíça de acordo com PKS (fig. 1) [2,6]. O desenvolvimento nos cantões individuais pode ser visto no PKS dos respectivos cantões. O primeiro inquérito do GP sobre HG data de 2006, com uma incidência de 0,25 casos por 1000 contactos médico-paciente. Além disso, os inquéritos sistemáticos nacionais são raros. O inquérito mais recente e indiscutivelmente mais abrangente é de 2019. Neste inquérito, mais de 80% dos médicos somáticos declararam ter tratado intencionalmente pelo menos uma pessoa para o HG no último ano [3]. O Centro de Emergência Universitária Inselspital Bern UNZ registou retrospectivamente todas as pessoas afectadas pelo HG durante 11 anos. Isto resultou numa prevalência de 0,09% [4]. Um inquérito de assistência às vítimas realizado por Killias et al. mostrou que apenas cerca de 24% das pessoas afectadas pela violência recorrem a um profissional de saúde com as suas experiências [5]. Isto mostra que os médicos são regularmente confrontados com vítimas de violência, mas que ainda existe um grande campo escuro.
Padrões de lesão
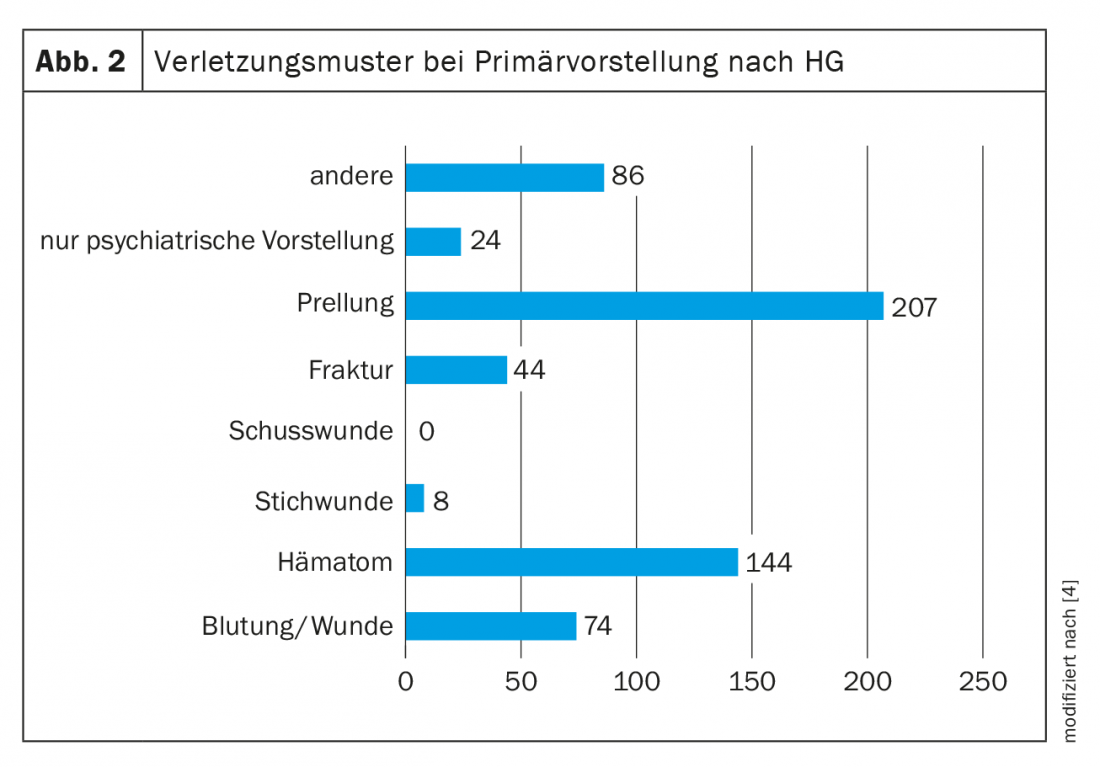
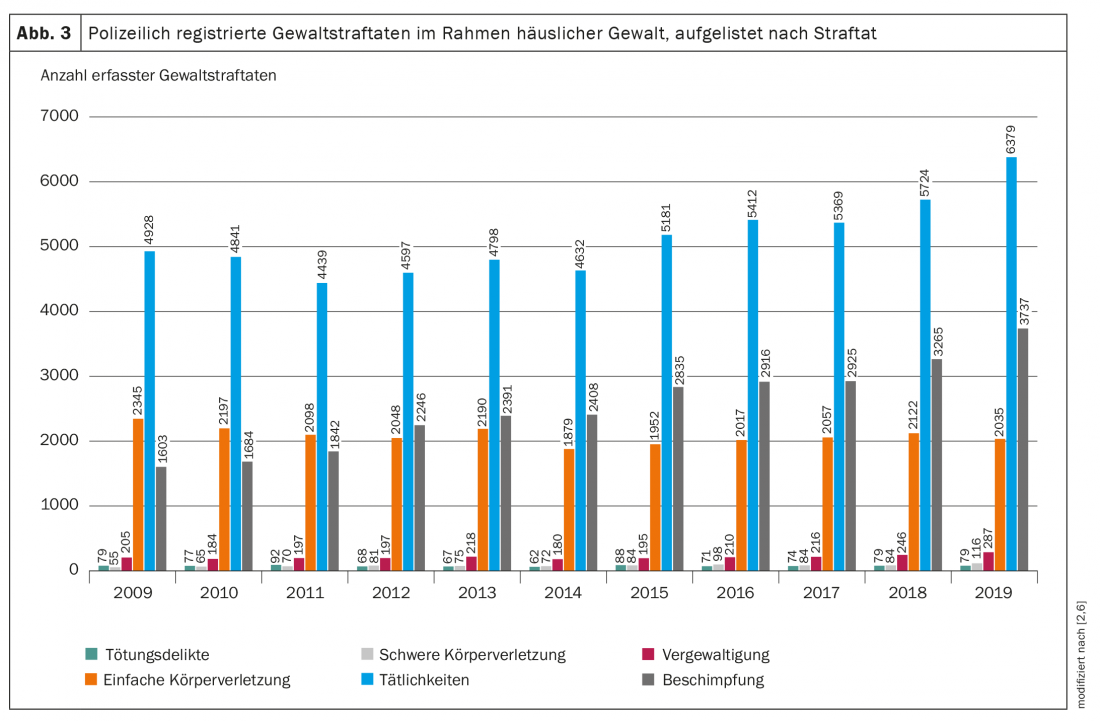
De acordo com o estudo de Hostettler-Blunier et al. A maioria das pessoas afectadas apresenta lesões menores sob a forma de hematomas, hematomas e feridas hemorrágicas (fig. 2). Estes são causados por golpes com a mão aberta ou com o punho, bem como pontapés. Os locais mais frequentes foram a cabeça, braços, seguidos pelo pescoço, pernas e tórax. 16% das pessoas afectadas disseram ter sido estranguladas. Nenhuma lesão clínico-radiológica pôde ser detectada em qualquer pessoa após estrangulamento [4]. Estes dados médicos com registo de lesões menores coincidem com as infracções registadas no PKS. Divididas nas várias infracções, há percentagens elevadas para “Art. 180 Ameaça” e “Art. 126 Agressão”, bem como para “Art. 123 StGB Simples lesão corporal” e “Art. 177 StGB Insulto”. Os crimes graves são raros em comparação (Fig. 3) [2,6].
Nos casos em que a vítima ou um terceiro não denunciam directamente o uso de violência, informações contraditórias e implausíveis sobre a história do ferimento, bem como numerosos ferimentos de diferentes idades e formas (por exemplo, contornos duplos de hematomas em caso de derrames de cana) e ferimentos localizados em partes do corpo que não são típicos de quedas podem indicar que o ferimento foi causado por um terceiro.
Cuidados às vítimas de violência doméstica
Relativamente ao tratamento de vítimas de violência doméstica, recomendamos um procedimento padronizado, por exemplo, seguindo a recomendação da OMS utilizando a sigla S.I.G.N.A.L. [7]. S. I. Signal/Interview, em que o primeiro passo nos cuidados médicos-pacientes é abordar abertamente a suspeita de HG. É importante receber e documentar a informação de forma aberta e sem julgamentos. O exame dos factos é tarefa da autoridade repressiva. As G. N. são as abreviaturas de “exame minucioso”, bem como de “nota”. Tanto os ferimentos antigos como os novos devem ser documentados, sempre que possível com um formulário de documentação normalizado. Em caso de lesões graves, a medicina forense deve ser consultada. Sob A. os esclarecimentos são realizados no sentido de outros esclarecimentos indicados medicamente, bem como esclarecimentos para a segurança das pessoas em causa, incluindo crianças. Um plano de segurança pessoal deve ser discutido com os interessados ou, pelo menos, entregue*. O L. significa, em última análise, a distribuição e explicação de directrizes, que podem ser obtidas junto dos gabinetes cantonais responsáveis. Devido aos padrões de lesão acima mencionados, os cuidados puramente somáticos das lesões limitam-se frequentemente a diagnósticos apropriados com analgesia prolongada subsequente, possivelmente emparelhada com cuidados com feridas. As pessoas afectadas devem ser incapazes de trabalhar por escrito se assim o desejarem, especialmente no caso de hematomas na zona facial e de trabalho em público. Em caso de lesões, avaliar sempre um reforço do tétano e PEP. Os delitos sexuais devem ser atribuídos a um organismo especializado. Modelos de boas práticas para formulários de documentação, bem como possíveis conceitos para o cuidado de pessoas afectadas por HG podem ser encontrados no relatório final ao Conselho Federal sobre os cuidados médicos de pessoas afectadas por HG de Krüger et al. [3].
* Modelo possível em www.big.sid.be.ch/de/start/publikationen.html
Outros planos de segurança podem ser encontrados na Internet.
Documentação utilizável em tribunal
No caso de, no decurso dos acontecimentos – possivelmente apenas num momento em que os ferimentos tenham sido parcial ou já completamente curados – serem apresentadas acusações e iniciado um processo criminal com um possível exame médico forense, a documentação médica do quadro de ferimentos primários pode desempenhar um papel decisivo. A fim de assegurar que os resultados fotografados possam ser avaliados da melhor forma possível, as fotografias devem cumprir certos padrões de qualidade enumerados abaixo.
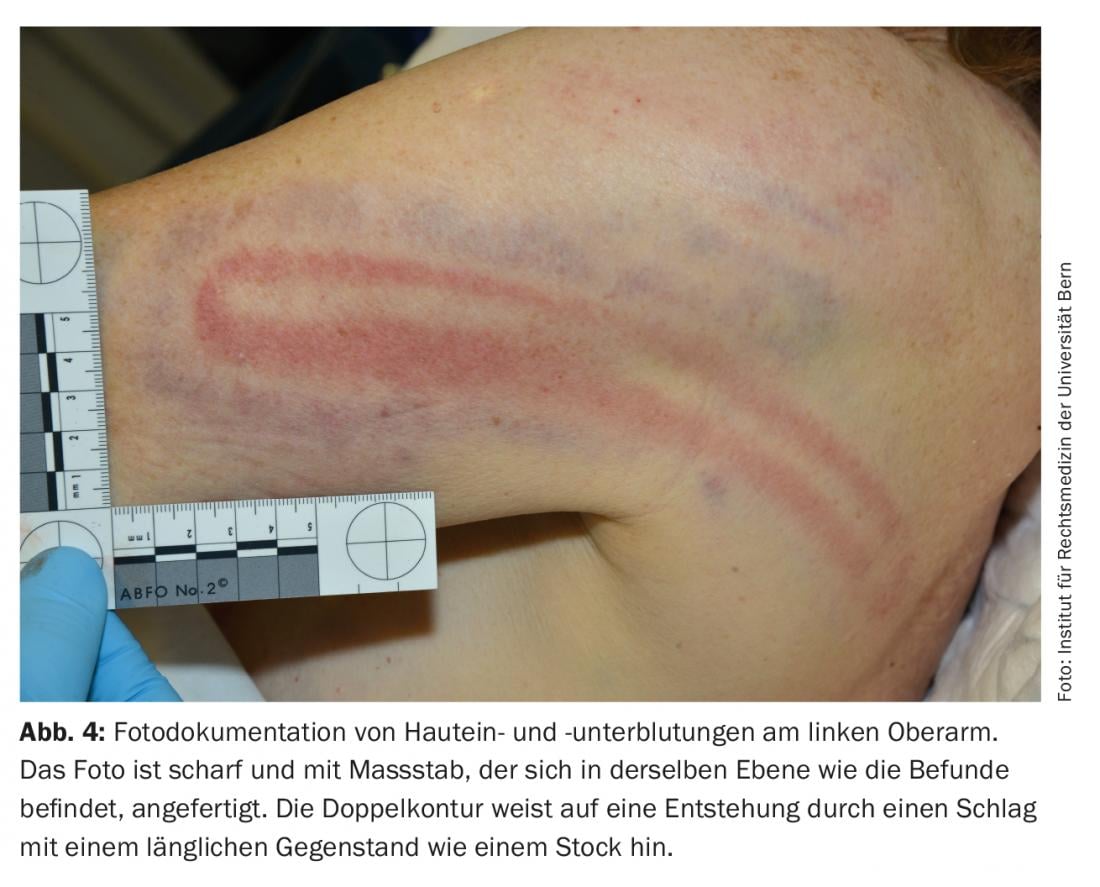
A obtenção de fotografias requer o consentimento do paciente. A recusa da pessoa de tal documentação fotográfica deve ser documentada. A prevenção de danos para a saúde tem naturalmente precedência sobre a documentação. Sempre que possível, no entanto, a foto-documentação deve ser feita antes do tratamento de feridas, uma vez que, por exemplo, as quebras de pele suturadas já não podem muitas vezes ser avaliadas em termos do seu mecanismo de origem. No caso de feridas com sangue ou sujas, é aconselhável tirar fotografias primeiro no original e depois no estado limpo. A foto-documentação deve ser sempre feita com uma escala (por exemplo, régua) para permitir uma avaliação quantitativa do tamanho das lesões também posteriormente. O pré-requisito para tal é que a escala e os resultados se encontrem no mesmo plano. Se não houver escala disponível, um objecto de tamanho conhecido (por exemplo, moeda) pode ser fotografado em casos excepcionais. As fotografias devem ser tiradas em ângulos rectos em relação ao plano em que a lesão se encontra para reduzir as aberrações de perspectiva. A fim de permitir uma atribuição anatómica da localização da lesão, deve ser feita primeiro uma visão geral da região corporal afectada, seguida de imagens detalhadas dos resultados (Fig. 4) [8]. Em alguns casos, também pode ser útil registar fotograficamente a ausência de descobertas (por exemplo, pescoço não ferido quando é indicado o estrangulamento). Se for alegado estrangulamento, é também aconselhável documentar a (não)presença de petéquias na conjuntiva ocular, na mucosa vestibular oral, na pele facial e na pele atrás das orelhas.
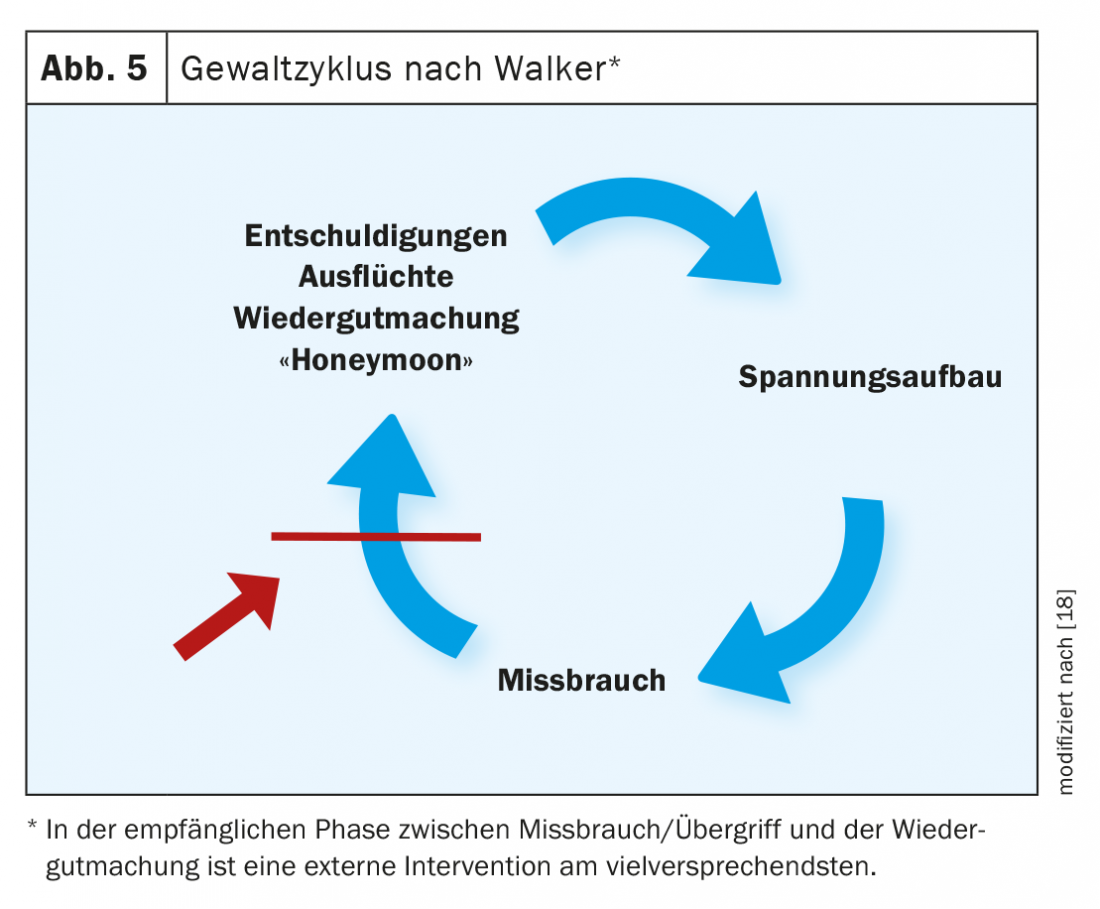
Desenvolvimento da violência/ciclo de violência de acordo com Walker
De acordo com as estatísticas anuais da Polícia de Berna de 2018, 75% dos casos eram infracções repetidas [9]. O estudo de Hostettler-Blunier et al. mostrou que no cenário médico, 57% das pessoas afectadas apresentavam múltiplas vezes para o HG [4]. As razões pelas quais as vítimas permanecem numa relação violenta são complexas e muitas vezes incompreensíveis para os forasteiros. Para além das crianças e da segurança financeira, uma das principais razões é a crença de que tudo mudará para melhor se a pessoa em questão apenas fizer esforços suficientes e já não apresentar razões que conduzam a uma nova escalada de violência. Esta esperança e o momento em que as vítimas estão mais receptivas à intervenção externa podem ser vistos de forma simplificada no ciclo de violência do Walker (Fig. 5). O surto de violência é seguido por uma fase de calma, na qual as vítimas inicialmente ou se evitam completamente umas às outras ou são separadas pela polícia. Esta fase deve ser utilizada para informar proactivamente os afectados pela violência sobre possíveis serviços de apoio ou para os ligar directamente aos serviços de apoio às vítimas. Assim que a fase do remorso se instala, a “lua-de-mel”, em que a pessoa que cometeu a infracção ou as pessoas afectadas procuram activamente a proximidade da outra pessoa e a infracção é banalizada, torna-se novamente difícil para as pessoas afectadas romperem a relação e procurarem ajuda externa. Devido a este facto, as vítimas de HG que se apresentam ao seu médico de família, numa clínica de urgência ou numa sala de urgência após uma agressão, devem ser consideradas como “estando numa situação de urgência”. Em muitos casos, não se trata principalmente de prestar cuidados médicos urgentes para os ferimentos, mas sim de os aconselhar na fase vulnerável no que diz respeito à assistência às vítimas e, se necessário, de organizar proactivamente as consultas com o seu consentimento.
Excursus Aspectos legais: Infracção oficial versus direito de denunciar/obrigação de denunciar
Desde 2004, as infracções na área de HG têm sido infracções oficiais (agressões simples, agressões repetidas, ameaças, coerção sexual, violação). Isto significa que, logo que a autoridade repressiva (polícia/prosecutoria) tenha conhecimento do caso, deve investigar e processar ex officio. O termo infracção oficial conduz repetidamente à confusão entre o pessoal médico e à confusão com a obrigação de denúncia. Deve salientar-se mais uma vez que o termo “ofensa oficial” se refere à detenção por parte da agência de aplicação da lei e não deve ser equiparado a uma obrigação de declaração médica. Se existem obrigações/direitos médicos específicos em relação a pessoas feridas, está estabelecido nas leis federais relevantes, bem como na legislação cantonal (geralmente na lei de saúde cantonal correspondente). Uma visão geral do estatuto da legislação nacional e cantonal sobre a protecção das pessoas afectadas pela violência pode ser encontrada no sítio web do Gabinete Federal para a Igualdade de Género FOGE (www.ebg.admin.ch/ebg/de/home/themen/haeusliche-gewalt/gesetzgebung.html). Muitos corpos de polícia têm unidades especializadas para a HG ou uma gestão de ameaças para a HG. Os casos de ameaças graves podem ser discutidos anonimamente com eles. Se uma avaliação interdisciplinar revelar um potencial de risco aumentado, o procedimento posterior depende da legislação cantonal.
Mesmo que o direito de registo exista, um relatório deve, sempre que possível, ser feito com o consentimento da pessoa em questão. A decisão de exercer um direito de registo contra a vontade do paciente deve ser cuidadosamente considerada em cada caso individual. Aqui, uma possível violação da relação de confiança entre médico e paciente deve ser ponderada contra a protecção da pessoa em causa contra futuras agressões.
Excursus Children and Domestic Violence (Excursus Crianças e Violência Doméstica)
As crianças que vivem em famílias com HG são sempre afectadas. O estudo Optimus sobre a vulnerabilidade infantil na Suíça, publicado em 2018, mostrou que aproximadamente 18,7% dos relatórios de vulnerabilidade infantil eram co-ocorrências de HG. Extrapolado para toda a Suíça, isto resulta entre 23-38 por 10 000 crianças na Suíça [10]. Outro estudo da Unidade Médica de Violência do Hospital Universitário de Lausanne revelou que em 75% dos casos estavam envolvidas crianças entre os 0-18 anos, a maior parte tinha entre os 0-6 anos [11]. Estudos mostram que a negligência e o abuso (emocional, psicológico e físico) de crianças são mais comuns nas famílias com HG [12], levando a anomalias clinicamente relevantes em 30-40% [13]. Abordagens preventivas como o Protocolo de Haia, no qual todas as famílias com crianças menores se apresentam numa emergência de adultos devido a HG, entre outras razões, são apresentadas a um grupo/agência de protecção infantil [14], são também utilizadas na Suíça [15] ou estão a ser investigadas [16]. É importante no trabalho do médico de família que se informe sobre as crianças da família em questão, o grau de risco para as crianças e se elabore uma estratégia conjunta com as pessoas em questão relativamente a um relatório de risco para o bem-estar da criança. Se houver um risco para o bem-estar de uma criança, mas a família em causa não quiser tomar a iniciativa, deve ser considerado um relatório médico para a autoridade de protecção de crianças e adultos (KESB). De acordo com o Art. 314c para. 2 ZGB [17] pessoas sujeitas a sigilo profissional ao abrigo do Código Penal têm o direito de denunciar se a denúncia for do interesse da criança. Se um relatório é no melhor interesse da criança é difícil de avaliar devido ao conflito no seio da família.
Resumo
Os números sobre contactos médico-paciente no contexto do HG são recolhidos de forma irregular na Suíça. O último grande inquérito de saúde mostrou que pouco mais de 80% dos médicos cuidaram de pelo menos uma pessoa afectada por HG no último ano. Do ponto de vista médico, o cuidado dos doentes limita-se frequentemente ao tratamento de ferimentos menores (contusões/hematomas/feridas de dentes esmagados) e, portanto, não constitui por si só uma indicação para apresentação médica de emergência. No entanto, os afectados por HG devem ser ouvidos o mais rápida e compreensivamente possível, pois estão em dificuldades pessoais. Por exemplo, as questões de segurança devem ser esclarecidas no que diz respeito tanto à pessoa em questão como a quaisquer crianças que vivem na família. Além disso, de acordo com o ciclo de violência, as vítimas de violência são mais receptivas a possíveis ajudas externas dos serviços de apoio às vítimas ou outras intervenções pouco depois da agressão. HG raramente termina espontaneamente ou após uma intervenção inicial. Isto não nos deve impedir de oferecer ajuda uma e outra vez, sem preconceitos. Isto na esperança de que seja precisamente desta vez que a ajuda conduza ao último passo para sair da espiral de violência.
Mensagens Take-Home
- A violência doméstica não é normalmente uma emergência médica, mas sim uma emergência pessoal.
- Apenas cerca de um quarto das pessoas afectadas pela violência partilham as suas experiências com o médico.
- O apoio mínimo inclui documentação que pode ser utilizada em tribunal, clarificando a segurança das vítimas, incluindo crianças, e a distribuição de material dos centros de apoio às vítimas.
- Se possível, a documentação fotográfica deve ser feita antes do tratamento de feridas com fotografias à escala, de visão geral e de detalhe.
Literatura:
- Confederação Suíça. Convenção do Conselho da Europa sobre a prevenção e o combate à violência contra as mulheres e à violência doméstica. Confederação Suíça de 2018. Disponível em: www.admin.ch/opc/de/classified-compilation/20162518/index.html.
- Suíça, Secção Crime e Direito Penal. Estatísticas de Crimes Policiais (PKS): Relatório Anual 2019 de Crimes Registados pela Polícia 2020. Disponível em: www.bfs.admin.ch/bfs/de/home.assetdetail.11147486.html.
- Krüger P, Lätsch D, Voll P, et al: Lidar com a violência doméstica nos cuidados médicos. Universidade de Ciências Aplicadas de Berna / Escola de Trabalho Social Valais /Hochschule Luzern 2019.
- Hostettler-Blunier S, Raoussi A, Johann S, et al: Domestic violence at the University Emergency Centre Bern: a retrospective analysis from 2006 to 2016. Praxis 2018 (Agosto); 107(16): 886-892.
- Killias M, Simonin M, de Puy J. (eds.): Violência experimentada pelas mulheres na Suíça durante a sua vida: resultados do Inquérito Internacional sobre a Violência contra as Mulheres (IVAWS). Berna: Stämpfli 2004.
- Suíça, Secção do Crime e Justiça Criminal, Suíça, Serviço Federal de Estatística. Estatísticas da Criminalidade Policial (PKS): Relatório Anual 2015, 2016. Disponível em: www.bfs.admin.ch/bfs/de/home/statistiken/kriminalitaet-strafrecht/polizei/betaebungsmittelsubstanzen.assetdetail.350887.html.
- Colofónia C, Hennings E, Gerlach K, et al: Situação de emergência: violência doméstica. Swiss Med Forum 2020; doi: emh.ch/smf.2020.08495.
- Verhoff MA, Kettner M, Lászik A, Ramsthaler F: Documentação fotográfica digital de lesões forensicamente relevantes como parte do Protocolo de Primeira Resposta Clínica. Deutsches Aerzteblatt Online 2012 (28 de Setembro). Disponível em: www.aerzteblatt.de/10.3238/arztebl.2012.0638.
- Centro de Intervenção de Berna contra a Violência Doméstica. Violência doméstica no cantão de Berna – estatísticas anuais de 2018. Secretariado Geral da Polícia e Direcção Militar do Cantão de Berna, Centro de Intervenção de Berna contra a Violência Doméstica. Disponível em: %20im%.
- Schmid C, Jud A, Mitrovic T, et al.: Kindswohlgefährdung in der Schweiz-Formen, Hilfen, fachliche und politische Implikationen. Fundação UBS Optimus, 8098 Zurique 2018. Disponível em: www.kinderschutz.ch/media/fzch1zav/optimus_iii_de.pdf.
- De Puy J, Radford L, Le Fort V, Romain-Glassey N: Developing Assessments for Child Exposure to Intimate Partner Violence in Switzerland – a Study of Medico-Legal Reports in Clinical Settings. J Fam Viol 2019; 34(5): 371-383.
- McGuigan WM, Pratt CC: O impacto preditivo da violência doméstica em três tipos de maus-tratos a crianças. Child Abuse & Neglect 2001; 25(7): 869-883.
- Himmel R, Zwönitzer A, Thurn L, et al: O fardo psicossocial sobre as crianças nos abrigos para mulheres: Resultados de um estudo piloto em cinco abrigos para mulheres. Nervenheilkunde 2017; 36(03): 148-155.
- Diderich HM, Fekkes M, Verkerk P, et al: Um novo protocolo para o rastreio de adultos que apresentem os seus próprios problemas médicos no Departamento de Emergência para identificar crianças em alto risco de maus-tratos. Child Abuse Negl 2013; 12: 1122-1131.
- Cheseaux JJ, Duc Marwood A, Romain Glassey N.: Exposition de l’enfant à des violences domestiques – Un modèle pluridisciplinaire de détection, d’évaluation et de prise en charge. Rev Med Suisse 2013; 9: 398-401.
- Scholer M: Pequeno esforço, grande impacto. Schweiz Ärzteztg 2018; 16: 527-528.
- SR 210 – Código Civil Suíço de 10 de Dezembro de 1907 (em 1 de Janeiro de 2021). Disponível em https://www.fedlex.admin.ch/eli/cc/24/233_245_233/de.
- Walker LE: A Mulher Batida. Harper&Row Publishers, ins., Nova Iorque 1979.
InFo NEUROLOGIA & PSYCHIATry 2022; 20(1): 12-16.











