Na reunião anual da Sociedade Suíça de Pneumologia (SGP) em Interlaken, um dos tópicos foi a COPD. Exacerbations em particular foram o tema de discussão. Como são exactamente definidos e quais são os factores associados? Cinco dias de terapia sistémica com glucocorticóides já é eficaz para reduzir o risco de exacerbações adicionais? Além disso, foi discutido o actual panorama terapêutico da DPOC em geral.
(ag) Vários eventos foram dedicados a exacerbações em doenças pulmonares obstrutivas crónicas (DPOC). Peter Grendelmeier, MD, do Hospital Universitário de Basileia, discutiu pela primeira vez a definição de uma exacerbação: Segundo o Relatório GOLD 2014, uma exacerbação é um acontecimento agudo caracterizado por um agravamento dos sintomas respiratórios. Este agravamento excede as variações normais dos sintomas da doença e leva a uma mudança na medicação.
Em gravidade moderada, por exemplo, o tratamento com corticosteróides sistémicos, antibióticos ou ambos é útil; em casos graves, a hospitalização torna-se necessária. Segundo o Dr. Grendelmeier, as consequências das exacerbações são efeitos negativos na qualidade de vida, várias semanas de tempo de recuperação, associação com aumento da mortalidade [1], declínio da função pulmonar a longo prazo [2] e custos socioeconómicos elevados.
Na reunião anual foram também apresentados possíveis factores associados à exacerbação na COPD. Um estudo de coorte de Nebal Abu-Hussein et al, Kantonsspital Baselland/Liestal, concluiu que especialmente as exacerbações anteriores e os sintomas graves actuais como a produção de expectoração, dispneia grave e tosse crónica são importantes preditores de exacerbações futuras.

Cinco dias de prednisona é suficiente?
O Prof. Dr. med. Jörg Daniel Leuppi do Hospital Cantonal Baselland/Liestal apresentou o estudo REDUCE [3] randomizado e controlado por placebo publicado no ano passado, que investigou se uma terapia sistémica de glicocorticóides de cinco dias é tão boa e eficiente como uma terapia sistémica de glicocorticóides de 14 dias (“não-inferioridade”) no contexto de exacerbações. Especificamente, a questão era se uma duração mais curta do tratamento (grupo 1: 5 dias 40 mg prednisona/tgl. mais 9 dias placebo/tgl.) produz os mesmos bons resultados que uma terapia de 14 dias (grupo 2: 14 dias 40 mg prednisona/tgl.) no que respeita à recorrência de uma exacerbação nos seis meses seguintes.

Resultados: Segundo o Prof. Leuppi, cerca de um terço dos pacientes de ambos os braços de tratamento sofreram uma nova exacerbação da DPOC no período de observação de seis meses (desfecho primário): O número exacto foi de 35,9% no primeiro grupo e de 36,8% no segundo. Consequentemente, não houve diferença se a exacerbação da COPD foi tratada com 40 mg de prednisona/dia durante 5 ou 14 dias. foi tratado. Também não houve diferença na mortalidade ou na melhoria da função pulmonar. A reexacerbação ocorreu após uma mediana de 43,5 dias no grupo 1 e 29 dias no grupo 2. “O nosso estudo mostra claramente que cinco dias de terapia com glucocorticosteróides não é inferior a uma terapia com glucocorticosteróides mais longa no tratamento da exacerbação da DPOC. Isto numa população de doentes com uma maioria de DPOC grave a muito grave”, declarou o Prof. Leuppi na sua conclusão (Tab. 1).

Desenvolvimentos nos inaladores
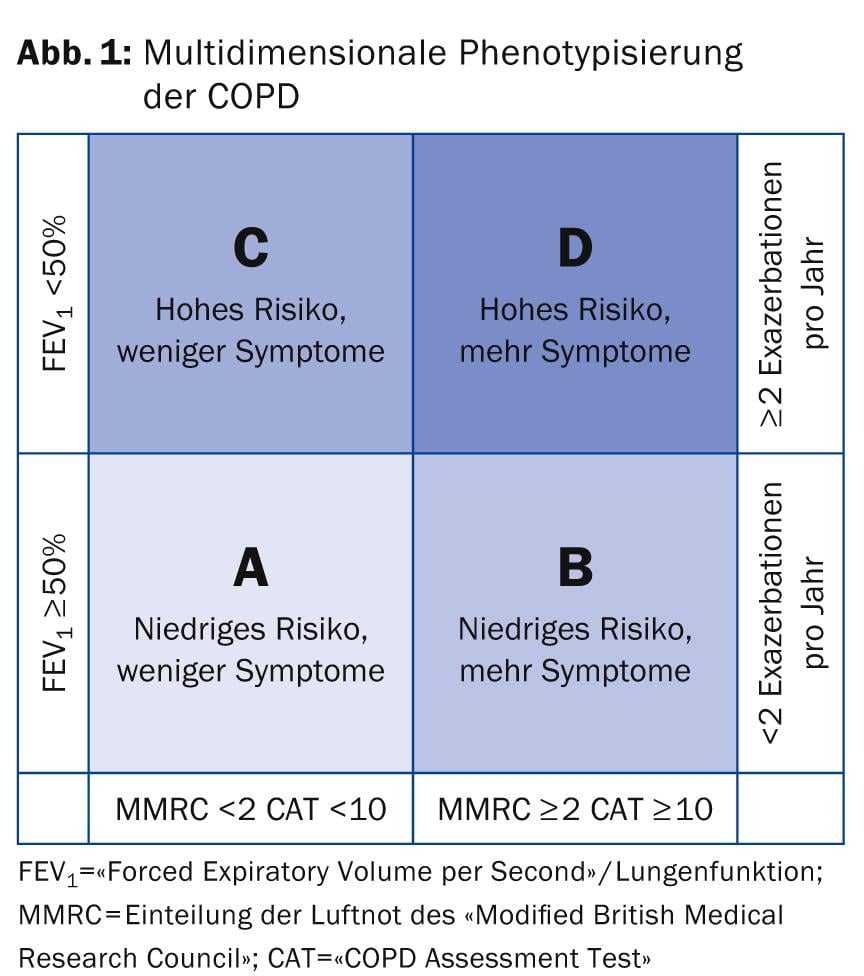
O novo fenótipo multidimensional do COPD é mostrado na Figura 1. Dependendo da severidade, são recomendadas diferentes terapias de primeira linha:
- A: anticolinérgico de curta duração, se necessário, ou anticolinérgico de curta duração β-2-agonista, se necessário
- B: anticolinérgico de acção prolongada (LAMA) ou de acção prolongada β-2-agonista (LABA).
- C: corticosteróide inalado (ICS) + anticolinérgico de acção prolongada (LAMA) ou de acção prolongada β-2-agonista (LABA).
- D: corticosteróide inalado (ICS) + anticolinérgico de longa acção (LAMA) e/ou anticolinérgico de longa acção β-2-agonista (LABA).
Segundo o Prof. Dr. Med. Erich W. Russi, Zurique, os benefícios da actual farmacoterapia inalada residem na melhoria da função pulmonar, tolerância ao exercício e qualidade de vida, bem como numa redução da frequência de exacerbações na DPOC. Os novos fármacos e inaladores que entram actualmente no mercado trazem benefícios bastante pequenos, mas são no entanto muito bem-vindos à medida que expandem a caixa de ferramentas terapêuticas. Para pacientes individuais, a preferência por um fármaco dentro do espectro surge principalmente de impressões emocionais em vez de diferenças verificáveis. “Assim, os broncodilatadores continuam a ser a pedra angular da terapia COPD, a broncodilatação dupla é ainda mais eficaz”, concluiu o Prof Russi. Alguns estudos recentes sobre os diferentes broncodilatadores são mencionados no quadro 2. Segundo o perito, os corticosteróides inalados (ICS) são utilizados com demasiada frequência.

Fonte: Reunião anual conjunta da Sociedade Suíça de Pneumologia (SGP), da Sociedade Suíça de Pneumologia Pediátrica (SGPP), da Sociedade Suíça de Cirurgia Torácica (SGT) e da Associação Suíça de Pessoal de Endoscopia (SVEP), 8-9 de Maio de 2014, Interlaken
Literatura:
- Soler-Cataluña JJ, et al: Thorax 2005 Nov; 60(11): 925-931. epub 2005 Jul 29.
- Donaldson GC, et al: Thorax 2002 Oct; 57(10): 847-852.
- Leuppi JD, et al: JAMA 2013 Jun 5; 309(21): 2223-2231.
- Wise RA, et al: N Engl J Med 2013 Oct 17; 369(16): 1491-1501.
- Fuhr R, et al: Peito 2012 Mar; 141(3): 745-752.
- Chapman KR, et al: BMC Pulm Med 2014 17 de Janeiro; 14: 4. doi: 10.1186/1471-2466-14-4.
- Mahler DA, et al: Eur Respir J 2013 Oct 31 [Epub ahead of print].
PRÁTICA DO GP 2014; 9(7): 44-46











