A Sociedade Europeia de Nutrição Clínica e Metabolismo (ESPEN) é uma organização confederativa de numerosas sociedades profissionais nacionais no domínio da medicina nutricional. No ano passado, foi publicada uma nova directriz sobre micronutrientes no contexto da nutrição clínica. Entre outras coisas, contém numerosas recomendações para o esclarecimento e a suplementação de vitaminas B.
A má nutrição e a subnutrição podem promover a progressão de doenças. Para além do fornecimento de macronutrientes, é também importante assegurar um fornecimento suficiente de micronutrientes [1]. A directriz da ESPEN, publicada no ano passado, fornece recomendações práticas para ajudar os médicos a identificar os doentes em risco de deficiências (Quadro 1) e a fornecer-lhes suplementos no contexto da nutrição entérica (alimentação oral ou por sonda) ou da nutrição parentérica (infusão directa de soluções de nutrientes de pequenas moléculas na corrente sanguínea). Para além de conselhos úteis sobre os factores de risco para a deficiência de micronutrientes e medidas de rastreio, são também fornecidas recomendações específicas de dosagem para a suplementação. Em seguida, são discutidos alguns pontos importantes sobre as vitaminas do complexo B abordadas nas directrizes [2].
Tiamina (vitamina B1)
A tiamina é uma vitamina hidrossolúvel essencial para o metabolismo dos hidratos de carbono e da energia [3].
Em quem é útil determinar o estado da tiamina?
- A tiamina pode ser determinada nos eritrócitos ou no sangue total:
- Doentes com suspeita de deficiência associada a cardiomiopatia e tratamento diurético prolongado
- Pacientes submetidos a uma avaliação nutricional no âmbito de uma dieta médica prolongada e após cirurgia bariátrica
- Síndrome de realimentação
- Encefalopatia
O estado da tiamina é avaliado através da medição do difosfato de tiamina (ThDP) nos eritrócitos ou no sangue total. Se a determinação da TDP nos eritrócitos ou no sangue total não for possível, pode considerar-se a medição da trans-cetolase eritrocitária e a sua activação pela tiamina.
Quando é que devem ser administradas quantidades adicionais?
Para os doentes admitidos no serviço de urgência ou na unidade de cuidados intensivos, as directrizes recomendam a administração de tiamina (100-300 mg/dia por via intravenosa) desde a admissão durante 3-4 dias. Nos doentes internados na enfermaria com suspeita de ingestão alimentar reduzida nos dias anteriores ou de consumo elevado de álcool, deve ser administrada tiamina (100-300 mg/dia) por via oral ou por perfusão.
Como podem ser administradas quantidades adicionais?
Uma vez que a tiamina é bem absorvida (excepto na gastrite associada ao álcool), pode ser administrada por via oral, entérica ou intravenosa. No entanto, dada a gravidade dos sintomas de deficiência aguda, a administração intravenosa de 3 x 100-300 mg por dia é mais eficaz.
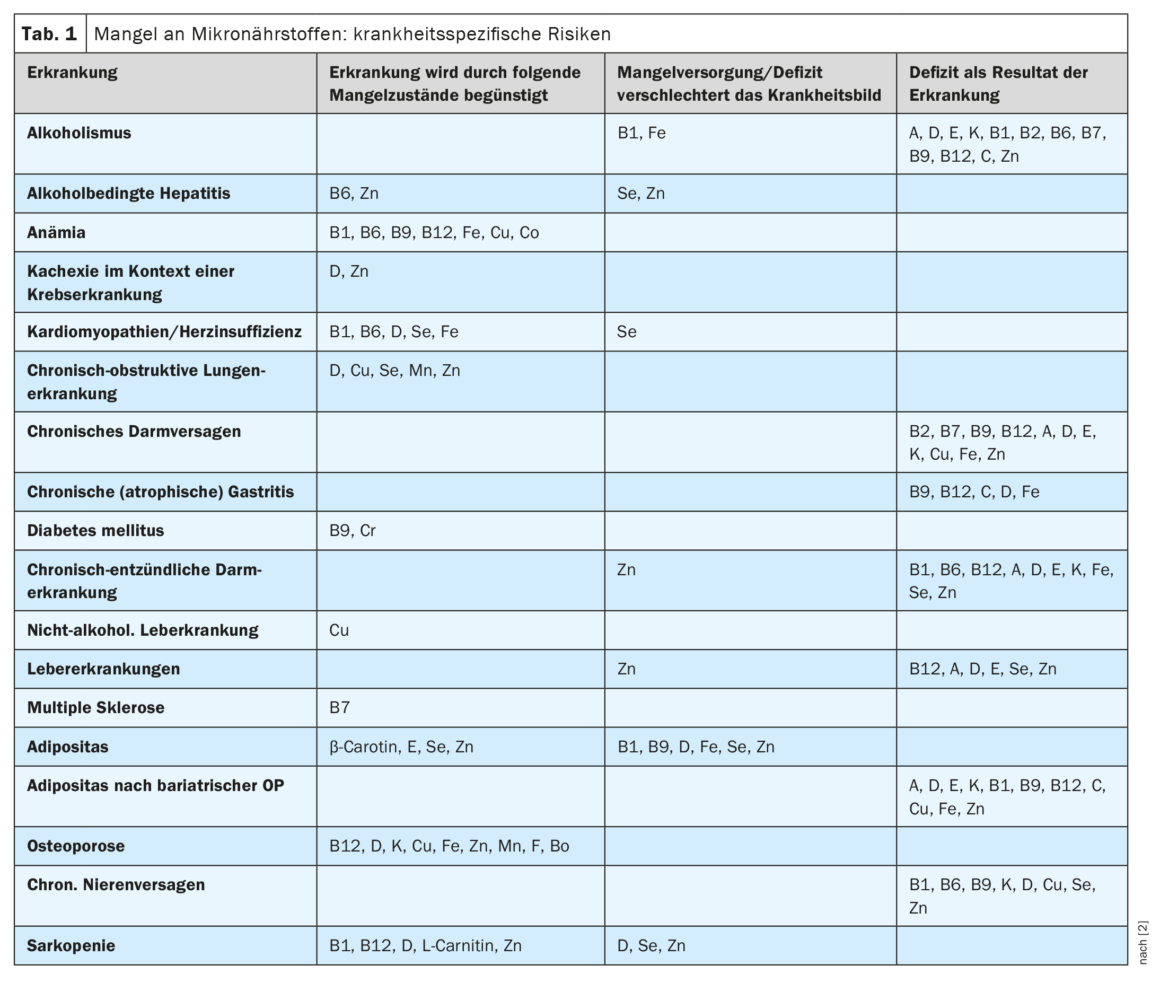
| Os micronutrientes englobam um grupo de substâncias heterogéneas do ponto de vista fisiopatológico e funcional, como as vitaminas, os minerais e os oligoelementos. Estudos recentes demonstram a importância dos micronutrientes em diversas patologias. As vitaminas do complexo B estão envolvidas em numerosas reacções metabólicas. As vitaminas B são cofactores (coenzimas) com cuja ajuda as enzimas catalisam as reacções químicas. As coenzimas são não-proteínas orgânicas que se ligam à proteína que lhes está associada (apoenzima) e que, em conjunto, formam uma enzima funcional (holoenzima). |
| de acordo com [2] |
Riboflavina (vitamina B2)
A riboflavina está envolvida em reacções redox e funções antioxidantes, no metabolismo de outras vitaminas B (niacina, B6, B12 e folato) e na produção de energia. A riboflavina é também necessária para a produção normal de anticorpos e tem vários efeitos imunomoduladores [5]. A deficiência nutricional aguda é rara, a menos que a riboflavina não esteja incluída na formulação dos micronutrientes ou no tratamento de doentes de alto risco (Quadro 1) . É importante lembrar que a deficiência de riboflavina é frequentemente acompanhada por deficiências de piridoxina, folato e niacina.
Em quem é útil a determinação do estado da riboflavina?
A determinação do estado da riboflavina pode ser necessária se houver uma suspeita clinicamente justificada da presença de uma possível deficiência. O estado da riboflavina pode ser determinado pela actividade da glutationa redutase no hemograma. A determinação da concentração de flavina adenina dinucleótido é outro método validado para a determinação da riboflavina, especialmente no contexto da inflamação. O interesse actual centra-se no papel que a riboflavina desempenha na determinação das concentrações circulantes de homocisteína, particularmente em doentes com polimorfismos no gene MTHFR como factor de risco para a hipertensão e as doenças cardiovasculares [6,7]. Ensaios aleatórios em hipertensos (com e sem doença cardiovascular manifesta) homozigóticos para o genótipo MTHFR 677 TT mostram que a suplementação específica de riboflavina (1,6 mg/dia) baixa a pressão arterial sistólica independentemente da medicação anti-hipertensiva [8–11]. Há também provas de que a suplementação com doses elevadas de riboflavina (400 mg) pode ser benéfica na profilaxia da enxaqueca [12].
A nutrição entérica deve fornecer pelo menos 1,2 mg de riboflavina por dia em 1500 kcal. Em caso de deficiência aguda, a riboflavina é administrada por via oral numa dose de 5-10 mg/dia até à recuperação. A nutrição parentérica deve conter 3,6-5 mg de riboflavina por dia.
Quando é que devem ser administradas quantidades adicionais?
Podem ser administradas quantidades adicionais de riboflavina nos seguintes casos:
- Deficiência clínica suspeita ou comprovada
- Doentes com risco de deficiência
- Em doentes com deficiência de outras vitaminas do complexo B
- Em doentes com deficiência de mioadenilato desaminase, uma vez que alguns deles são sensíveis a este cofactor.
Como podem ser administradas quantidades adicionais?
Em caso de carência, podem ser tomados por via oral 5-10 mg/dia de riboflavina. A deficiência clínica de riboflavina pode exigir a administração intravenosa de 160 mg de riboflavina durante quatro dias. Em doentes com deficiência múltipla de acil-CoA desidrogenase (MADD), a riboflavina pode ser administrada em doses de 50-200 mg/dia.
Niacina (vitamina B3)
A niacina é um termo colectivo para o ácido nicotínico e a nicotinamida. Todos os tecidos do organismo convertem a niacina ingerida na sua forma metabolicamente activa mais importante, a coenzima nicotinamida adenina dinucleótido (NAD). Mais de 400 enzimas necessitam de NAD para catalisar reacções no organismo.
Em quem é útil a determinação do estado da niacina?
No caso de sintomas clínicos como diarreia, dermatite e demência (doença de pelagra), o nível de NAD no sangue ou nos tecidos pode ser medido. Em alternativa, com uma amostra de sangue armazenada, é possível esperar para ver os efeitos dos suplementos de niacina nos sintomas. O DNAD no sangue ou nos tecidos pode ser utilizado como medida do estado da niacina.
Quando e como devem ser administradas quantidades adicionais?
Podem ser necessárias doses mais elevadas se houver suspeita de deficiência de niacina devido a uma história clínica de alto risco e/ou à presença de sinais ou sintomas. A administração oral/entérica deve ser sempre efectuada quando o tracto gastrointestinal está funcional. Em casos de má absorção e de intestino curto, pode optar-se pela via parentérica.
Ácido pantoténico (vitamina B5)
O ácido pantoténico é um componente da coenzima A (CoA) e da proteína transportadora de acilo (ACP) e está, por conseguinte, envolvido em numerosos processos bioquímicos da respiração oxidativa, do metabolismo lipídico, da síntese de esteróides, de moléculas acetiladas (aminoácidos, hidratos de carbono), bem como de prostaglandinas [14].
Para quem é útil a determinação do estado do ácido pantoténico?
As directrizes recomendam a determinação do ácido pantoténico no sangue. Deve ser considerada uma possível deficiência de ácido pantoténico em doentes com sintomas neurológicos. Existem provas de associações com a doença de Huntington e a doença de Alzheimer.
A nutrição entérica deve fornecer pelo menos 5 mg de ácido pantoténico por dia para uma ingestão de 1500 kcal. A nutrição parentérica deve fornecer pelo menos 15 mg de ácido pantoténico por dia.
Quando e como devem ser administradas quantidades adicionais?
No contexto de sintomas neurológicos atípicos, pode ser administrado ácido pantoténico adicional juntamente com outras vitaminas B.
Piridoxina (vitamina B6)
O nome vitamina B6 refere-se a um grupo de seis compostos de piridina solúveis em água (vitaminas B6) que incluem piridoxina, piridoxamina, piridoxal e as respectivas formas fosforiladas [15]. A forma biologicamente activa da vitamina B6 é o fosfato de piridoxal, que serve como coenzima para mais de 160 reacções enzimáticas. Estas reacções incluem a transaminação, a racemização, a descarboxilação e a clivagem aldólica, que afectam o metabolismo dos hidratos de carbono, das proteínas e dos lípidos [15]. A função mais importante da vitamina B6 activa e fosforilada na célula está relacionada tanto com a biossíntese como com a degradação de aminoácidos e é fundamental para as reacções de transaminação [16]. Outras funções incluem a gluconeogénese (através da glicogénio fosforilase), a ligação a receptores de esteróides, a síntese de neurotransmissores e a biossíntese de hemácias.
Em quem é útil a determinação do estado da pirodixina?
Se houver evidência de deficiência de piridoxina, o estado da vitamina B6 pode ser determinado através da medição dos níveis plasmáticos de fosfato de piridoxal (PLP). Em doentes em estado crítico ou em casos de inflamação, a PLP deve ser medida nos eritrócitos.
A nutrição entérica deve fornecer pelo menos 1,5 mg de piridoxina por dia em 1500 kcal. A nutrição parentérica deve fornecer 4-6 mg de piridoxina por dia.
Quando e como devem ser administradas quantidades adicionais?
No contexto de uma sobredosagem de isoniazida ou de envenenamento por glicol, uma dose elevada de piridoxina deve fazer parte da terapia.
Biotina (vitamina B7)
A biotina encontra-se em todas as células do corpo humano. Desempenha um papel importante no metabolismo dos ácidos gordos, da glucose e dos aminoácidos, uma vez que é um cofactor de cinco carboxilases que são cruciais para o seu metabolismo [17,18]. A biotina é também um regulador da expressão genética e influencia as funções das células T e das células assassinas naturais do sistema imunitário adaptativo [16]. Níveis suficientes de biotina são também essenciais para o desenvolvimento normal do feto.
Em quem é útil determinar o estado da biotina?
As condições que aumentam o risco de desenvolver uma deficiência de biotina incluem o consumo de álcool, a má absorção no contexto da doença inflamatória intestinal, a síndrome do intestino irritável, a doença celíaca, a desnutrição grave, o tabagismo e a gravidez. A utilização prolongada de antibióticos pode destruir os microrganismos que produzem biotina. Além disso, há resultados de estudos que sugerem uma deficiência de biotina associada à falta de suplementação de doentes alimentados por via parentérica e há provas de que a utilização prolongada de anticonvulsivantes está associada a uma absorção mais fraca e a uma maior necessidade de biotina [2].
O estado da biotina pode ser obtido na presença de sintomas clínicos sugestivos de deficiência de biotina (por exemplo, dermatite, queda de cabelo ou sintomas neurológicos) e de um historial sugestivo de ingestão inadequada. O estado da biotina é determinado pela medição directa da biotina no sangue e na urina e deve ser complementado pela determinação da actividade da biotinidinase.
Na nutrição entérica, devem ser fornecidos pelo menos 30 μg de biotina por dia em 1500 kcal. Para a nutrição parentérica, os suplementos vitamínicos devem fornecer 60 μg de biotina por dia.
Quando e como devem ser administradas quantidades adicionais?
As mães que amamentam devem receber uma dose oral de, pelo menos, 35 μg de biotina por dia. Poderá também ser necessária uma suplementação em doentes submetidos a terapêutica de substituição renal. Podem ser administradas quantidades adicionais de biotina por via oral, entérica ou intravenosa, consoante a função intestinal.
Folato e ácido fólico (vitamina B9)
O folato é um termo genérico que se refere a uma família de moléculas que variam consoante o seu estado de oxidação, a natureza química das unidades C1 e o comprimento da cadeia lateral do glutamato [20].
Em quem é útil determinar o estado da vitamina B9?
Nos doentes com anemia macrocítica ou em risco de desnutrição, o estado do ácido fólico deve ser medido pelo menos uma vez na avaliação inicial e repetido nos três meses seguintes à toma do suplemento para verificar a normalização. O ácido fólico e a vitamina B12 são normalmente medidos na despistagem da anemia. No caso de doenças que se sabe aumentarem a necessidade de ácido fólico, o estado do ácido fólico pode ser medido de 3 em 3 meses até à estabilização e, depois, uma vez por ano.
O estado do ácido fólico deve ser determinado no plasma ou no soro (estado a curto prazo) ou nos eritrócitos (estado a longo prazo) utilizando um método validado em relação ao ensaio microbiológico. O método padrão de ouro para medir o folato é o teste microbiológico com L. rhamnosus. A análise simultânea da homocisteína melhora a interpretação das medições laboratoriais. O nível A é apoiado por provas bioquímicas.
A nutrição entérica deve fornecer 330-400 μg de equivalente de folato dietético (DFE) por dia em 1500 kcal. A nutrição parentérica deve fornecer 400-600 μg de ácido fólico por dia.
Quando e como devem ser administradas quantidades adicionais?
Em caso de deficiência alimentar ou de hemodiálise crónica, podem ser administrados por via oral 1-5 mg de ácido fólico por dia. Em caso de deficiência, a administração oral deve ser feita durante quatro meses ou até que a causa da deficiência seja corrigida. Quando os sintomas clínicos tiverem desaparecido e as contagens sanguíneas tiverem normalizado, deve ser administrada uma dose de manutenção, ou seja, cerca de 330 μg de DFE (equivalente de folato na dieta) para adultos e 600 μg de DFE para mulheres grávidas e lactantes, por dia.
Nos doentes em hemodiálise crónica com hiperhomocisteinemia, podem ser necessárias quantidades mais elevadas durante períodos mais longos: 5 mg ou mais de ácido fólico por dia em doentes não diabéticos e 15 mg por dia em doentes diabéticos [21,22].
Para prevenir defeitos do tubo neural, as mulheres em idade fértil ou as que não tomam contraceptivos orais e que vivem em países onde os alimentos básicos não são fortificados com ácido fólico devem tomar suplementos de ácido fólico (400 μg/dia) periconceptualmente/em idade fértil. Recomenda-se a ingestão de quantidades adicionais de ácido fólico por via oral. Em caso de tratamento oral ineficaz ou de intolerância, o ácido fólico (0,1 mg/dia) pode ser administrado, em alternativa, por via subcutânea, intravenosa ou por perfusão
Cobalamina (vitamina B12)
A vitamina B12 (cobalamina) é um micronutriente essencial hidrossolúvel sintetizado por fungos e microrganismos e no estômago dos ruminantes em função do teor de cobalto do solo [23].
Em quem é útil determinar o estado da cobalamina?
A deficiência de cobalamina deve ser excluída em todos os doentes que apresentem anemia ou macrocitose isolada e a quem tenham sido diagnosticadas polineuropatias, doenças neurodegenerativas ou psicoses. Em todos os doentes em risco ou a serem tratados com cobalamina, a adequação da ingestão deve ser revista pelo menos anualmente com base no desaparecimento dos sintomas clínicos e nos marcadores laboratoriais disponíveis.
Os doentes adultos em risco ou com suspeita de deficiência de cobalamina devem ser rastreados com a combinação de pelo menos dois biomarcadores (holotranscobalamina, ácido metilmalónico), com a cobalamina sérica como substituto. Os doentes com doenças auto-imunes ou com glossite, anemia e neuropatia devem ser rastreados para a anemia perniciosa na presença de anticorpos anti-factor intrínseco, independentemente dos níveis de cobalamina.
A nutrição entérica deve fornecer pelo menos 2,5 μg de cianocobalamina por dia em 1500 kcal. A nutrição parentérica deve fornecer pelo menos 5 μg de cianocobalamina por dia.
Quando e como devem ser administradas quantidades adicionais?
Para as mães que amamentam, recomenda-se uma ingestão oral de pelo menos 2,8 μg de cianocobalamina por dia. Os doentes com absorção deficiente de cobalamina devem receber suplementos ao longo da vida, quer sob a forma de uma dose diária de 350 μg de cobalamina, quer sob a forma de uma injecção IM de 1000-2000 μg de cobalamina a cada 1-3 meses. A administração intranasal e sublingual são vias alternativas [19].
Em casos de sintomas clínicos agudos de deficiência, anticorpos contra o factor intrínseco, história de gastrectomia total ou doença de má absorção contínua, a administração deve ser feita por perfusão, começando com doses elevadas de 1000 μg de cobalamina em dias alternados durante quinze dias (ou diariamente durante cinco dias).
O tratamento deve ser continuado pelo menos duas vezes por mês até que todos os sintomas clínicos e/ou factores etiopatogénicos (incluindo a macrocitose) tenham desaparecido. A monitorização do potássio no sangue deve ser efectuada como parte da terapia de saturação.
Literatura:
- Hauner, H et al: Leitfaden Ernährungstherapie in Klinik und Praxis (LeKuP). Em: Medicina Nutricional Atual 2019; 44: 384-419.
- Berger MM, et al: Directriz de micronutrientes da ESPEN. Clin Nutr 2022; 41(6): 1357-1424.
- Johnson CR, et al: Deficiência de tiamina em países de baixo e médio rendimento: distúrbios, prevalências, intervenções anteriores e recomendações actuais. Saúde Nutricional 2019; 25: 127e51.
- “Deficiência de tiamina e sua prevenção e controlo em emergências graves”. Genebra: OMS; 1999. www.who.int/publications/i/item/WHO-NHD-99.13,(último acesso em 20.03.2023).
- Packer M: Cardiomiopatia por cobalto: uma reavaliação crítica à luz de um ressurgimento recente. Circ Heart Fail 2016: 9.
- Powers HJ: Riboflavina (vitamina B-2) e saúde. Am J Clin Nutr 2003; 77: 1352e60.
- McNulty H, et al: Riboflavina, genótipo MTHFR e pressão arterial: uma abordagem personalizada para prevenção e tratamento da hipertensão. Mol Aspect Med 2017; 53: 2e9.
- Horigan G, et al: A riboflavina reduz a tensão arterial em doentes com doenças cardiovasculares homozigóticos para o polimorfismo 677C->T na MTHFR. J Hypertens 2010; 28: 478e86.
- Wilson CP, et al: A riboflavina oferece uma estratégia direcionada para o gerenciamento da hipertensão em pacientes com o genótipo MTHFR 677TT: um acompanhamento de 4 anos. Am J Clin Nutr 2012; 95: 766e72.
- Wison CP, et al: A pressão arterial em indivíduos hipertensos tratados com o genótipo MTHFR 677TT responde à intervenção com riboflavina: resultados de um ensaio aleatório direccionado. Hypertension 2013; 61: 1302e8.
- Psara E, Pentieva K, Ward M, McNulty H: Critical review of nutrition, blood pressure and risk of hypertension through the lifecycle: do B vitamins play a role? Bioquímica 2020; 173: 76e90
- Schoenen J, Jacquy J, Lenaerts M: Eficácia da riboflavina de alta dose na profilaxia da enxaqueca. Um ensaio controlado aleatorizado. Neurologia 1998; 50: 466e70
- Comité Permanente do Instituto de Medicina (IOM). Doses dietéticas de referência para tiamina, riboflavina, niacina, vitamina B6, folato, vitamina B12, ácido pantoténico, biotina e colina. In: (US) NAP, editor. Doses dietéticas de referência para tiamina, riboflavina, niacina, vitamina B6, folato, vitamina B12, ácido pantoténico, biotina e colina. Washington (DC); 1998.
- Trumbo P: Ácido pantoténico. In: AC R, B C, Cousins RJ, Tucker KL, Ziegler TR (Eds). A nutrição moderna na saúde e na doença. 11ª ed. Baltimore, MD: Lippincott Williams & Wilkins; 2014. P. 351e7
- Oppici E, et al.: Pyridoxamine and pyridoxal are more effective than pyridoxine in rescuing folding-defective variants of human alanine:glyoxylate aminotransferase causing primary hyperoxaluria type I. Hum Mol Genet 2015; 24: 5500e11.
- Parra M, Stahl S, Hellmann H: A vitamina B(6) e o seu papel no metabolismo e na fisiologia celular. Células 2018: 7.
- Agrawal S, Agrawal A, Said HM: A deficiência de biotina aumenta a resposta inflamatória das células dendríticas humanas. Am J Physiol Cell Physiol 2016; 311: C386e91.
- Gifford JL, de Koning L, Sadrzadeh SMH: Estratégias para atenuar o risco representado pela interferência da biotina nos imunoensaios clínicos. Clin Biochem 2019; 65: 61e3.
- Shankar P, Boylan M, Sriram K. Micronutrient deficiencies after bariatric surgery (Deficiências de micronutrientes após cirurgia bariátrica). Nutrição 2010;26:1031e7
- Scaglione F, Panzavolta G: Folato, ácido fólico e 5-metiltetrahidrofolato não são a mesma coisa. Xenobiotica 2014; 44: 480.
- Capelli I, et al: Administração de ácido fólico e vitamina B12 na DRC, porquê não? Nutrientes 2019: 11.
- Angelini A, et al.: A relação entre homocisteína, ácido fólico e vitamina B12 nas doenças renais crónicas. G Ital Nefrol 2021; 38: 2021
- Jarquin Campos A, et al.: Precisão diagnóstica da holotranscobalamina, vitamina B12, ácido metilmalónico e homocisteína na detecção da deficiência de B12 numa grande população mista de pacientes. Dis Markers 2020; 2020: 7468506.
GP PRACTICE 2023; 18(4): 15-19