No Congresso Europeu do Cancro em Viena, houve novas descobertas sobre a possível etiologia do linfoma de Hodgkin. Além disso, foi apresentada uma comparação europeia abrangente dos cuidados oncológicos. No campo do melanoma metastático, foram respondidas duas perguntas: Em que medida é que os doentes com factores de mau prognóstico beneficiam de imunoterapia combinada? E como devem ser interpretados os dados de sobrevivência actuais do estudo COMBI-v?
Para compreender melhor a etiologia do linfoma de Hodgkin (HL) em crianças e adultos jovens, uma equipa inglesa estudou 621 casos de registo de HL em pacientes com idades compreendidas entre os 0-24 anos (anos 1968-2003). 247 destes eram do subtipo de esclerose nodular, 105 eram do tipo misto, 58 eram HL ricos em linfócitos (tipo com melhor resultado), 68 pertenciam à categoria “outro” e 143 à categoria “não especificado”.
Em geral, havia mais doentes do sexo masculino de HL. Isto também foi verdade para o subtipo de esclerose nodular HL, com 130 machos contra 117 fêmeas afectadas. Curiosamente, porém, houve uma mudança relacionada com a idade no rácio de género: no grupo dos 20-24 anos, predominaram as mulheres (72 vs. 55 pessoas). Entre os homens jovens, as taxas específicas de idade foram de 14,26 (por milhão de pessoas/ano), enquanto o número correspondente para as mulheres jovens foi de 18,79.
Para além do género, a privação desempenhou um papel. Os investigadores definiram-nos através de quatro factores: Domicílios com elevada densidade populacional, desemprego, sem casa própria, famílias sem carro. A privação foi notavelmente associada a taxas de incidência mais baixas do subtipo de esclerose nodular. Com cada 1% de aumento no factor “densidade de pessoas no agregado familiar”, houve uma redução significativa de 12% do risco (RR 0,88; 95% CI 0,82-0,94). Verificou-se uma tendência inversa nos tipos que não foram mais especificados. Aqui o RR era 1,17. Para os outros subtipos, a privação não teve qualquer efeito sobre a incidência.
Como se podem explicar os resultados?
Os dados são reveladores em vários aspectos. Por um lado, a inversão na proporção de sexo poderia ser explicada por factores hormonais que desempenham um papel durante a puberdade feminina – incluindo os estrogénios. É possível que a etiologia do subtipo de esclerose nodular esteja também relacionada com alterações hormonais femininas, para além de outros factores. Esta pode ser a razão pela qual a incidência nas mulheres aumenta após a puberdade. Muitos genes são regulados directamente (mas também indirectamente) por hormonas sexuais.
A menor incidência deste subtipo em agregados familiares sobrelotados pode também indicar um factor ambiental etiológico. Onde as pessoas vivem próximas umas das outras, estão presentes mais agentes infecciosos. As pessoas que são expostas a diferentes agentes patogénicos numa idade jovem e passam por múltiplas infecções podem desenvolver um sistema imunitário mais forte, mais capaz de responder melhor a futuras infecções e células cancerosas na idade adulta jovem. Isto é uma vantagem na área de HL. Os indivíduos com susceptibilidade genética ao HL que vivem em condições de grande escala durante a infância e experimentam menos infecções seriam, de acordo com esta teoria, mais susceptíveis ao subtipo mais tarde, porque os seus sistemas imunitários estão menos desenvolvidos. De acordo com os autores, a inversão da tendência nos tipos não especificados é mais difícil de explicar, mas também pode ser uma coincidência.
Cuidados a doentes com cancro na Europa
O EUROCARE, o maior estudo de registo de cancro baseado na população na Europa, tem estado a decorrer desde o final dos anos 90. Novos resultados com implicações transnacionais foram apresentados no congresso. Foram avaliados dados de mais de dez milhões de doentes com cancro com mais de 15 anos de idade de 29 países europeus e um total de 107 registos em relação à sobrevida de 5 anos, entre outras coisas. Isto foi ajustado para mortes por outras causas que não o cancro e para diferenças de idade. Foram incluídos os diagnósticos até 2007.
Globalmente, as taxas de sobrevivência são baixas na Europa Oriental, mas altas na Europa do Norte e Central. Surgiram outras diferenças geográficas, que estão resumidas no quadro 1 . As diferenças mais dramáticas foram encontradas na leucemia mielóide crónica e linfocítica (CML/CLL), no linfoma folicular e difuso de grandes células B e no mieloma múltiplo. A CML mostrou uma sobrevivência média de 53% em 5 anos, mas uma enorme variação nos diferentes grupos etários. De todos os cancros hematológicos, as diferenças regionais foram maiores para a CML: 33,4% na Europa de Leste contra 51-58% no resto da Europa. Foram também encontradas diferenças geográficas para os cancros com um prognóstico fraco, tais como cancros ovarianos, pulmonares, pancreáticos, esofágicos e estomacais, tumores cerebrais e linfoma de Hodgkin – mas no geral eram um pouco menos pronunciados.
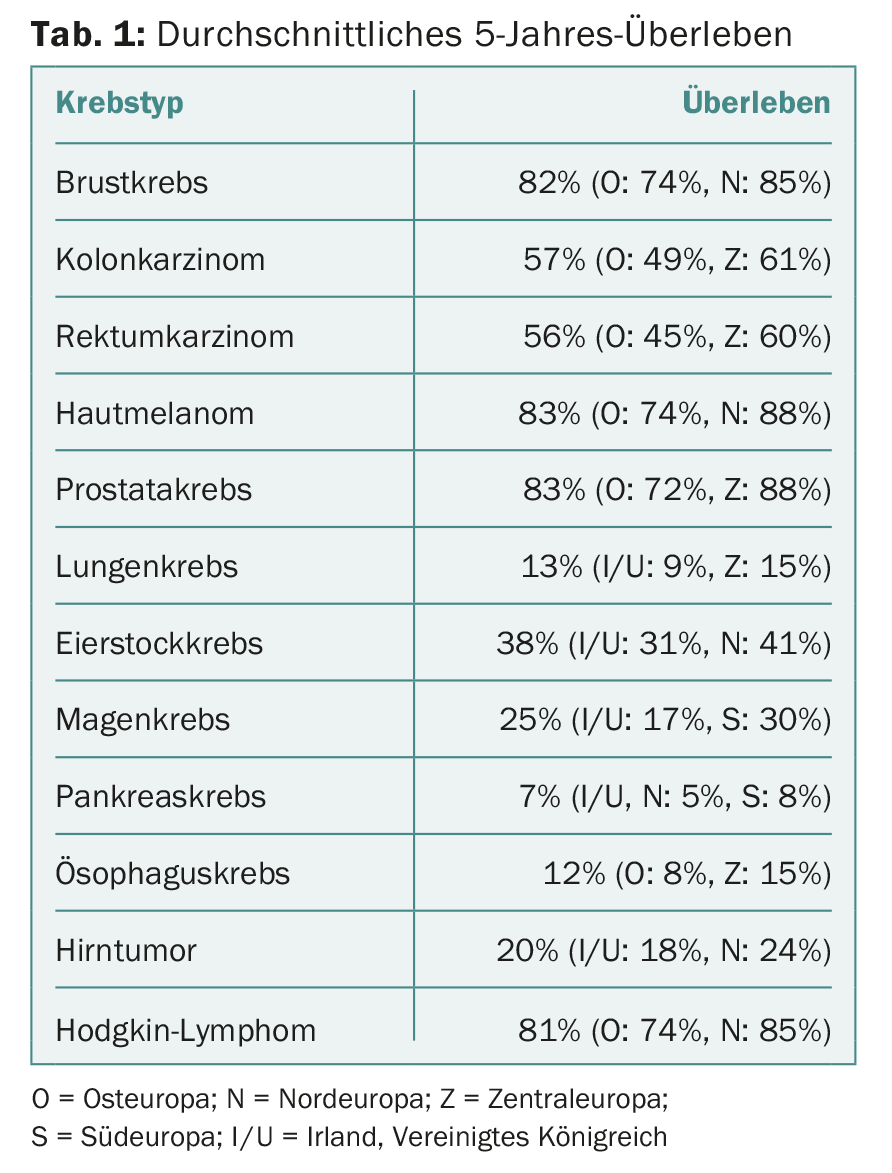
As taxas de sobrevivência de 5 anos aumentaram em toda a Europa durante o período de observação, especialmente na Europa de Leste. Especificamente, as taxas aumentaram para tumores da mama, cervicais, hepáticos, biliares e da cabeça/ pescoço (excluindo o cancro da laringe), por exemplo. O maior aumento entre 1999-2001 e 2005-2007 foi observado em CML (32-54%), próstata (73-82%) e cancro rectal (52-58%). Houve também um ligeiro aumento na sobrevivência dos melanomas de pele. As taxas permaneceram estáveis para os cancros esofágico, pancreático, peniano e testicular.
As taxas de sobrevivência combinadas de 5 anos de todas as taxas de cancro foram positivamente correlacionadas com o produto interno bruto e a despesa nacional total com a saúde. Estados com aumentos recentemente mais elevados em ambos os parâmetros tiveram aumentos correspondentemente mais elevados nas taxas de sobrevivência. No entanto, isto nem sempre foi verdade: países como o Reino Unido e a Dinamarca deveriam ter alcançado melhores taxas dadas as suas elevadas despesas de saúde.
As variações geográficas podem ser explicadas, entre outras coisas, pelos diferentes esforços de diagnóstico ou pela qualidade e existência de programas nacionais de rastreio (próstata, mama, cancro colorrectal). Para além do diagnóstico precoce, o acesso ao tratamento multidisciplinar, a boa qualidade dos cuidados, o estilo de vida e o estado de saúde e socioeconómico da respectiva população desempenham um papel importante na sobrevivência. Resta saber se os resultados conduzirão a esforços políticos concretos.
As terapias combinadas para melanoma continuam a convencer
CheckMate 067: Os pontos de controlo CTLA-4 e PD-1 são utilizados pelas células cancerígenas para anular a resposta imunitária específica do corpo ao cancro. Os inibidores podem ser utilizados para bloquear os pontos de controlo, o que activa o sistema imunitário ou leva a um aumento da actividade das células T. CheckMate 067 é um ensaio de fase III que comparou o inibidor do ponto de controlo PD-1 nivolumab sozinho ou em combinação com o inibidor do ponto de controlo CTLA-4 ipilimumab com a monoterapia ipilimumab. A população do estudo consistia em 945 pacientes com melanoma avançado, anteriormente não tratados. A combinação foi significativamente superior à monoterapia ipilumumab em termos de sobrevivência sem progressão (PFS) e taxa de resposta objectiva. Os resultados de uma análise pré-especificada dos subgrupos foram apresentados no congresso ECCO/ESMO: A combinação permanece superior independentemente da idade, do estatuto genético ou da propagação de tumores? De particular interesse foi a forma como os pacientes com factores de prognóstico deficientes se saíram bem. Os subgrupos diferiram em relação às metástases, níveis séricos de desidrogenase láctica (LDH), estado de mutação de BRAF e idade.
Os parâmetros mencionados foram igualmente distribuídos nos três braços de tratamento. PFS foi 11,5 meses (combinação) vs. 2,9 meses (monoterapia ipilimumab; redução significativa do risco de 58%) vs. 6,9 meses (monoterapia nivolumab; redução significativa do risco de 43%).
Os resultados para os subgrupos mencionados são apresentados no quadro 2. Globalmente, o PFS foi sempre mais longo com a combinação. Também não houve diferenças no perfil de segurança (em comparação com a população em geral).
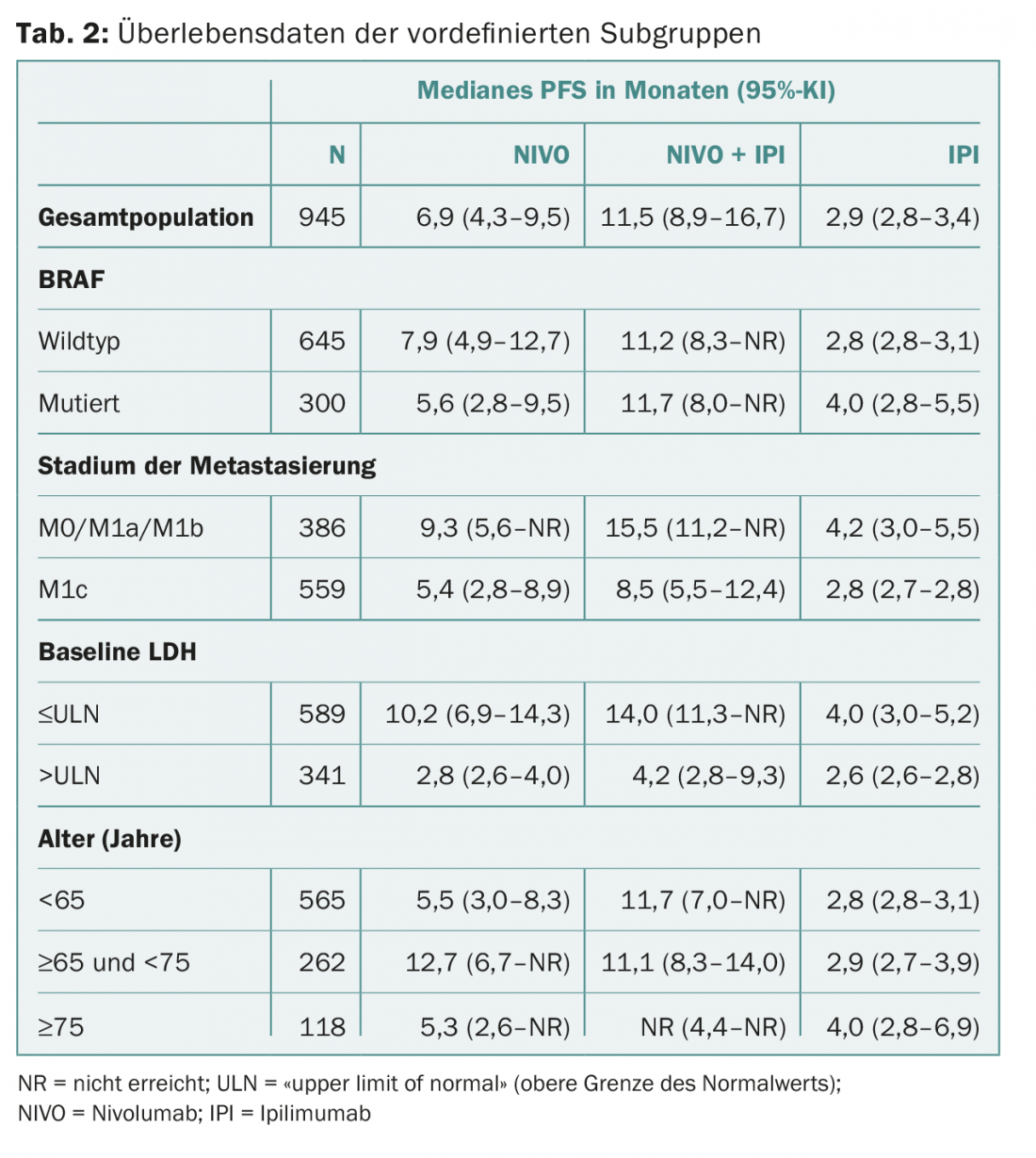
Os autores concluem que a combinação de nivolumab e ipilimumab é significativamente superior às monoterapias, mesmo em pacientes com factores de prognóstico fracos, e é controlável em termos de perfil de segurança. Na prática, isto poderia levar a uma tomada de decisão mais rápida e fácil no que diz respeito ao uso da terapia combinada no futuro. Especialmente porque os investigadores estudaram deliberadamente os subgrupos mais relevantes para o clínico. Saber se certos pacientes não beneficiam da combinação é importante, porque apesar de toda a euforia, não se deve esquecer que as terapias podem ser acompanhadas por um número relativamente grande de efeitos secundários.
COMBI-v: Neste ensaio fase III, a combinação do inibidor de cinase BRAF dabrafenib e do inibidor de MEK trametinib (braço 1) com o inibidor de BRAF vemurafenibe (braço 2) comparado. A população do estudo consistia em 704 pacientes previamente não tratados com melanoma de fase avançada IIIC/IV metastático e não previsível com mutação BRAF V600E/K. De acordo com os resultados publicados no New England Journal of Medicine em Janeiro de 2015 [1], a taxa de sobrevivência global, o parâmetro primário, foi de 72% no braço 1 após 12 meses e 65% no braço 2 (HR 0,69; 95% CI 0,53-0,89; p=0,005). As taxas de efeitos secundários eram comparáveis em ambos os braços. Devido aos resultados convincentes, o estudo foi interrompido em Julho de 2014. Contudo, uma vez que os pacientes tiveram a opção de permanecer na respectiva terapia, os investigadores tiveram a oportunidade de um acompanhamento prolongado. Foi apresentada uma actualização no congresso que incluiu dados até 13 de Março de 2015:
- A sobrevivência média global foi de 25,6 vs. 18 meses, o que corresponde a uma redução significativa do risco de mortalidade de 34%.
- O PFS médio foi de 12,6 vs. 7,3 meses, o que corresponde a uma redução significativa do risco de morte ou progressão de 39%.
- Após dois anos, 51 contra 38% dos doentes estavam vivos.
- Não houve novos efeitos secundários surpreendentes no seguimento prolongado.
- Outra sub-análise apresentada no congresso mostrou também que a combinação melhorou significativamente a qualidade de vida.
A actualização confirmou assim os resultados convincentes da análise publicada onze meses antes. A UE aprovou, portanto, a combinação de dabrafenib e trametinib para esta indicação no início de Setembro de 2015.
Fonte: Congresso Europeu do Cancro(18º ECCO, 40º ESMO), 25-29 de Setembro de 2015, Viena
Literatura:
- Robert C, et al: Melhoria da sobrevivência global no melanoma com dabrafenibe e trametinibe combinados. N Engl J Med 2015 Jan 1; 372(1): 30-39.
InFo ONCOLOGy & HaEMATOLOGy 2015; 3(11-12): 32-34