O oitavo ciclo da Primavera teve lugar no Hospital Cantonal de Lucerne em Março. Entre outras coisas, foram discutidos os efeitos cardiovasculares da actividade física regular. Qual a importância da actividade física para a prevenção cardíaca e qual o risco de morte súbita cardíaca? Os pacientes com problemas cardíacos também estão autorizados a praticar desporto? Além disso, o enfoque era nas doenças hormonais. O hipotiroidismo, uma condição endocrinológica comum, é particularmente desafiante no contexto subclínico.
Na Suíça, as pessoas têm praticado mais desporto, especialmente desde meados da década de 1990: O número de pessoas que praticam desporto várias vezes por semana está a aumentar significativamente, o que coloca o nosso país em segundo lugar numa comparação europeia (directamente atrás da Suécia). Segundo o Dr. med. Urs Jeker, Médico Chefe de Cardiologia do Hospital Cantonal de Lucerna, o efeito preventivo do exercício está também a ser cada vez mais reconhecido pela população, mesmo os maiores de 65 anos permanecem fisicamente activos. “A prevenção das doenças cardiovasculares é parcialmente responsável pelo enorme aumento da esperança de vida nos últimos 20 anos”, diz o Dr. Jeker. “O desenvolvimento da aterosclerose, por exemplo, pode remontar à infância e, portanto, também pode ser influenciado positivamente neste momento” (Fig. 1).
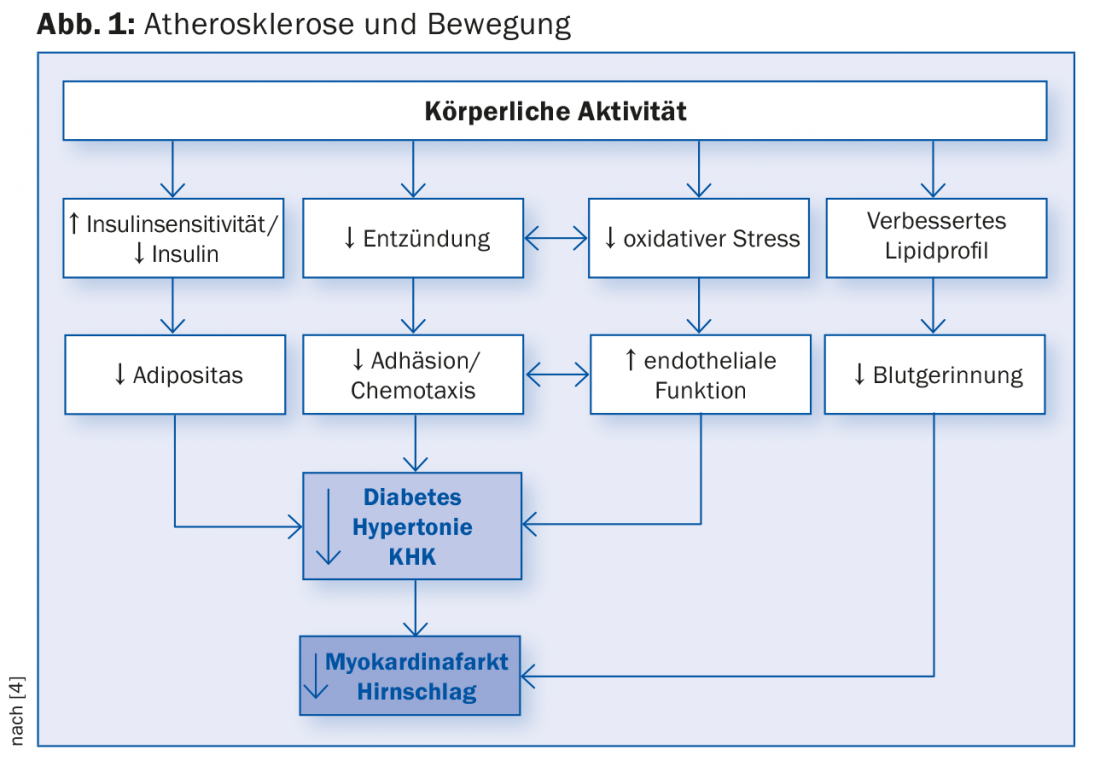
O tratamento consistente e abrangente das doenças coronárias (CHD) baseia-se em três pilares: revascularização, terapia medicamentosa e ajustamento do estilo de vida. Vários estudos demonstraram que a reabilitação cardíaca tem um impacto positivo na esclerose coronária. Reduz todas as causas e mortalidade cardíaca [1], bem como o número de eventos coronários e hospitalizações subsequentes. Um maior desempenho ou resiliência dos pacientes com CHD leva a uma vantagem significativa de sobrevivência de 45% [2].
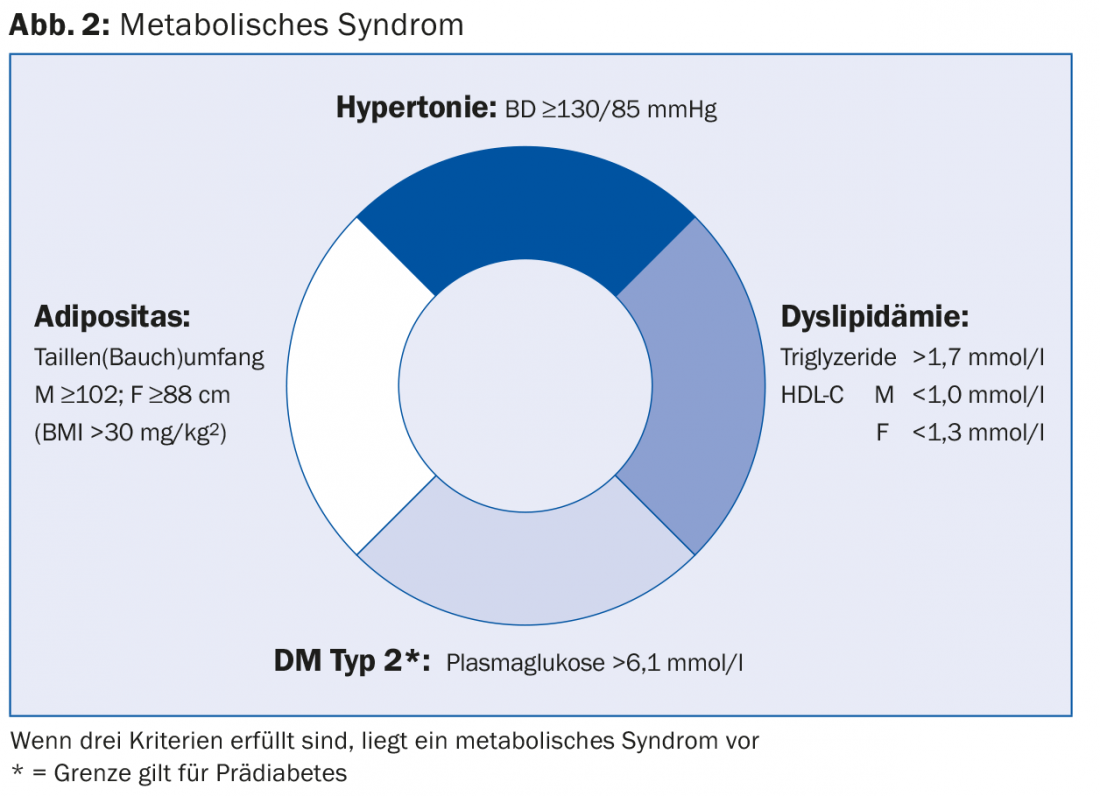
“Em vez de se falar apenas de desporto e exercício, deve-se portanto usar o termo fitness”, recomendou o Dr. Jeker. A aptidão física descreve o bem-estar físico e mental, bem como o desempenho e a resiliência na vida quotidiana. O risco de “doenças da civilização” (coronárias, arteriais periféricas, cerebrovasculares) diminui. “A aptidão cardiorrespiratória é crucial para a prevenção primária e a melhor ferramenta anti-envelhecimento que temos. Prolonga as nossas vidas e torna os eventos cardiovasculares menos prováveis [3]”, disse o orador. Tal estilo de vida não tem êxito por acaso: “Basicamente, vivemos numa era pouco saudável: na nossa vida quotidiana profissional e privada, o movimento já quase não desempenha um papel. O quarteto mortal da síndrome metabólica (Fig. 2) deve ser activamente prevenido”. Por exemplo, um estudo realizado por Tuomilehto e colegas [5] mostrou que o exercício e a perda de peso aumentaram em 20% a probabilidade de não desenvolver diabetes mellitus tipo 2 em 522 pessoas com excesso de peso com tolerância à glicose (população de alto risco).
Prevenção cardíaca
O lema relativo aos desportos amigos do coração é: “É menos importante o que se faz, desde que o se faça”. O efeito de treino ou o ganho para a saúde é maior quando a actividade inicial é baixa. Uma sessão de treino já é, portanto, muito mais eficaz do que nenhuma sessão de treino, o que é informação crucial segundo o Dr. Jeker. É bastante comum as pessoas serem adiadas por recomendações de exercício e ficarem sob o equívoco de que se não fizerem os 30 minutos de exercício recomendados por dia, podem muito bem não o fazer.
No entanto, para os doentes cardíacos, deve prestar-se atenção aos seguintes sinais de aviso no decurso do treino de exercício controlado:
Angina pectoris (nova ou aumentada)
- Perturbações do ritmo sob stress
- Tonturas sob stress
- Infecção (carga circulatória adicional)
- Insuficiência cardíaca ou função da bomba gravemente afectada
- sintomas vegetativos de acompanhamento (palidez, suores frios)
- revascularização incompleta.
“As situações de ameaça surgem de arritmias malignas, isquemia ou simpaticotonia excessiva”, disse o orador. A aptidão dos doentes cardíacos para o desporto pode ser avaliada no campo do desporto recreativo pela história, clínica e teste de exercício. Os desportos competitivos, por outro lado, só podem realizar-se em condições definidas após eco e ergometria. Para além de algumas excepções (que foram esclarecidas por um especialista), o desporto de alto nível deve ser evitado.
Estratificação de risco
E quanto à relação entre desporto e risco cardíaco? Uma consequência temida do exercício físico é a morte cardíaca súbita, que também pode ocorrer em pessoas (supostamente) saudáveis. Segundo o PD Dr. Richard Kobza, médico chefe de cardiologia do Hospital Cantonal de Lucerna, esta é por definição uma morte natural que ocorre dentro de uma hora após o início dos sintomas. Os futebolistas profissionais Marc-Vivien Foe e Miklós Fehér, que entraram em colapso e morreram durante um jogo em 2003 e 2004 respectivamente, tornaram-se tristemente famosos a este respeito. De facto, o risco relativo de tal morte é aumentado em 2,8 vezes nos atletas, em comparação com os não-atletas [6]. Mas o que muitas vezes é esquecido: O desporto intensivo não é em si mesmo uma causa causal de mortalidade cardíaca, mas um gatilho para doenças cardíacas subjacentes não diagnosticadas anteriormente. Em 95% dos casos, a morte cardíaca súbita é causada por doença cardíaca estrutural. Em cerca de 15%, o primeiro sintoma de doença cardíaca é a paragem cardíaca súbita. Os atletas têm um risco acrescido especialmente nos seus anos mais jovens (o que também tem a ver com a carreira que normalmente tem lugar durante este período), enquanto a taxa na população em geral aumenta significativamente a partir dos cerca de 40 anos de idade. Em atletas profissionais com menos de 35 anos de idade, as cardiomiopatias, anomalias coronárias, miocardite, síndrome de WPW e doença do canal iónico são os principais responsáveis pela morte cardíaca súbita – naqueles com mais de 35 anos é doença arterial coronária aterosclerótica. Isto também explica, de longe, a maior proporção de anomalias cardiovasculares subjacentes na população geral [7].
O rastreio que consiste na história médica, exame físico e ECG pode reduzir a taxa de mortes cardíacas súbitas em atletas: Em Itália, onde esse rastreio tem sido obrigatório desde 1982, foi alcançada uma redução de 89% nas mortes súbitas entre os atletas.
“Também perigoso é apenas esporádico e depois uma actividade desportiva muito intensa. O risco de ataque cardíaco como resultado do stress do esforço é três a cinco vezes maior em pessoas com mais de 40 anos”, avisou o Dr. Jeker. “Tal sobreexerção acarreta mais riscos do que benefícios. O lucro só vem de uma actividade física regular restaurativa”.
Doenças hormonais na prática – Hipotiroidismo
Cerca de 0,1-2% da população tem hipotiroidismo manifesto, a tirotropina (hormona estimulante da tiróide, TSH) é elevada e a tiroxina livre (fT4) é diminuída. Contudo, um bom 4-10% tem uma forma subclínica na qual o fT4 está na gama normal e apenas o TSH está elevado (em 80% <10 mU/l). “Aqui, os sintomas, se é que existem, são na sua maioria não específicos e não estão relacionados com a função tiroideia [8]. Também não é claro se tais pacientes já devem ser tratados”, diz Stefan Fischli, MD, Médico Chefe de Endocrinologia e Diabetologia no Hospital Cantonal de Lucerna. Uma coisa é certa: Com um valor TSH inferior a 10 mU/I, não há indicação geral de terapia. Pelo contrário, recomenda-se uma abordagem individualizada.
O hipotiroidismo primário é quase sempre causado pela tiroidite de Hashimoto (outras causas são muito mais raras). O hipotiroidismo central/secundário, por sua vez, ocorre cerca de mil vezes menos frequentemente do que a forma primária. Os factores de risco para o hipotiroidismo são: bócio, doenças auto-imunes (história pessoal/familiar) tais como diabetes tipo 1, síndrome de Down/Turner, radioterapia/cirurgia, tempo após o nascimento, medicamentos tais como inibidores da amiodarona, lítio ou tirosina quinase.
Se houver suspeita de hipotiroidismo primário, o primeiro passo de diagnóstico deve ser uma determinação TSH. Se o valor for normal, não existe tal doença – se for elevada, a determinação fT4 mostra se é subclínica (valor fT4 normal) ou hipotiroidismo manifesto (valor fT4 rebaixado). Além disso, pode ser realizada uma sonografia da glândula tiróide – segundo o Dr. Fischli, no entanto, não rotineiramente (indicações úteis são clinicamente detectadas bócio/nós e hipotiroidismo negativo de anticorpos).
O exame por ultra-sons é também uma opção na forma subclínica , e os anticorpos anti-TPO também podem confirmar o diagnóstico (diferencial). Huber e colegas [9] demonstraram que tanto a medição de TSH como a detecção de anticorpos têm relevância prognóstica: Após dez anos, 0% (TSH 4-6 mU/l), 42,8% (TSH >6-12 mU/l) e 76,9% (TSH >12 mU/l) das 82 mulheres estudadas desenvolveram hipotiroidismo manifesto (p<0,0001). Os doentes com anticorpos positivos tiveram uma taxa de incidência de 58,5% – em comparação com 23,2% com detecção de anticorpos negativos (p=0,03).
“Se houver suspeita de hipotiroidismo secundário ou central, os níveis TSH e fT4 devem ser sempre determinados”, explicou o perito. “Caso contrário, o diagnóstico será ignorado”.
Diagnóstico e tratamento diferencial
A presença de doenças concomitantes e o uso de medicamentos são factores decisivos para a interpretação da função tiroideia. Na fase de convalescença após doenças graves, há quase sempre um aumento temporário do valor TSH (síndrome de doença nãotiroidal, NTIS), razão pela qual a avaliação da função tiroideia só deve ser realizada após a doença ter sarado.
O padrão de cuidados é a monoterapia com levothyroxina. A dose inicial deve ser escolhida individualmente e por vezes depende da etiologia e gravidade da hipofunção (é geralmente de cerca de 1,6 µg/kg de pb por dia). As potenciais interacções com outros medicamentos ou mesmo alimentos devem ser consideradas: Cálcio, sais de ferro, preparações multivitamínicas, bisfosfonatos orais, fosfatos e ligantes ácidos biliares reduzem a absorção de levothyroxina – tal como o café e os cereais de pequeno-almoço, como Benvenga e colegas mostraram em 2008 [10]. É portanto essencial tomá-lo de estômago vazio pelo menos 30 minutos antes do pequeno-almoço.
No hipotiroidismo subclínico, a administração de levothyroxina impede de forma fiável a progressão para a forma manifesta – em relação a outros parâmetros (sintomas, saúde cardíaca), contudo, o benefício não está bem comprovado cientificamente e há poucas provas [8]. “Com uma elevação TSH de >10 mU/l, recomenda-se o tratamento em qualquer caso. Para valores abaixo disso, o que é muito mais comum, tem de ser feita uma estratificação de risco individual”, explicou o Dr. Fischli. A terapia de substituição hormonal é útil nos seguintes casos (pacientes <70 anos):
- Anticorpos anti-TPO altamente positivos
- Gravidez/desejo para crianças
- Struma
- Sintomas/dislipidemia
- Perfil de risco/doença do CV.
Se tais parâmetros não estiverem disponíveis, recomenda-se uma verificação de seguimento após 6-12 meses. Os valores ligeiramente elevados estão frequentemente de volta dentro da gama normal numa verificação de seguimento.
Fonte: 8º Ciclo da Primavera, 11-13 de Março de 2015, Lucerna
Literatura:
- Taylor RS, et al: Am J Med 2004 15 de Maio; 116(10): 682-692.
- Myers J, et al: N Engl J Med 2002 Mar 14; 346(11): 793-801.
- Kodama S, et al: JAMA 2009 20 de Maio; 301(19): 2024-2035.
- Roberts CK, Barnard RJ: J Appl Physiol (1985). 2005 Jan; 98(1): 3-30.
- Tuomilehto J, et al: N Engl J Med 2001 3 de Maio; 344(18): 1343-1350.
- Corrado D, et al: J Am Coll Cardiol 2003 Dez 3; 42(11): 1959-1963.
- Marijon E, et al: Circulation 2011 Aug 9; 124(6): 672-681.
- Surks MI, et al: JAMA 2004 Jan 14; 291(2): 228-238.
- Huber G, et al: J Clin Endocrinol Metab 2002 Jul; 87(7): 3221-3226.
- Benvenga S, et al: Thyroid 2008 Mar; 18(3): 293-301.
PRÁTICA DO GP 2015; 10(4): 36-39











