A diabetes está associada a um risco cardiovascular acrescido. A terapia multifactorial dos quatro principais factores de risco glucose no sangue, peso, hipertensão e dislipidemia em pessoas com diabetes tipo 2 é um desafio. No entanto, foi demonstrado que os diabéticos podem beneficiar grandemente das modernas opções de tratamento. Para a redução de lípidos, estão disponíveis opções de terapia “add-on” eficaz com inibidores ezetimibe e PCSK-9. Dados de estudo mostram que os inibidores PCSK-9 contribuem para a redução adicional de lípidos em pacientes com e sem diabetes.
Os diabéticos adultos têm duas a quatro vezes mais probabilidades de ter um evento cardiovascular, como um AVC isquémico ou um enfarte do miocárdio não fatal, do que as pessoas saudáveis, e as doenças cardiovasculares são responsáveis por até 50% das mortes associadas à diabetes [1,2]. Níveis elevados de colesterol LDL são um dos principais factores de risco, juntamente com um controlo glicémico inadequado, obesidade e hipertensão [3]. O facto de os níveis de colesterol serem um factor relevante e de os doentes com diabetes poderem beneficiar da redução dos lípidos é demonstrado pelos dados de vários estudos prospectivos e randomizados, explica o Prof. Gottfried Rudofsky, MD, Médico Chefe, Centro Metabólico, Hospital Cantonal Olten [4].
Quais são os objectivos de tratamento recomendados pelo CES?
O objectivo do tratamento de redução de lipídios é reduzir ao máximo o risco de eventos cardiovasculares. Estudos realizados nos últimos anos mostram que quanto mais baixo o LDL-C, menor é o risco cardiovascular. Consequentemente, não existe um limite de concentração LDL-C mais baixo abaixo do qual o risco cardiovascular não diminua mais. Isto foi incorporado nas orientações revistas do ESC/EAS de 2019, com recomendações de peritos centradas nos doentes de alto risco [5]. A maioria dos diabéticos são considerados doentes de alto risco no que respeita à terapia para a redução do colesterol, para os quais se deve visar uma gama alvo de <1,8 mmol/l de acordo com as directrizes actuais (Tab. 1) [4,6,7]. Apenas num pequeno grupo de diabéticos com um risco moderado é suficiente um intervalo alvo LDL <2,6 mmol/l. Se, para além da diabetes, houver também uma doença arteriosclerótica manifesta, o risco aumenta para “muito elevado” e deve ser visada uma gama alvo LDL de <1,4 mmol/l. Se um segundo evento vascular ocorrer dentro de 2 anos sob terapia com estatina tolerada no máximo, o risco do paciente é maciçamente aumentado – nesta constelação, recomenda-se uma redução adicional do LDL para <1,0 mmol/l.
Terapia inicial com estatina doseada, possivelmente combinada com ezetimibe
Uma vez estabelecido o objectivo terapêutico, o primeiro passo no tratamento é a dose máxima tolerada de estatina, diz o Prof. Rudofsky. (Fig. 1). Ao dosear, deve ser tida em conta a “regra dos seis”, que declara que a maior redução do LDL-C pode ser alcançada com a primeira dose inicial e que cada nova duplicação da dose apenas leva a uma redução adicional de 6% do colesterol [8]. Por outro lado, também se deve ter em conta que uma dose inicial mais baixa está associada a taxas de efeitos secundários/intolerância ao estanho mais baixas. Num segundo passo, a dosagem pode ter lugar. Esta abordagem faseada evita que um paciente seja incorrectamente classificado como intolerante à estatina, o que complica o curso posterior da terapia. Pode ser necessário considerar a utilização de uma das estatinas menos potentes, que são, no entanto, muitas vezes mais toleráveis.
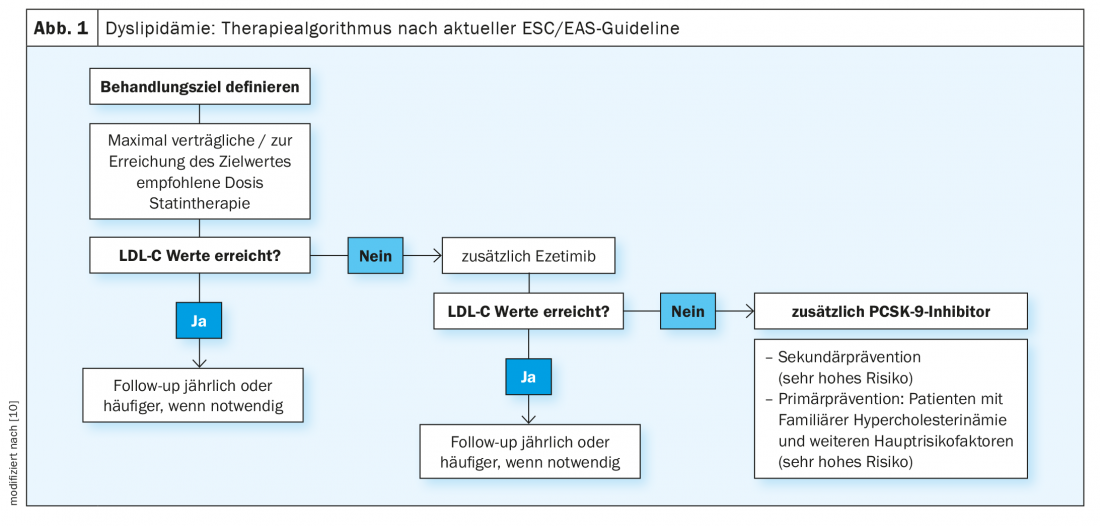
Se a meta LDL for atingida por esta estratégia de tratamento, o Prof. Rudofsky recomenda um acompanhamento regular após um ano ou em função da situação clínica [4]. Se o intervalo alvo não for alcançado, é possível alcançar uma maior redução da LDL através da sua combinação com ezetimibe, que agora também está disponível em combinações fixas com estatinas altamente potentes. Ezetimibe liga-se à borda da escova do intestino delgado, inibe os transportadores de colesterol na membrana das células da mucosa e assim a sua absorção. Se o transporte do colesterol do intestino para o fígado for reduzido, menos é aí armazenado e a eliminação do colesterol do sangue aumenta. Para ezetimibe, o estudo IMPROVE-IT é um estudo do desfecho cardiovascular que mostra diferenças estatisticamente significativas no desfecho de morbilidade primária em comparação com o tratamento apenas com simvastatina [9]. De acordo com isto, ezetimibe tem um benefício adicional para a profilaxia secundária. 18,144 doentes após uma síndrome coronária aguda com um nível de LDL-C de 50-125 mg/dl foram randomizados para 40 mg ezetimibe/simvastatina ou 40 mg placebo/simvastatina. Entre os 4933 diabéticos que participaram no estudo, a maior redução relativa foi alcançada em termos de enfarte do miocárdio (24%) e AVC isquémico (39%) [12].
Se os valores alvo não forem atingidos: usar inibidores PCSK-9
Como fase final da escalada, os inibidores PCSK-9 estão disponíveis como um “add-on”, que pode alcançar uma redução adicional de 50-60% nos níveis de LDL, o que é um efeito considerável (Fig. 1) [10]. Alirocumab e Evolocumab aumentam o número de receptores LDL no fígado ligando-se ao PCSK-9 e baixando o LDL-C para além de estatinas e ezetimibe até níveis de 0,2 mmol/l. No estudo ODYSSEY-OUTCOMES multinacional duplo-cego, o inibidor PCSK-9 Praluent® (alirocumab) reduziu em 15% a morte, o enfarte do miocárdio, o AVC e a angina instável e em 15% apenas a mortalidade em doentes cardiovasculares de alto risco no prazo de 2,8 anos [11]. Participaram no estudo 18 924 pacientes de alto risco que tinham experimentado uma síndrome coronária aguda nos 12 meses que precederam a aleatorização. Este foi um colectivo de doentes em que, apesar da dose elevada, a terapia com estatinas maximamente tolerada com fármacos adicionais combinados de redução de lípidos na fase de run-in, não foi alcançado um controlo satisfatório dos lípidos. O Prof. Rudofsky sublinha que o valor LDL na linha de base era de cerca de 1,8 mmol/l, ou seja, já baixo, e que uma redução adicional poderia ser alcançada. Uma vez que os pacientes com diabetes têm um risco cardiovascular aumentado em comparação com os não diabéticos, a redução absoluta do risco nesta subpopulação é duas vezes maior do que nos pacientes sem diabetes, diz o Prof. Rudofsky e acrescenta: “Os pacientes com diabetes tipo 2 beneficiam em particular”, pelo que o efeito terapêutico parece ser maior naqueles com danos vasculares mais pronunciados.
Fonte: Sanofi-Aventis
Literatura:
- Dal Canto E, et al: Revista Europeia de Cardiologia Preventiva 2019; 26(2), Suppl, 25-32.
- Federação Internacional de Diabetes: IDF diabetes atlas 9ª edição 2019. www.diabetesatlas.org, (último acesso 18.10.2021)
- Wong K, et al: J Diabetes Complications 2012; 26: 169-174.
- O doente metabólico: “Fuelling knowledge”, Sanofi-Aventis AG, conferência web, 26.08.2021
- Riesen WF, et al: Swiss Med Forum 2020; 20(0910): 140-148.
- Rudofsky G, Hellige G, Arenja N: O doente diabético cardiovascular – um desafio interdisciplinar . HAUSARZT PRAXIS 2021; 16(7): 10-16.
- Mach F, et al: Eur Heart J 2020; 41: 111-188.
- Knopp RH: N Engl J Med 1999; 431: 498-511.
- Cannon CP, et al: N Engl J Med 2015; 372: 2387-2397.
- Autores/Membros da Força Tarefa; Comité de Directrizes Práticas do CES (CPG); Sociedades Cardíacas Nacionais do CES. 2019 Orientações ESC/EAS para a gestão das dislipidemias: modificação lipídica para reduzir o risco cardiovascular. Aterosclerose. 2019; 290: 140-205.
- Schwartz GG, et al; N Engl J Med. 2018;379(22): 2097-2107.
- Giugliano RP, et al: Circulation 2018; 137(15): 1571-1582.
PRÁTICA DO GP 2021; 16(10): 36-37