O facto de a asma ser um diagnóstico clínico que só pode ser feito através da análise conjunta de todos os achados é particularmente verdadeiro para as crianças e adolescentes. Os doentes com sintomas de asma raros podem também sofrer exacerbações graves. Esta é uma das razões pelas quais a Iniciativa Global para a Asma (GINA) tem vindo a recomendar, desde há vários anos, uma combinação fixa ICS/LABA em vez da terapêutica com SABA. Na asma grave, a utilização de medicamentos biológicos é possível após terem sido esgotadas outras opções de tratamento.
A ocorrência de características da asma, como a obstrução reversível das vias aéreas, a inflamação crónica das vias aéreas e a hiperreactividade brônquica, é variável e heterogénea, sublinhou Chiara Abbas, médica pneumologista pediátrica de Berna [1]. Por vezes, aplicam-se várias destas características, outras vezes apenas algumas delas. Os sintomas de asma mais importantes na infância e na adolescência incluem [2]:
- Falta de ar durante o esforço
- Sons respiratórios expiratórios (sibilos e zumbidos, respiração sibilante) e, eventualmente, sibilos distantes no trato expiratório
- Tosse seca sem infeção, durante ou após um esforço físico
- tosse nocturna persistente sem infecções.
Quando os adolescentes com asma têm um controlo inadequado dos sintomas, este é frequentemente acompanhado por um elevado nível de sofrimento, segundo o orador [1]. Não existe nenhum teste independente que possa confirmar ou excluir definitivamente a asma em crianças [2,3]. Para além de uma história clínica diferenciada, os métodos não invasivos como a medição da função pulmonar, a medição da fração de óxido nítrico exalado (FeNO) e o registo da hiperatividade brônquica são geralmente suficientes para o diagnóstico de asma [2].
A asma também pode estar presente na ausência de reversibilidade do SABA
As medições espirométricas mais importantes são a capacidade vital forçada (FVC), a capacidade de um segundo (FEV1) e o rácio FEV1/FVC(índice de Tiffeneau) [1,2]. Se houver evidência de uma perturbação obstrutiva da ventilação, deve ser efectuado um teste de reversibilidade para determinar a natureza variável da obstrução das vias aéreas. Isto implica verificar se a função pulmonar, em particular o FEV1, pode ser melhorada com um medicamento broncodilatador. As medições são efectuadas antes e 15 minutos após a inalação de um beta-2 simpaticomimético de ação curta (até 400 µg de salbutamol em quatro doses separadas) [2]. No caso de não haver resposta ao SABA, a resposta do FEV1 aos glucocorticóides inalados (ICS) pode ser testada numa fase estável da doença, inalando uma dose elevada de ICS duas vezes por dia durante pelo menos quatro semanas. Um teste de reversibilidade positivo em conjunto com sintomas típicos de asma confirma o diagnóstico de asma. No entanto, a asma também pode ser diagnosticada na ausência de reversibilidade do SABA se existirem marcadores de tipo 2 elevados e uma resposta à terapêutica com CI. Se for detectada hiperresponsividade brônquica (BHR), deve ser feita uma história alergológica específica. As directrizes s2k, que foram actualizadas no ano passado, salientam que a medição repetida do FeNO em crianças e adolescentes tem um claro benefício diagnóstico adicional. Vários valores elevados de FeNO aumentam a probabilidade de se tratar de asma e de os doentes responderem aos CI.
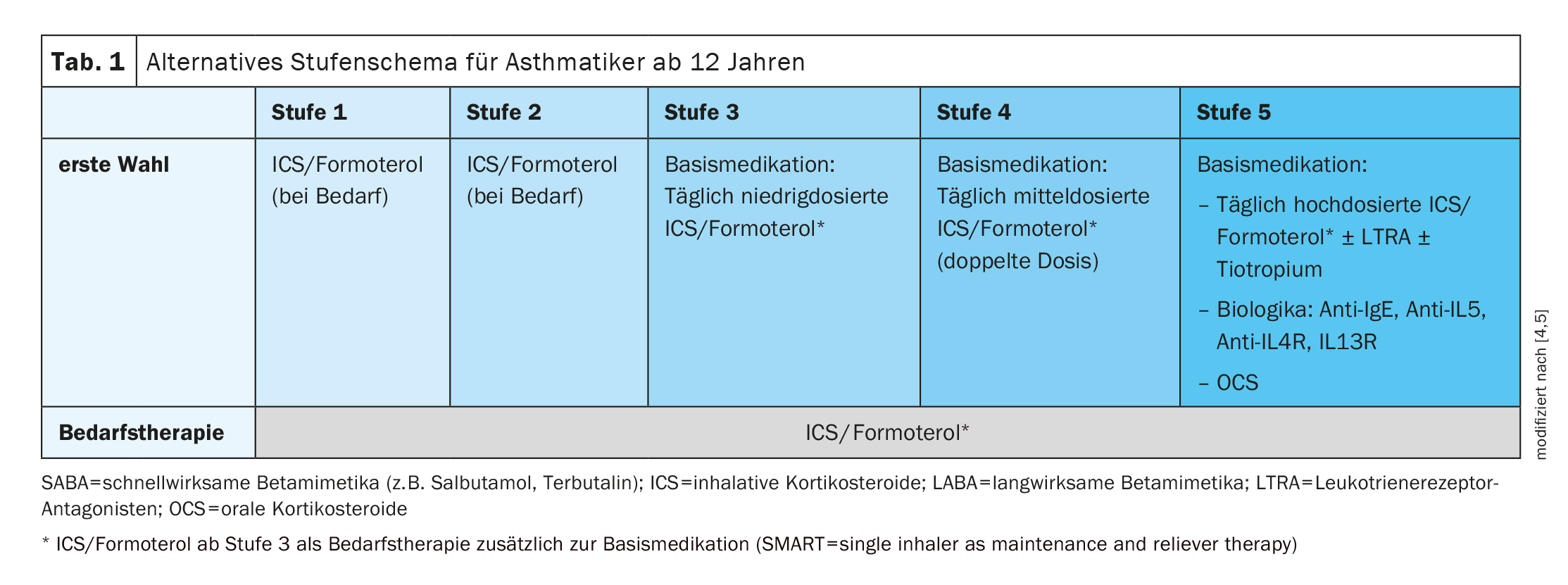
Combinação fixa de ICS/formoterol também como terapia a pedido
O objetivo do tratamento da asma é conseguir e manter o melhor controlo possível da asma, evitar exacerbações e sofrer o menor número possível de restrições relacionadas com a asma. A terapêutica da asma baseia-se no esquema passo a passo que é regularmente atualizado pela Iniciativa Global para a Asma (GINA) nas respectivas directrizes [4]. Em princípio, o tratamento deve ser iniciado o mais rapidamente possível após o diagnóstico de asma [5]. Desde há alguns anos, uma combinação fixa de ICS e formoterol em dose baixa pode ser utilizada a partir da fase 3, tanto como terapêutica a longo prazo como a pedido (Tabela 1). Esta estratégia terapêutica é conhecida como o conceito SMART (“single-inhaler as maintenance and reliever therapy”) e é atualmente considerada estabelecida [2,6]. As Directrizes GINA de 2019 foram as primeiras a sugerir que uma terapêutica combinada com ICS/formoterol é preferível a uma terapêutica a pedido com um betamimético de ação curta (por exemplo, salbutamol ou terbutalina), mesmo para adolescentes com 12 anos ou mais. De acordo com as directrizes actuais, as combinações fixas de CI/formoterol podem ser administradas como terapêutica a pedido, ou seja, quando ocorrem sintomas de asma, já nas fases 1 e 2, para além da medicação básica diária fixa (Quadro 1). Por um lado, isso deve reduzir o risco de uso excessivo de beta-2 simpaticomiméticos e, por outro lado, o uso precoce de um ICS deve alcançar um efeito poupador de esteróides a médio e longo prazo. A Dra. Abbas referiu que utiliza habitualmente estes três medicamentos, cuja utilização está aprovada a partir dos 12 anos de idade, em adolescentes [1,7]:
- Flutiform® DA 50/5 ou 125/5 (inalador de dose calibrada; substâncias activas: formoterol e fluticasona)
- Symbicort® (pó para inalação; ingredientes activos: formoterol e budesonida)
- Relvar ellipta® (pó para inalação; substâncias activas: vilanterol e furoato de fluticasona)
As três preparações contêm um LABA (beta-2 simpaticomimético de ação prolongada) e um glucocorticoide, mas diferem em termos de composição e forma de administração. No que diz respeito ao Flutiform®, a oradora referiu que utiliza habitualmente a preparação de 125 µg/5 µg duas vezes por dia [1]. Em função disso, a dose pode ser aumentada ou utilizada conforme necessário. “É possível obter uma melhor deposição do fármaco com uma pré-câmara”, afirma o Dr. Abbas [1]. A pré-câmara é um auxiliar de inalação e é também designada por espaçador ou aerocâmara. Deve ter em atenção que o Symbicort® não é um medicamento de emergência, pelo que o Ventolin® deve ser sempre adicionado. Uma das vantagens de Relvar ellipta® é o facto de ter um início imediato e só precisar de ser inalado uma vez por dia. Este facto pode ser uma vantagem decisiva para os jovens, em particular, referiu o orador [1].
Se necessário, utilize produtos biológicos e similares como complemento
Na maioria dos doentes adolescentes, o tratamento pode ser iniciado no nível 2, ou seja, com uma dose baixa de ICS [5]. Deve respeitar as dosagens recomendadas. Nos doentes com sintomas pronunciados (despertares frequentes, sintomas na maioria dos dias), a terapêutica pode ser iniciada no nível 3. O nível 4 só é utilizado em casos de asma grave não controlada ou no contexto de exacerbações. Faz sentido que verifique a resposta à terapêutica após 2-3 meses.
Se o controlo da asma não for alcançado no nível 3 ou 4 apesar da terapêutica prescrita, pode tentar duplicar a dose de ICS/formoterol durante um curto período de tempo (no máximo 4 semanas). E se os sintomas persistirem e ocorrerem exacerbações na fase 4, apesar da adesão à terapêutica e da técnica de inalação correcta, estão disponíveis outras opções de tratamento na fase 5. Para além da terapêutica com doses elevadas de ICS/LABA, estas incluem a adição de tiotrópio, um antagonista dos leucotrienos (montelucaste) ou um medicamento biológico (anti-IgE, anti-IL4R/IL13R, anti-IL5). No entanto, a utilização de antagonistas dos leucotrienos tornou-se cautelosa devido aos efeitos secundários psiquiátricos (por exemplo, pesadelos), explicou o Dr. Abbas [1,10].
Avaliação do progresso: A técnica de inalação é crucial
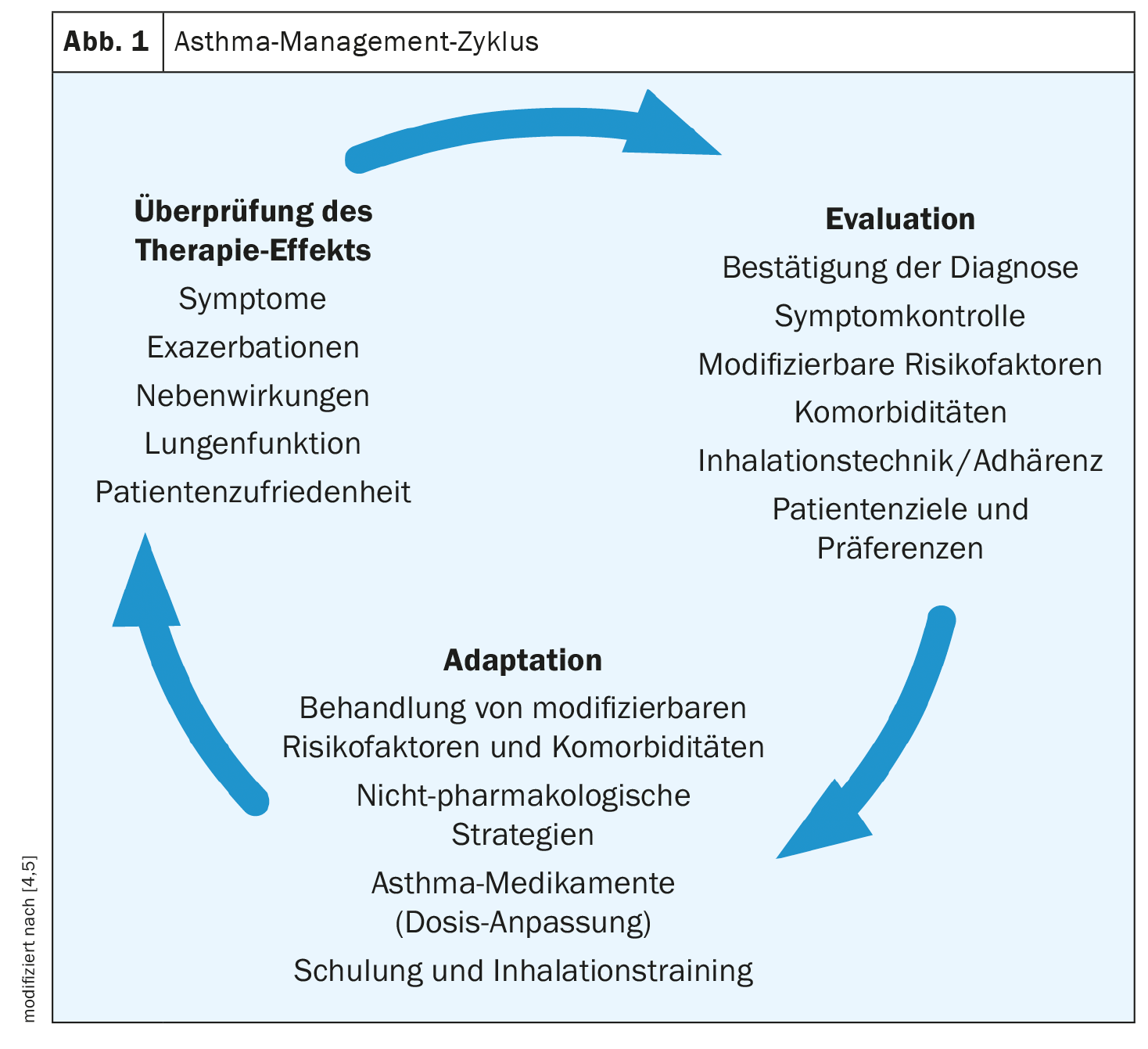
“Uma vez decidida a terapêutica, é importante continuar a revê-la”, sublinhou o orador [1]. As etapas individuais da revisão são apresentadas na Figura 1. A atual diretriz s2k sugere que se registe o nível atual de controlo da asma em cada contacto com o doente [2]. Isto implica perguntar sobre queixas durante a atividade física, queixas nocturnas e utilização de medicação de emergência. Esta avaliação deve ser feita de forma estruturada, por exemplo, utilizando o teste de controlo da asma (pediátrico) [11]. Uma técnica de inalação correcta é crucial para que a terapia medicamentosa seja eficaz. Por conseguinte, é importante que a técnica de inalação seja verificada regularmente. Deve ser esclarecido se o doente se sente confortável com o inalador, se domina a técnica de inalação e se está a realizar a terapêutica conforme prescrito. Cada dispositivo de inalação requer uma manobra de inalação específica e tem os seus próprios requisitos específicos do sistema para uma inalação correcta [2]. Se mudar de sistema de inalação, o doente deve receber nova formação sobre a sua utilização e a necessidade de ajustar a dose deve ser verificada [8,9].
Congresso: Atualização prática Berna
Literatura:
- “Asthma therapy for adolescents”, Dra. Chiara Abbas, atualização prática, Berna, 21.03.2024
- “S2k guideline for the specialist diagnosis and treatment of asthma 2023”, Sociedade Alemã de Pneumologia e Medicina Respiratória e.V. (ed.), registo AWMF n.º: 020-009.
- de Jong CCM, et al: Diagnóstico de asma em crianças: a contribuição de uma história detalhada e resultados de testes. Eur Respir J 2019; 54. DOI: 10.1183/13993003.01326-2019
- Global Initiative for Asthma. Estratégia global para a gestão e prevenção da asma. 2022. Disponível em: www.ginasthma.org,(último acesso em 22/03/2024)
- Möller A, et al: Swiss recommendations for the diagnosis, treatment and management of asthma in children aged 5 years and older, https://cdn.paediatrieschweiz.ch/production/uploads/2023/09/34_3_2023_DE_02.pdf,(último acesso em 22/03/2024)
- Beasley R, et al: Equipa do Estudo Novel START. Ensaio controlado de Budesonida-Formoterol conforme necessário para asma ligeira. N Engl J Med 2019; 380(21): 2020-2030.
- Swissmedic: Informações sobre o medicamento, www.swissmedicinfo.ch,(último acesso em 22.03.2024)
- Bjermer L: The importance of continuity in in inhaler device choice for asthma and chronic obstructive pulmonary disease (A importância da continuidade na escolha do dispositivo inalador para a asma e a doença pulmonar obstrutiva crónica). Respiração 2014; 88: 346-352.
- Thomas M, et al: Inhaled corticosteroids for asthma: impact of practice level device switching on asthma control. BMC Pulm Med 2009; 9: 1. DOI: 10.1186/1471-2466-9-1.
- Watson S, et al: Montelukast and Nightmares: Further Characterisation Using Data from VigiBase. Drug Saf 2022; 45(6): 675-684.
- Bime C, et al: Características de medição do Asthma-Control Test para crianças e uma versão abreviada, apenas para crianças. NPJ Prim Care Respir Med 2016 Oct 20; 26: 16075.
HAUSARZT PRAXIS 2024; 19(4): 30-32 (publicado em 18.4.24, antes da impressão)