Os pacientes que sofrem de esquizofrenia experimentam mudanças profundas na percepção, pensamento e comportamento [1]. Estas conduzem frequentemente a restrições consideráveis na qualidade de vida e na função quotidiana [2]. A desordem começa frequentemente na adolescência e na idade adulta jovem, afectando tarefas cruciais de desenvolvimento como a educação, interacção entre pares e relações de parceria. O diagnóstico precoce é, portanto, de importância decisiva para o curso posterior da doença [3]. Este artigo descreve os sintomas de psicoses esquizofrénicas e o procedimento para o diagnóstico.
Os sintomas de perturbações esquizofrénicas podem ser atribuídos a várias dimensões de sintomas (Tab. 1) [1]. Para efeitos de diagnóstico, os chamados sintomas positivos são actualmente avaliados com maior intensidade. Estas incluem alucinações, ou seja, percepções sensoriais sem a presença de um objecto sensorial. Na esquizofrenia, as alucinações auditivas são as mais comuns, ocorrendo principalmente sob a forma de vozes auditivas. Com esta sintomatologia, os pacientes podem, por exemplo, receber ordens ou experimentar que as suas acções são comentadas. Outro fenómeno central é a ilusão, que é definida como uma crença objectivamente falsa, à qual o paciente se agarra com uma certeza irrecusável. As mais comuns são as ilusões de relação e as ilusões de perseguição.
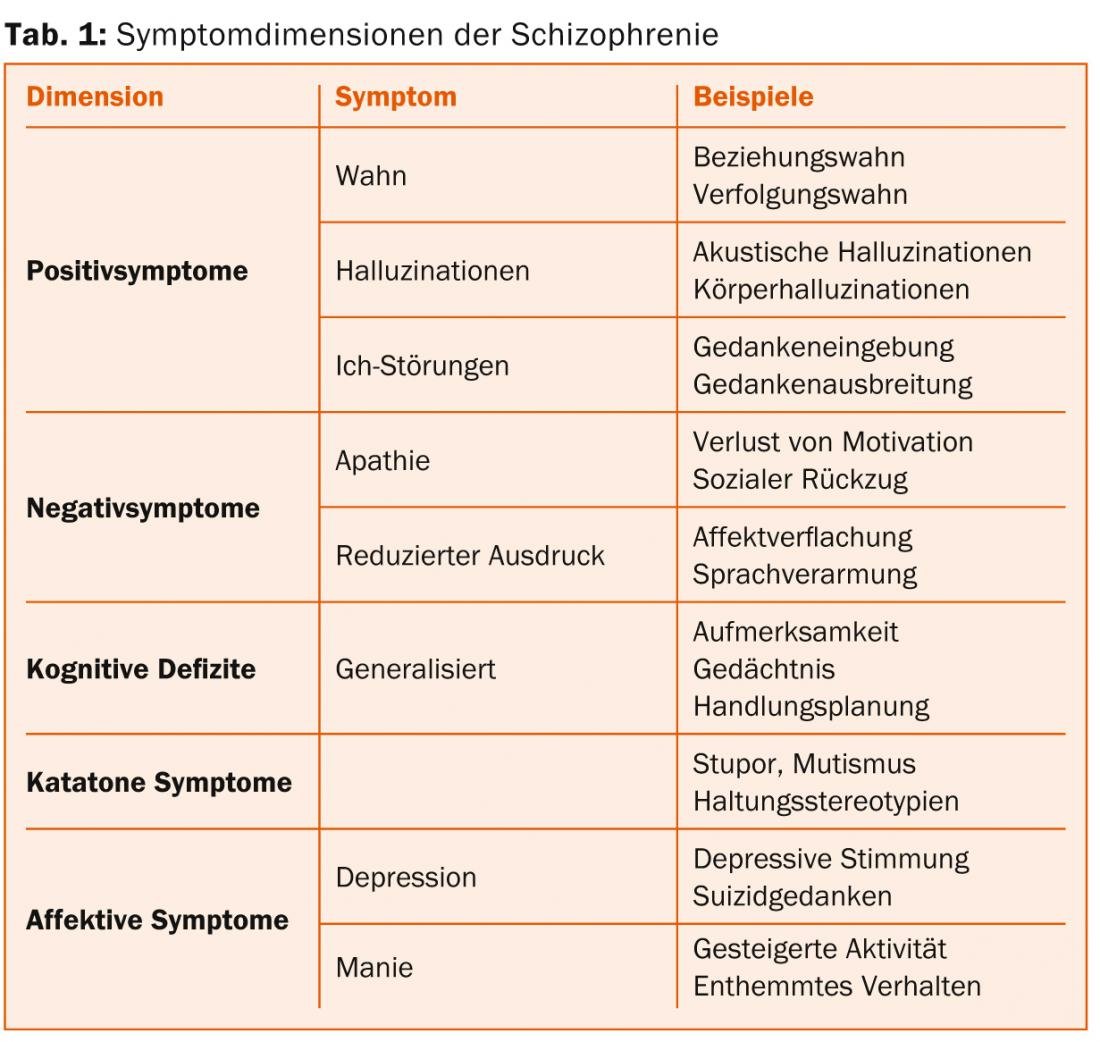
Os sintomas negativos referem-se à perda de funções mentais saudáveis, reflectem-se na redução do impulso, no afastamento social, na ausência de alegria, na diminuição da expressão e no empobrecimento da fala. Além disso, os doentes com esquizofrenia têm frequentemente deficiências cognitivas que afectam todas as áreas funcionais, tais como atenção, memória ou planeamento da acção. Os sintomas negativos e os défices cognitivos ganharam uma atenção crescente nos últimos anos porque são muito preditivos do funcionamento diário dos pacientes.
Os sintomas catatónicos envolvem fenómenos psicomotores, tais como mutismo, estupor e estereótipos posturais. Para além destas dimensões centrais da esquizofrenia, os sintomas afectivos são também significativamente mais comuns em doentes com esquizofrenia do que na população em geral. Por conseguinte, foi sugerido que a depressão e a mania também deveriam ser definidas como dimensões sintomáticas.
Critérios ICD-10 para a esquizofrenia
No actual catálogo ICD-10, a esquizofrenia é definida na categoria F20 (Quadro 2) [4]. Como se pode ver na tabela, a certos sintomas positivos é atribuído um significado especial para o diagnóstico. Isto já foi criticado no passado e levou a uma consideração mais equilibrada de todas as dimensões dos sintomas da esquizofrenia no novo sistema de diagnóstico americano DSM-V, que também se reflectirá no futuro CID-11 [5].

Actualmente, é possível diferenciar subtipos da doença, tais como esquizofrenia paranóide, hebefrénica ou catatónica, dependendo dos sintomas dominantes, quando se faz um diagnóstico de acordo com o CID-10. Esta classificação de subtipo já não se encontra no DSM-V, devido à falta de estabilidade no decurso da doença e à relevância clínica pouco clara, o que também é de esperar no CID-11.
Diferenciação de outras doenças mentais
Ao fazer um diagnóstico, a esquizofrenia deve ser distinguida de outras doenças mentais com sintomas positivos. As perturbações afectivas são as primeiras a serem mencionadas aqui. Os sintomas psicóticos podem ocorrer tanto na depressão como na mania, mas apenas quando o distúrbio afectivo é grave e depois geralmente com os chamados sintomas de humor-congruentes, tais como a ilusão de culpa na depressão. Nos doentes que satisfazem os critérios tanto para a esquizofrenia como para a doença afectiva, existe também a possibilidade de diagnosticar a doença esquizoafectiva.
Uma categoria de diagnóstico muito importante é o grupo das perturbações psicóticas agudas. Muitos pacientes que chegam ao tratamento pela primeira vez com sintomas psicóticos não satisfazem os critérios para a esquizofrenia. Para além dos sintomas, o critério temporal de um mês é também decisivo. O curso posterior das perturbações psicóticas agudas é muito heterogéneo [6]. Os preditores importantes para um curso favorável são a acuidade do início e a completa remissão dos sintomas.
Diferenciação das perturbações psicóticas induzidas por substâncias
Classificar sintomas psicóticos em doentes com utilização de substâncias é um grande desafio [7]. Actualmente, mais de 50% dos pacientes com um primeiro episódio de psicose têm um distúrbio de substância, e aqui surge frequentemente a questão de saber se os sintomas psicóticos são induzidos pela substância. Uma perturbação induzida pela substância é excluída, por exemplo, se os sintomas começam antes de a substância ter sido utilizada ou se os sintomas persistem por mais de um mês após o fim da utilização da substância. Mas mesmo estes e outros critérios de diferenciação muitas vezes não permitem uma atribuição causal clara. Entre outras coisas, isto leva a que mais de 25% dos doentes com um distúrbio psicótico induzido por substâncias recebam outro diagnóstico – frequentemente o de esquizofrenia – após um ano.
Exclusão de doenças somáticas
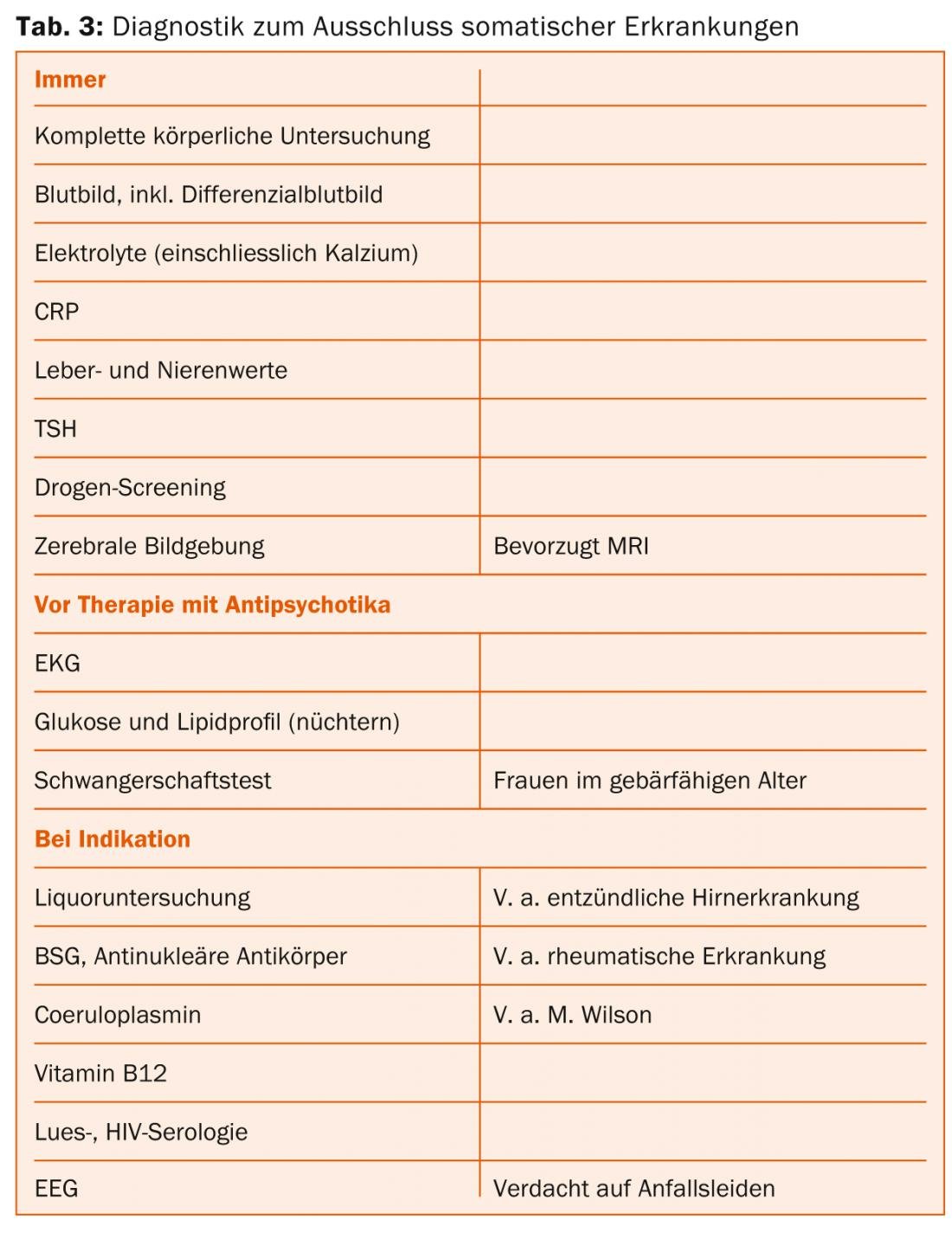
Os sintomas de esquizofrenia podem ser causados por uma grande variedade de doenças neurológicas e internas. As doenças somáticas clinicamente relevantes são encontradas em cerca de 8% dos doentes com uma manifestação inicial, sem que estes sejam sempre responsáveis pelos sintomas mentais [8]. Por conseguinte, tanto o diagnóstico exaustivo da exclusão como o tratamento adequado das comorbilidades somáticas são indispensáveis.
Os exames sugeridos no Quadro 3 baseiam-se nas directrizes da Sociedade Alemã de Psiquiatria, Psicoterapia e Neurologia [9]. Nos jovens adultos com uma manifestação inicial de uma doença psicótica, as causas orgânicas mais comuns vêm da área das doenças inflamatórias do sistema nervoso central.
Importância do diagnóstico precoce
A duração da psicose não tratada (DUP) refere-se ao tempo entre o primeiro aparecimento dos sintomas psicóticos e o primeiro tratamento específico [3]. Está agora provado sem margem para dúvidas que uma maior duração da psicose não tratada está associada a um curso pior. Os esforços para encurtar este intervalo exigem uma cooperação intensiva entre grupos profissionais muito diferentes, tais como médicos de clínica geral, especialistas, conselheiros sociais, professores e psicólogos escolares [10]. Os médicos de clínica geral (e médicos de outras especialidades) são frequentemente o primeiro ponto de contacto para doentes com psicoses esquizofrénicas e podem dar um contributo significativo para o diagnóstico precoce. Desempenham também um papel importante no curso posterior, especialmente porque as doenças somáticas, tais como as doenças cardiovasculares, são significativamente mais frequentes em doentes com esquizofrenia do que na população em geral.
Os especialistas e as clínicas psiquiátricas têm a tarefa de assegurar o diagnóstico e o tratamento o mais precocemente possível. Além disso, educar e informar a população sobre o quadro clínico é uma medida importante para a detecção precoce.
Em resumo, é de salientar que para o diagnóstico e especialmente o tratamento de pacientes com a primeira manifestação de esquizofrenia, o bom trabalho em rede dos diferentes parceiros do sistema de saúde no sentido de cuidados integrados é de importância central.
Resumo
Os pacientes que sofrem de esquizofrenia podem ter uma vasta gama de sintomas. Estes incluem sintomas positivos (delírios e alucinações), sintomas negativos (apatia e expressão reduzida), défices cognitivos, anomalias psicomotoras e sintomas afectivos. Nos actuais critérios de diagnóstico, são principalmente os sintomas positivos que são utilizados para fazer o diagnóstico. Os diagnósticos diferenciais incluem perturbações afectivas com sintomas psicóticos, perturbações psicóticas agudas e perturbações psicóticas induzidas por substâncias. Além disso, a exclusão de causas orgânicas é de grande importância. O diagnóstico e tratamento precoces podem contribuir para um curso favorável da doença.
PD Dr. med. Stefan Kaiser
Matthias Kirschner, MD
Literatura:
- van Os J, Kapur S: Esquizofrenia. Lancet 2009; 374: 635-645.
- Mueser KT, McGurk SR: Esquizofrenia. Lancet 2004; 363: 2063-72.
- Perkins DO, et al: Relação entre a duração da psicose não tratada e o resultado na esquizofrenia do primeiro episódio: uma revisão crítica e uma meta-análise. The American Journal of Psychiatry 2005; 162: 1785-804.
- Freyberger HJ, Dilling H: Pocket guide to the ICD-10 classification of mental disorders. Hans Huber 2012.
- Tandon R: Esquizofrenia e outras perturbações psicóticas no DSM-5. Esquizofrenia clínica e psicoses afins 2013; 7: 16-9.
- Mojtabai R, et al: Características clínicas, curso de 4 anos, e classificação DSM-IV de doentes com psicose aguda de remessa não afectiva. The American Journal of Psychiatry 2003; 160: 2108-15.
- Mathias S, et al: Psicose induzida pela substância: um enigma de diagnóstico. The Journal of Clinical Psychiatry 2008; 69: 358-67.
- Freudenreich O, et al: trabalho médico inicial de psicose do primeiro episódio: uma revisão conceptual. Intervenção Precoce na Psiquiatria 2009; 3: 10-8.
- Sociedade Alemã de Psiquiatria, Psicoterapia e Neurologia. Esquizofrenia de orientação de tratamento. Steinkopff 2006.
- Hegelstad WT, et al: Long-term follow-up of the TIPS early detection in psychosis study: effects on 10-year outcome. The American Journal of Psychiatry 2012; 169: 374-80.
InFo Neurologia & Psiquiatria 2014; 12(1): 4-7











