O tema da contracepção também é importante na prática geral. As directrizes existentes sobre contracepção hormonal fornecem orientações importantes. Ao implementá-las na prática, é importante determinar quaisquer contra-indicações e avaliar o risco de tromboembolismo. Ao escolher uma preparação, os efeitos secundários desejados podem certamente ser tidos em conta, por exemplo, efeitos sobre a acne, densidade óssea ou síndrome pré-menstrual.
Todos os profissionais (gerais) que cuidam de pacientes em idade reprodutiva são confrontados com a questão da contracepção: quer indirectamente, quando se trata de excluir ou ter em conta interacções, ou directamente, quando se trata de aconselhar mulheres ou casais sobre métodos contraceptivos e quando a contracepção deve ser iniciada e monitorizada. Por um lado, as novas directrizes disponíveis oferecem orientação, mas, por outro lado, exigem também que a educação convencional e a prática de dispensação seja parcialmente alterada e adaptada. Neste contexto, é certamente importante, no que diz respeito a uma utilização apropriada da indicação e a uma “decisão informada”, rever cuidadosamente a indicação, fornecer informação detalhada e abrangente e documentá-la bem. Ao mesmo tempo, contudo, esta abordagem não deve aumentar desnecessariamente o limiar de acessibilidade aos contraceptivos, porque isto poderia ter um impacto negativo na prevenção de gravidezes indesejadas.
Este artigo apresenta as directrizes existentes e explica a sua aplicação prática. Além disso, são discutidos alguns aspectos que são cruciais na escolha de uma preparação.
Para a contracepção, existem directrizes sob a forma de uma carta de peritos sobre a prática de prescrição de contraceptivos hormonais combinados (CHC) e um documento de posição sobre a contracepção de emergência.
Carta de especialista da SGGG sobre contracepção
A carta de peritos (n.º 35, versão actualizada de Junho de 2013) foi escrita sob a direcção da Comissão de Garantia da Qualidade da Sociedade Suíça de Ginecologia e Obstetrícia (SGGG) e discute a questão do risco de trombose [1]. Ao mesmo tempo, o SGGG também fornece um folheto para médicos, uma lista de verificação para prescrição e uma folha de informação para utilizadores em numerosas línguas [2]. No final de 2013, o Swissmedic também iniciou uma harmonização da informação especializada e do paciente sobre contraceptivos hormonais com o objectivo de permitir aos médicos e aos seus pacientes tomarem uma decisão informada sobre a escolha do método contraceptivo.
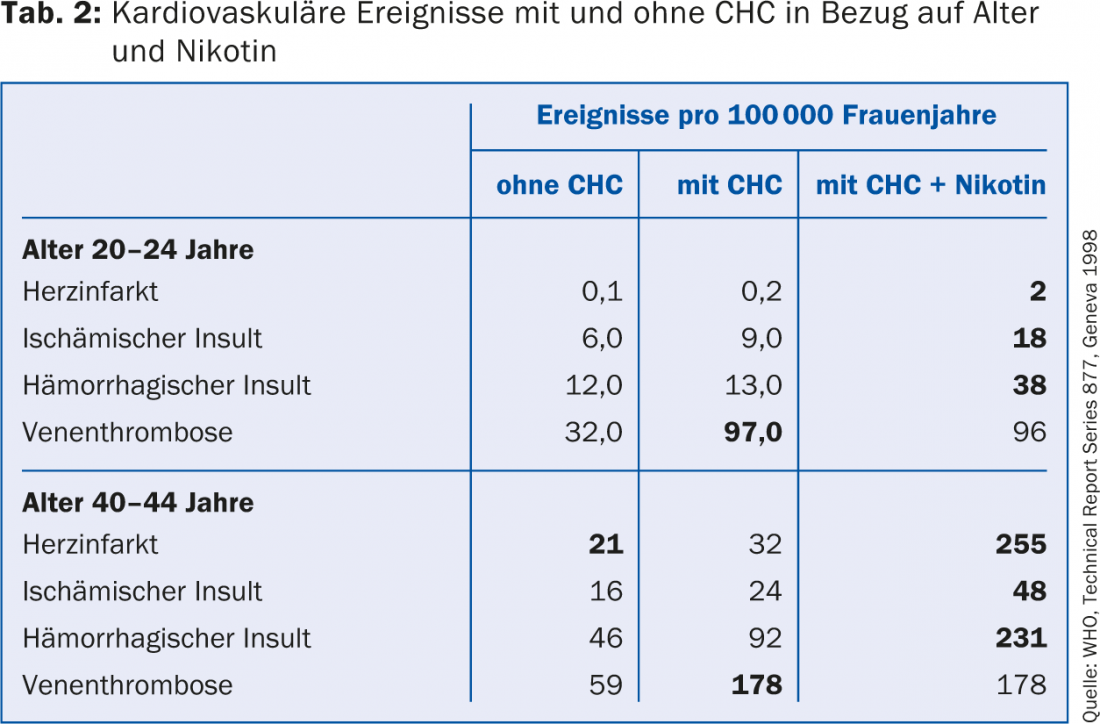
O risco de tromboembolismo sob CHC foi reduzido nos últimos 30 anos através do desenvolvimento de micro-pílulas contendo ≤35 μg ethinylestradiol (EE). No período seguinte, contudo, houve indicações de que o progestogénio combinado com o EE influencia a hemostasia e o risco resultante de trombose. Os contraceptivos contendo progesterona de terceira geração (gestodeno e desogestrel) e drospirenona, que foi introduzida mais tarde, parecem estar associados a um risco ligeiramente maior de trombose. Para os eventos arteriais muito mais raros mas frequentemente muito mais fatais como o enfarte do miocárdio ou o insulto cerebrovascular, por outro lado, não parece haver diferença entre os progestógenos das diferentes gerações. (Tab.1). Quadro 2 dá uma visão geral orientadora do risco de trombose, dependendo da idade da mulher e do uso de CHC sem e com nicotina.

Com base nos dados, que agora compreendem quase dois milhões de mulheres-anos, e incluindo cinco outros estudos publicados em 2011 (nível de evidência IIa-IV), as conclusões mais importantes são resumidas na carta de peritos da seguinte forma:
- A taxa de trombose é mais elevada no primeiro ano de utilização de um CHC.
- O risco de trombose sob CHC aumenta com a idade. É duas vezes mais elevado para mulheres com 30-34 anos do que para mulheres com menos de 20 (idade 30-34: 6 -10 tromboses por 10.000 mulheres-anos). Para as mulheres com mais de 40 anos, o risco é quatro vezes maior!
- CHC com desogestrel, gestodeno, acetato de ciproterona e drospirenona estão associados a um risco relativo de tromboembolismo venoso duas vezes maior em comparação com CHC com levonorgestrel (LNG).
- O risco aumentado de trombose também se aplica à aplicação transdérmica e vaginal de hormonas.
- O excesso de peso (IMC >30 kg/m2) duplica o risco de tromboembolismo.
- Vários factores de risco têm um efeito cumulativo sobre o risco de trombose venosa profunda (VTE).
A carta de peritos salienta especificamente que os preparados combinados com acetato de ciproterona têm um risco significativamente mais elevado de trombose do que aqueles com levonorgestrel e, portanto, só são aprovados para o tratamento de mulheres com sintomas de androgenização com uma necessidade simultânea de contracepção [3].
Documento de posição sobre contracepção de emergência
O documento de posição sobre contracepção de emergência (NF contraception) foi redigido pelo Grupo Interdisciplinar de Peritos em Contracepção de Emergência (IENK) e pela Comissão de Contracepção da Sociedade Suíça de Medicina Reprodutiva (SGRM) e reflecte as recomendações actuais sobre a utilização de preparações disponíveis para a intercepção pós-coito [4]. As principais conclusões podem ser resumidas como se segue:
- Actualmente estão disponíveis três métodos eficientes: NorLevo® (LNG 1,5 mg), ellaOne® (UPA 30 mg) e o DIU de cobre.
- A eficiência da espiral de cobre é a maior, a do GNL parece ser um pouco inferior a à da UPA.
- NorLevo® está limitado à utilização dentro de 72 horas após relações sexuais desprotegidas; ellaOne® e o DIU de cobre podem ser utilizados até depois de 120 horas.
- As vantagens de NorLevo® são que esta “pílula do dia seguinte” está disponível sem receita médica e também para menores de 16 anos, que não há contra-indicações segundo a OMS e que pode ser usada várias vezes no mesmo ciclo e também durante a lactação.
- Há provas de que a eficácia da contracepção NF com GNL e UPA é reduzida em mulheres obesas, embora este efeito pareça ser mais forte com GNL do que com UPA.
Significado e implementação das directrizes na prática quotidiana
A carta de peritos e, acima de tudo, os resultados do estudo em que se baseia deixam claro como é importante fazer um historial médico cuidadoso de cada (futuro) utilizador de CHC e avaliar clinicamente o risco individual de eventos cardiovasculares. O Quadro 3 lista os esclarecimentos mais importantes que devem ser feitos antes de prescrever. Ao mesmo tempo, não há razão para parar as doses baixas de CHC numa mulher que é saudável, não fuma e também não tem outros factores de risco, apenas devido à sua idade (>35 anos), como era frequentemente feito no passado. Nesses casos, um CHC também pode ser utilizado até aos 50 anos de idade.

O folheto para médicos fornece orientações práticas, passo a passo, sobre como proceder ao prescrever um CHC pela primeira vez e inclui uma lista de contra-indicações absolutas para a sua utilização. Outro instrumento útil para esclarecer quaisquer contra-indicações relativas ou absolutas são os Critérios de Elegibilidade Médica (MEC) da OMS [5]. Estão disponíveis online e contêm uma classificação baseada em provas em quatro categorias (1 = sempre aplicável; 2 = os benefícios superam os riscos; 3 = os riscos superam os benefícios; 4 = não aplicável) para todos os contraceptivos hormonais, bem como para os DIUs de cobre e de GNL, não só no que respeita ao risco de trombose, mas também no que respeita a uma variedade de outras condições médicas (Fig. 1) [6].
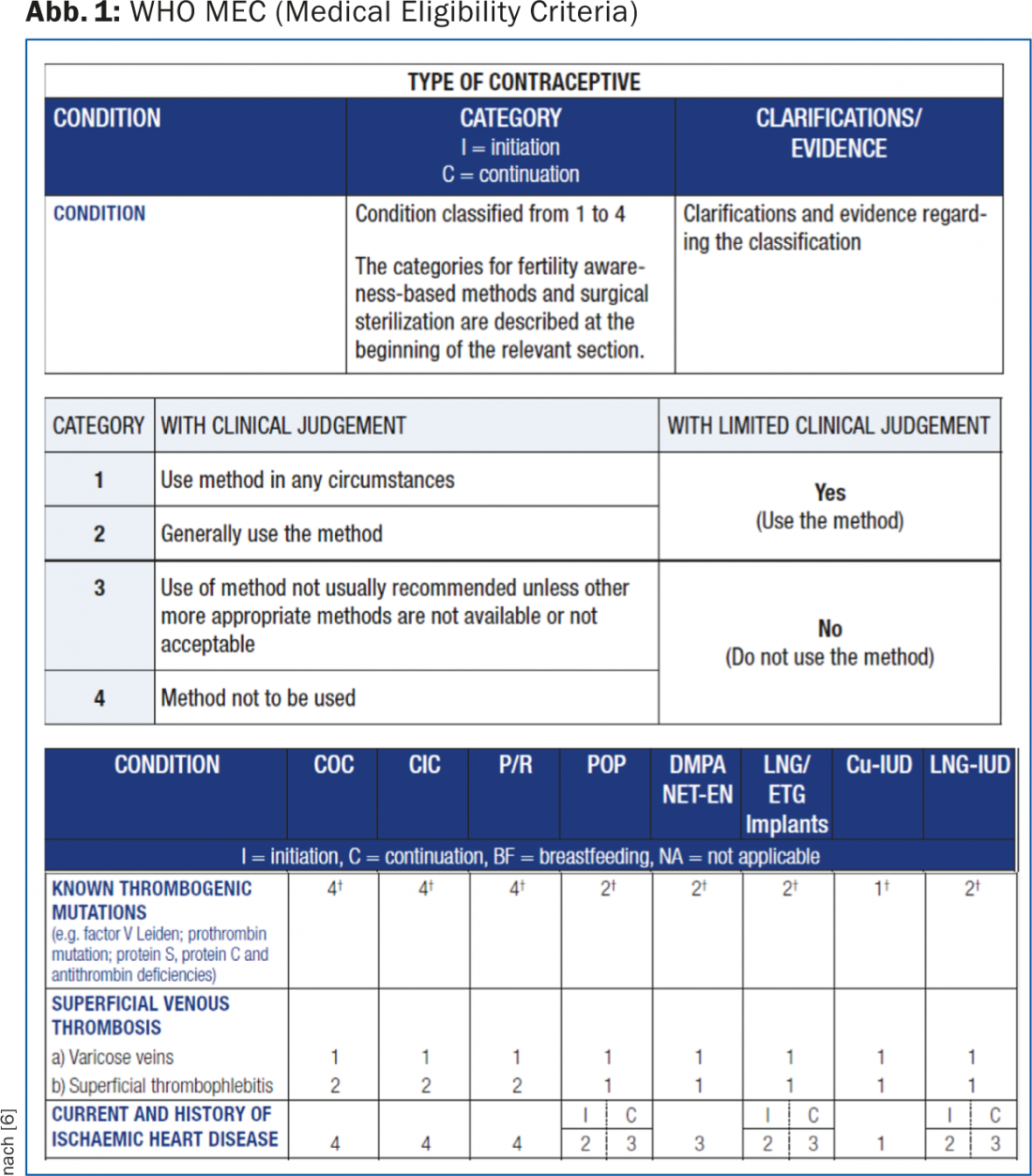
A lista de verificação SGGG é utilizada para verificar se existem contra-indicações e para documentação no ficheiro do paciente. O paciente, por sua vez, pode receber a ficha do utilizador também fornecida pelo SGGG. Esta contém, entre outras coisas, uma lista dos sintomas para os quais deve ser feito contacto médico ou a utilização do CHC deve ser imediatamente suspensa. Por um lado, esta lista assegura que cada utilizador tem a informação necessária, mas ao mesmo tempo, a listagem de possíveis sintomas e sinais de alarme também pode perturbar o utilizador. Consequentemente, é importante pesar correctamente os riscos durante o aconselhamento – também para evitar uma interrupção apressada de um CHC e o risco resultante de uma gravidez indesejada.
Relevante para a prática para além das directrizes oficiais
O risco de um evento cardiovascular é pequeno em termos absolutos, especialmente em mulheres jovens, de modo que o risco aumenta através da utilização de um progestagénio de terceira geração também não é significativo. Por este motivo, e especialmente no que respeita à adesão, a escolha da preparação deve também ter em conta os efeitos concomitantes que são bem-vindos ou, inversamente, indesejáveis.
CHC para a acne: Todo o CHC pode ter um efeito fundamentalmente positivo na acne, na medida em que o EE aumenta o nível de globulina aglutinante da hormona sexual e conduz assim a uma redução da testosterona livre activa. Ao mesmo tempo, a primeira e segunda geração de progesterona têm um efeito androgénico parcial (Tab. 1), pelo que a sua utilização é problemática nos casos de acne que requerem tratamento. Nestes casos, um derivado antiandrogénico de progesterona (acetato de ciproterona, acetato de clormadinona) ou drospirenona deve de preferência ser escolhido como componente do progestogénio.
CHC na síndrome pré-menstrual (TPM): A tolerabilidade da CHC em mulheres com TPM varia, mas é muitas vezes bastante pobre. Relativamente ao efeito do CHC – especialmente com a drospirenona como componente progestogénico – na TPM, uma Cochrane Review concluiu que o CHC com drospirenona parece reduzir os sintomas da síndrome disfórica pré-menstrual (PMDD) [7]. Ao mesmo tempo, é feita referência ao por vezes impressionante efeito placebo. Não existem dados sobre a eficácia para além de um período de utilização de três meses, e não foi demonstrado que a drospirenona funcione melhor do que outros progestagénios.
Efeitos do CHC na densidade óssea: Para possíveis efeitos na densidade óssea, a dose de EE é relevante. CHC com 20-30 μg EE inibe a remodelação óssea em todos os grupos etários estudados, embora não tenha sido demonstrado que isto tenha um efeito negativo nas mulheres com mais de 30 anos de idade. Nos adolescentes, por outro lado, a formação de massa óssea de pico pode ser prejudicada com CHC com ≤ 20 μg EE, de modo que as preparações com 30 μg EE devem de preferência ser utilizadas em adolescentes.
Interacções da CHC com outros medicamentos: As interacções com outros medicamentos podem afectar o efeito contraceptivo do CHC e devem, portanto, ser tidas em conta. A interacção ocorre geralmente através da indução enzimática. Isto é bem conhecido pelos medicamentos antiepilépticos e o CHC não deve ser usado em combinação com a terapia antiepiléptica [5]. As preparações de mosto de São João também levam a uma indução enzimática relevante, nomeadamente de citocromo P 450 3A4, de modo que a utilização adicional de um método de barreira deve ser recomendada para a contracepção com CHC [8]. A ingestão da maioria dos antibióticos é comparativamente insignificante. Os MECs da OMS são também um trabalho de referência útil no que diz respeito às interacções.
CONCLUSÃO PARA A PRÁTICA
- Para a prescrição de CHC pela primeira vez e para assegurar uma tomada de decisão informada, recomenda-se a exclusão cuidadosa de contra-indicações, informação abrangente e boa documentação.
- Para mulheres saudáveis, jovens com acne que necessitam de tratamento, CHC com drospirenona, acetato de clormadinona ou acetato de ciproterona são melhores.
- A fim de não afectar o pico da massa óssea, os adolescentes não devem ser receitados CHC com <20 μg EE.
- As preparações de mosto de São João podem levar a uma indução enzimática relevante, pelo que se deve recomendar um método de barreira adicional para a contracepção com CHC.
- Para a contracepção de emergência, ellaOne® é mais eficiente e eficaz até 120 horas após relações sexuais desprotegidas, mas NorLevo® ainda oferece uma alternativa de baixo limiar, de venda livre.
Literatura:
- Comissão de Garantia de Qualidade da Sociedade Suíça de Ginecologia e Obstetrícia SGGG. Carta de peritos n.º 35: Risco de tromboembolismo sob contracepção hormonal. 2013.
- Sociedade Suíça de Ginecologia e Obstetrícia SGGG. http://sggg.ch/de/members_news/1005.
- Vasilakis-Scaramozza C, Jick H: Risco de tromboembolismo venoso com ciproterona ou contraceptivos de levonorgestrel. Lancet 2001; 358(9291): 1427-1429.
- Posição escrita sobre contracepção de emergência na Suíça. 2014; 2014/03/PositionspapierNK_März14_en_def.pdf.
- Department of Reproductive Health, W.H.O., Medical eligibility criteria for contraceptive use Fourth edition. Quarta edição ed. 2010.
- www.who.int/reproductivehealth/publications/family_planning/9789241563888/en.
- Lopez LM, Kaptein AA, Helmerhorst FM: Contraceptivos orais contendo drospirenona para a síndrome pré-menstrual. A base de dados Cochrane de revisões sistemáticas 2009; 2: CD006586.
- Hall SD, et al: A interacção entre a erva de São João e um contraceptivo oral. Farmacologia e terapêutica clínica 2003; 74(6): 525-535.
PRÁTICA DO GP 2014; 9(11): 20-23