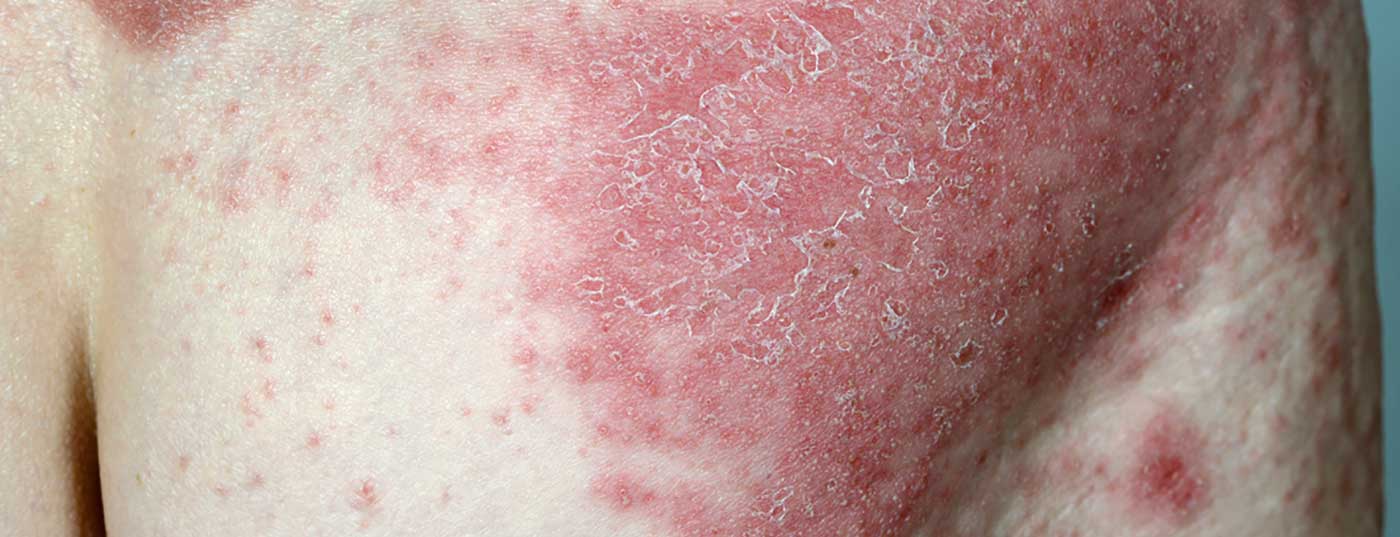
Para além de certos factores de risco e de desencadeamento, a psoríase está associada a várias comorbilidades, tais como síndrome metabólica, doença cardiovascular e depressão. Isto é especialmente verdade para doentes com psoríase moderada e grave. A perda de qualidade de vida e a redução da esperança de vida são consequências possíveis. Por conseguinte, estes factores devem ser incluídos na gestão de doenças.
O termo psoríase é derivado da palavra grega “psora”, que significa comichão ou sarna [1]. Durante muito tempo, não foi feita qualquer distinção entre psoríase e sarna causada por ácaros. A confusão com a lepra também foi dita como sendo comum. Ferdinand von Hebra (1816-1880) foi um dos primeiros a distinguir a psoríase vulgaris da lepra. Até meados do século XX, a etiologia e a patogénese da psoríase eram desconhecidas, pelo que não foram desenvolvidas abordagens terapêuticas específicas durante muito tempo. Assim, até aos tempos modernos, o tratamento da psoríase consistia principalmente em tratamentos tópicos, tais como o alcatrão ou o arsénico. Só no século XX é que foram utilizadas terapias baseadas em provas, tais como fototerapia, medicamentos antipsoriásicos orais e pomadas específicas de cortisona. No entanto, o verdadeiro avanço só ocorreu no final do século XX com a introdução da biologia [2].
Avanços revolucionários na investigação da psoríase
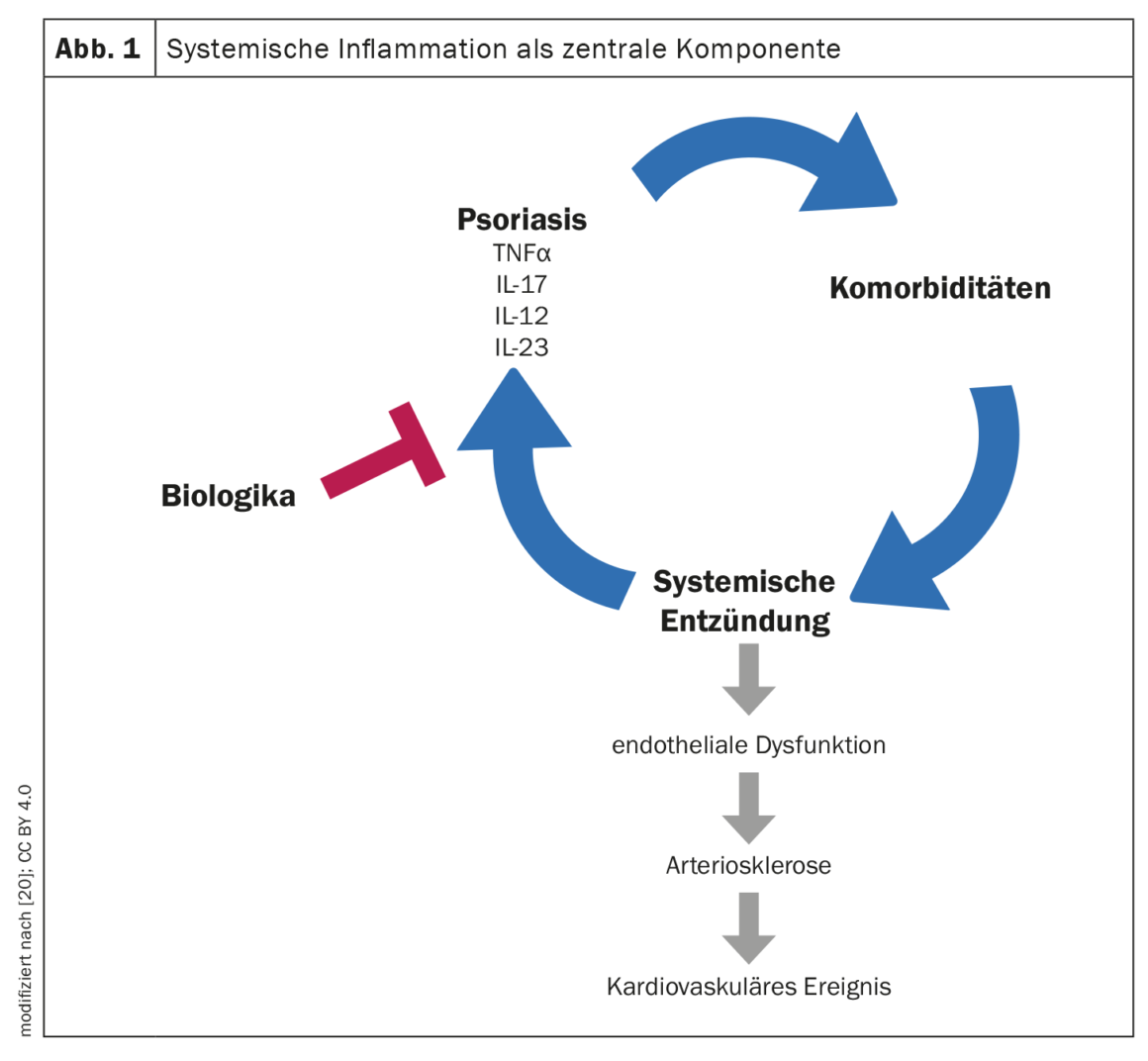
Nos últimos anos e décadas, a investigação no domínio da psoríase tem sido capaz de fazer progressos consideráveis. Com a descoberta da importância das citocinas pró-inflamatórias, a comunidade científica passou a acreditar que a psoríase não é uma doença apenas da pele. Em termos de opções de tratamento sistémico, muito aconteceu desde os primeiros dias da TNF–α inibidores dos anticorpos altamente eficazes anti-interleucina (IL)-17 e anti-IL-23. Os dois últimos grupos de agentes são agora considerados o Santo Graal das opções de tratamento da psoríase moderada a grave. “Podemos influenciar positivamente todos os domínios importantes da doença psoriásica com estes medicamentos”, resume o Prof. Dr. med. Ulrich Mrowietz do Centro de Psoríase de Kiel do Hospital Universitário Schleswig-Holstein, o grande alcance dos efeitos terapêuticos destas terapêuticas do sistema [3]. Como é agora conhecido, a patogénese da psoríase é dominada por células pró-inflamatórias Th17 e, além de TNF, IL-17 e IL-23 são citoquinas centrais da cascata inflamatória psoriásica [4].

Mecanismos alargados de inflamação crónica
Para além da artrite psoriásica, podem ocorrer numerosas comorbilidades, tais como síndrome metabólica, doença cardiovascular e depressão [5]. Estudos mostram que os doentes com psoríase têm uma incidência superior à média da síndrome metabólica e dos seus componentes (obesidade abdominal, dislipidemia e hipertensão arterial) (Síntese 1) [6,7]. Embora nem todos os doentes com psoríase sejam obesos, a prevalência de obesidade é maior nos doentes com psoríase do que na população em geral [8]. Pensa-se que estas associações podem ser explicadas, entre outras coisas, por processos inflamatórios crónicos no corpo [7]. Há descobertas que mostram que a inflamação sistémica (níveis elevados de CRP) está correlacionada com colesterol HDL baixo e uma elevada relação colesterol total/HDL [9]. Em qualquer caso, os processos inflamatórios crónicos que se podem alimentar uns aos outros parecem desempenhar um papel central [10]. O Prof. Mrowietz salientou que a psoríase está associada à inflamação vascular, o que promove a arteriosclerose, que pode, em última análise, levar a um ataque cardíaco ou AVC e reduzir a esperança de vida (caixa) [3]. Como medida preventiva, para além de um estilo de vida saudável, a tensão arterial e os níveis de lípidos no sangue devem ser verificados regularmente por um médico e, se necessário, tratados.

O stress como um factor de desencadeamento significativo
Além disso, devem ser evitados factores de risco, tais como a obesidade e o tabagismo. “Estes são ambos factores que agravam significativamente a psoríase”, explicou o Prof. Mrowietz [3]. Um dos factores desencadeantes da psoríase é o stress, em que os factores de stress podem ser encontrados na escola/profissional, bem como no ambiente privado dos doentes. O stress e as alterações do sistema nervoso central podem contribuir para uma exacerbação dos sintomas da psoríase através de uma interacção bidireccional entre o sistema nervoso e as células imunitárias da pele [11]. As provas científicas mostram que os eventos stressantes da vida desempenham um papel no desencadeamento ou exacerbação da psoríase [12,13]. “O stress não é apenas um gatilho para aumentar as placas na pele”, sublinha o orador [3]. O stress aumenta a inflamação vascular e afecta o sistema nervoso central. Como resultado, células inflamatórias são mobilizadas a partir da medula óssea, as quais migram para a corrente sanguínea e eventualmente promovem alterações arterioscleróticas, por exemplo, nas artérias coronárias.

Psoríase e depressão – um círculo vicioso
“Sabemos por estudos realizados no Norte da Europa que uma em cada cinco pessoas com psoríase sofre de depressão”, explicou o Prof. Mrowietz [3]. No passado, presumiu-se que as perturbações depressivas podiam ser explicadas principalmente por experiências estigmatizantes dos portadores de psoríase. Mas este é apenas um dos factores decisivos, diz o perito e acrescenta: “A depressão é uma doença inflamatória”. Existem agora bons estudos que mostram que um padrão particular de inflamação tem lugar no sistema nervoso central. Este padrão favorece o desenvolvimento da depressão. Em contrapartida, isto significa o seguinte: Se conhecer este padrão, pode iniciar um tratamento mais direccionado, que idealmente também tem uma influência positiva sobre os sintomas depressivos. “Com medicamentos modernos, isto é possível”, diz o Prof. Mrowietz [3]. Este é o resultado de numerosos estudos científicos. Porque é importante para os dermatologistas conhecer estas ligações: “Se está deprimido, está mais susceptível ao stress e o stress aumenta a psoríase. Quando se está em stress, as substâncias mensageiras são cada vez mais libertadas. Então o sistema imunitário é activado”, resumiu o Prof. Mrowietz [3]. Em resumo, trata-se de um círculo vicioso, em que a estigmatização também contribui para o facto de as pessoas afectadas ficarem estressadas e o cenário inflamatório se intensificar.
Congresso: Dia Mundial da Psoríase
Literatura:
- Meffert H, Rowe E: Psoríase Akt Dermatol 2004; 30: 504-509.
- “A look at psoriasis through the ages”, Advance Spring 2011, National Psoriasis Foundation, www.psoriasis.org, (última vez que se acedeu a 19.01.2023).
- “The latest on psoriasis disease”, Prof. Dr. med.
Ulrich Mrowietz, Dia Mundial da Psoríase 2022, Deutscher Psoriasis Bund e Hautnetz Leipzig/Westsachsen, 29.10.2022. - Volc S, Ghoreschi K: Base fisiopatológica das terapias sistémicas na psoríase. JDDG 2016; 14(6): 557-573.
- “Aktuelles zur Psoriasis-Krankheit”, Prof. Dr. med. Michael Sticherling, Dia Mundial da Psoríase 2022, Deutscher Psoriasis Bund und Hautnetz Leipzig/Westsachsen, 29.10.2022.
- “S3 Guideline Obesity – Prevention and Therapy”, Número de Registo 050-001, Versão 4. 2 (Abril 2014).
- Buhles N, Lantzsch H: Psoríase e síndrome metabólica, www.psoriasisbund.de/fileadmin/images/Ehrenamt/Wissenschaftlicher_Beirat/Seite_des_WB/Heft_1-2018_-_Psoriasis_und_metabolisches_
Syndrom_-_Dr._Nobert_Buhles_and_Dr._Hanka_
Lantzsch .pdf, (última versão 19.01.2023) - Toussirot E, Gallais-Sérézal I, Aubin F: As condições cardiometabólicas da doença psoriásica. Immunol frontal 2022; 13: 970371.
- Eder L, et al: O aumento da carga inflamatória ao longo do tempo está associado à extensão das placas ateroscleróticas em pacientes com artrite psoriásica. Ann Rheum Dis 2015; 74(10): 1830-1835.
- “Psoríase: uma doença de todo o corpo”,
www.weltpsoriasistag.de/wp-content/uploads/2020/
10/Press-release-Public_press_World-Psoriasis-Day-2020_lang.pdf, (último acesso 19.01.2023) - Hölsken S, et al: Common Fundamentals of Psoriasis and Depression. Acta Derm Venereol 2021; 101(11): adv00609.
- Patel N, et al: Psoríase, depressão, e sobreposição inflamatória: uma revisão. Am J Clin Dermatol 2017; 18: 613-620.
- Mattei PL, Corey KC, Kimball AB: Diminuição acumulada do curso de vida: evidência de psoríase. Curr Probl Dermatol 2013; 44: 82-90.
- Love TJ, et al: Prevalence of the metabolic syndrome in psoriasis: results from the National Health and Nutrition Examination Survey, 2003-2006. Arch Dermatol 2011; 147(4): 419-424.
- Singh S, Young P, Armstrong AW: Uma actualização sobre psoríase e síndrome metabólica: Uma meta-análise de estudos observacionais. PLoS ONE 2017; 12(7): e0181039.
- Langan SM, et al: Prevalência da síndrome metabólica em doentes com psoríase: um estudo de base populacional no Reino Unido. Journal of Investigative Dermatology 2012; 132(3 Pt 1): 556-562.
- Sondermann W, et al: Psoríase, factores de risco cardiovascular e distúrbios metabólicos: resultados de um estudo baseado na população com base no sexo. J Eur Acad Dermatol Venereol 2020; 34(4): 779-786.
- Davidovici BB, et al: Psoríase e doenças inflamatórias sistémicas: potenciais ligações mecanicistas entre doenças de pele e condições co-mórbidas. J Invest Dermatol 2010; 130: 1785-1796.
- Liu L, et al: A psoríase aumentou o risco de resultados cardiovasculares adversos: Uma nova revisão sistemática e meta-análise do estudo de coorte. Front Cardiovasc Med 2022; 9: 829709.
DERMATOLOGIE PRAXIS 2023; 33(1): 22-23 (publicado 16.2.23, antes da impressão).