A fim de fazer justiça aos doentes com dores de ruptura, a definição e a delimitação devem ser claras. A classificação da dor inovadora reflecte-se num conceito terapêutico claro. Os opiáceos de início rápido são um benefício real no tratamento da dor de início, mas apenas se forem utilizados correctamente no paciente certo – caso contrário existe o risco de sobre ou sub-terapia.
“Dor de ruptura: uma exacerbação transitória da dor que ocorre espontaneamente ou em relação a um desencadeamento específico previsível ou imprevisível, apesar de uma dor de fundo relativamente estável e adequadamente controlada”.
Andrew N. Davies
A dor é de enorme importância na gestão da dor, tanto para o paciente e os seus familiares como para o pessoal de saúde atencioso. Para o doente, a dor de ruptura é imprevisível, especialmente se o gatilho for desconhecido. Os ataques de dor fazem-nos ter medo – medo da dor – e desamparados. Isto, por sua vez, pode desgastar o paciente. Uma dor de ruptura pode também impedir o paciente de se deslocar, comer ou ir à casa de banho. Tudo isto leva frequentemente ao afastamento social e reduz a qualidade de vida. Para além disso, a dor de ruptura acarreta o risco de autoterapia com a ingestão incontrolada de medicamentos.
Para os parentes, uma dor de ruptura desencadeia frequentemente sentimentos de impotência e raiva: “Ninguém pode ajudar”! – “Porque é que ninguém ajuda?”. Isto leva, ocasionalmente, a uma mudança de médico ou mesmo a mudanças frequentes de médico.
É muitas vezes difícil para o médico compreender a dor de ruptura, porque raramente testemunha os episódios de dor. Isto pode levar à incerteza na avaliação da dor, ao ponto de perguntar: “Será realmente assim tão mau?”. Uma vez que o médico tenha reconhecido a extensão da dor, segue-se a dificuldade de classificar e assim tratar a dor de ruptura, que muitas vezes é pouco conhecida.
Características da dor de ruptura
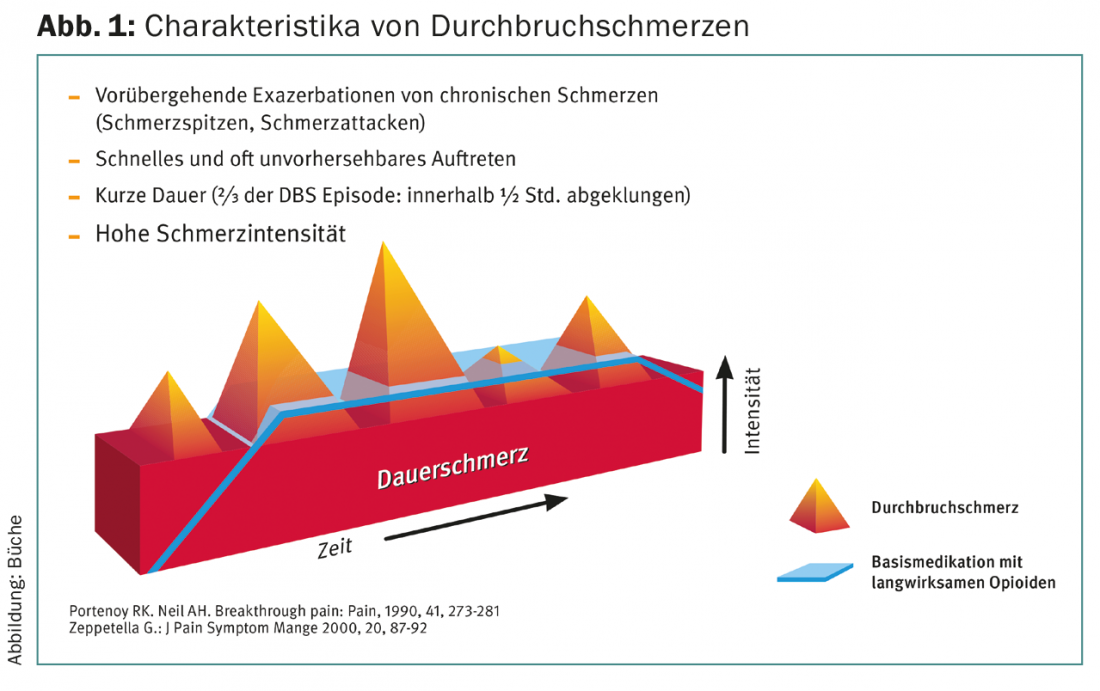
Os sinónimos para o termo “dor de ruptura” são dor incisional ou no uso anglo-saxónico “dor de ruptura”, “dor incidental”, “dor intermitente” ou “dor episódica”. Característica da dor de ruptura é a sua limitação temporal, o seu início súbito e a sua severidade. Tipicamente, a dor de ruptura dura de alguns minutos a raramente mais do que 60 minutos. Um terço da dor de descoberta é aliviada em menos de 15 minutos, e outro terço (dois terços de toda a dor de descoberta no total) em 30 minutos.
Para se poder falar de dor de ruptura, a dor básica deve ser bem controlada (Fig. 1) . Quase metade dos pacientes têm três ou mais ataques de dor por dia. Uma das dores mais difíceis de tratar é uma das dores mais difíceis.
Outras formas de dor
Outras condições de dor devem ser distinguidas da dor de ruptura, em particular a dor de fim de dose, uma segunda dor adicional e a exacerbação da dor conhecida. A dor de fim de dose ocorre quando o intervalo de dose do medicamento para a dor é escolhido demasiado longo ou quando o intervalo de dose habitual se revela demasiado longo para um doente. Por exemplo, há pacientes para quem o MST Continus ou Oxycontin não trabalham durante as doze horas habituais, mas por um tempo mais curto. Do mesmo modo, há pacientes para os quais o fentanil transdérmico não trabalha durante as 72 horas esperadas. Nessas situações, é importante não aumentar a dose ou tratar com um opióide de acção curta, mas encurtar o intervalo de dosagem.
Além da dor nociceptiva devido ao crescimento e infiltração de órgãos, também pode haver infiltração nervosa pelo tumor. As duas dores diferentes podem precisar de ser tratadas de forma diferente.
Além disso, a progressão de uma condição tumoral com um aumento da dor não deve ser confundida com dor de ruptura.
Classificação da dor de ruptura e procedimento correspondente
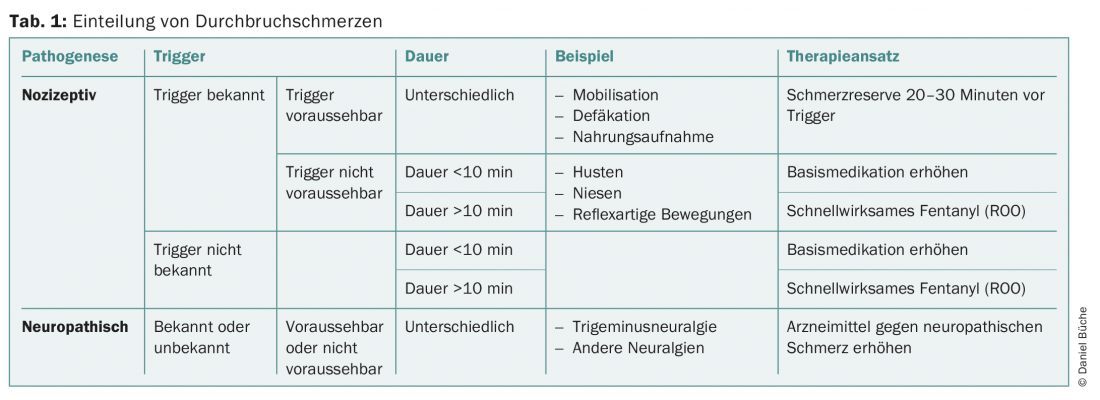
A dor de ruptura pode ter causas diferentes. Estes variam desde osteoartrose a fracturas, inflamação a dor neuropática. A fim de poder tratar adequadamente a dor de ruptura, revelou-se útil uma classificação de acordo com a patogénese, o gatilho e a duração da dor de ruptura (tab. 1).
Se a dor de ruptura for uma dor neuropática no sentido de neuralgia do trigémeo ou outra neuralgia, devem ser utilizados medicamentos para a dor neuropática. Estes são tipicamente antiepilépticos (pré-gabalina, gabapentina, carbamazepina, etc.), antidepressivos (antidepressivos tricíclicos, duloxetina, venlafaxina, etc.) ou opiáceos.
Se a dor de ruptura for uma dor nociceptiva e o gatilho for conhecido e previsível, a dor de ruptura pode ser evitada ou pelo menos aliviada tomando um opióide de acção curta (gotas de tramadol, Palexia, gotas de morfina, Oxynorm, Palladon, etc.) cerca de 30 minutos antes da mobilização, defecação ou ingestão de alimentos. Se o gatilho for conhecido mas não previsível, deve perguntar-se quanto tempo é provável que a dor dure. Se se puder assumir que o ataque de dor terminará após alguns minutos, qualquer medicamento – incluindo a medicação – não será necessário. O principal efeito do medicamento administrado por via parenteral só se desenvolverá quando a dor já tiver diminuído. Se a dor de ruptura durar mais de 10-15 minutos, pode ser utilizado um fentanil de acção rápida. Se for uma dor nociceptiva sem um gatilho conhecido, a medicação de base deve ser aumentada se a dor de ruptura for de curta duração (<10 minutos); se for de maior duração, pode ser experimentado um fentanil de acção rápida. Se for bem sucedido, pode ser continuado; se não for suficientemente bem sucedido, a dose básica deve ser aumentada.
Opiáceos de início rápido
O analgésico ideal para a dor de ruptura tem as seguintes características: elevada potência analgésica, rápido início de acção, curta duração de acção, aplicação não invasiva se possível, fácil de usar e bem titulável, sem reacções adversas aos medicamentos, sem metabolitos e um baixo potencial para interacções medicamentosas. O período de início rápido vem mais próximo deste ideal. Agem muito rapidamente e atingem uma alta concentração de plasma muito rapidamente.
Os opiáceos de fixação rápida (ROO) são diferentes formas galénicas de fentanil. Isto pode ser administrado por via oral transmucosa (Actiq®), bucal (Effentora®), sublingual (Effentora®) e nasal, mas a administração nasal não está disponível na Suíça (Tab. 2) .
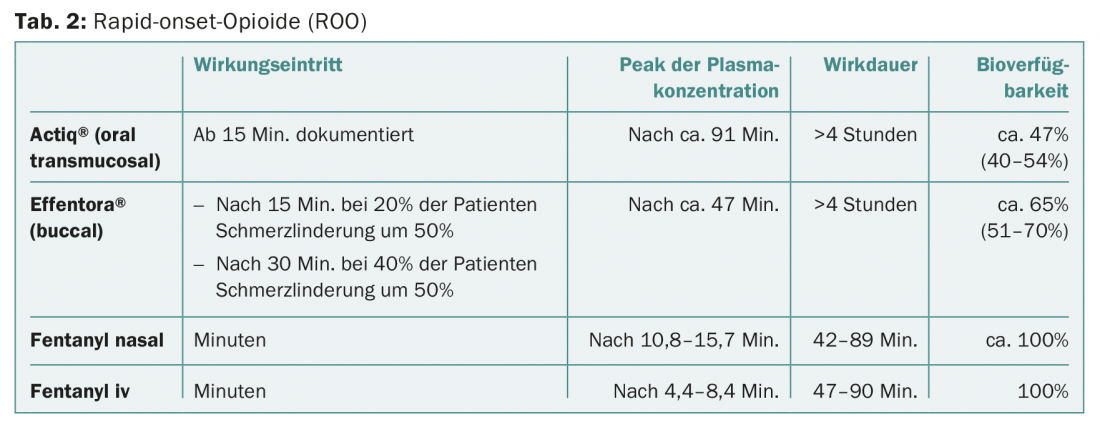
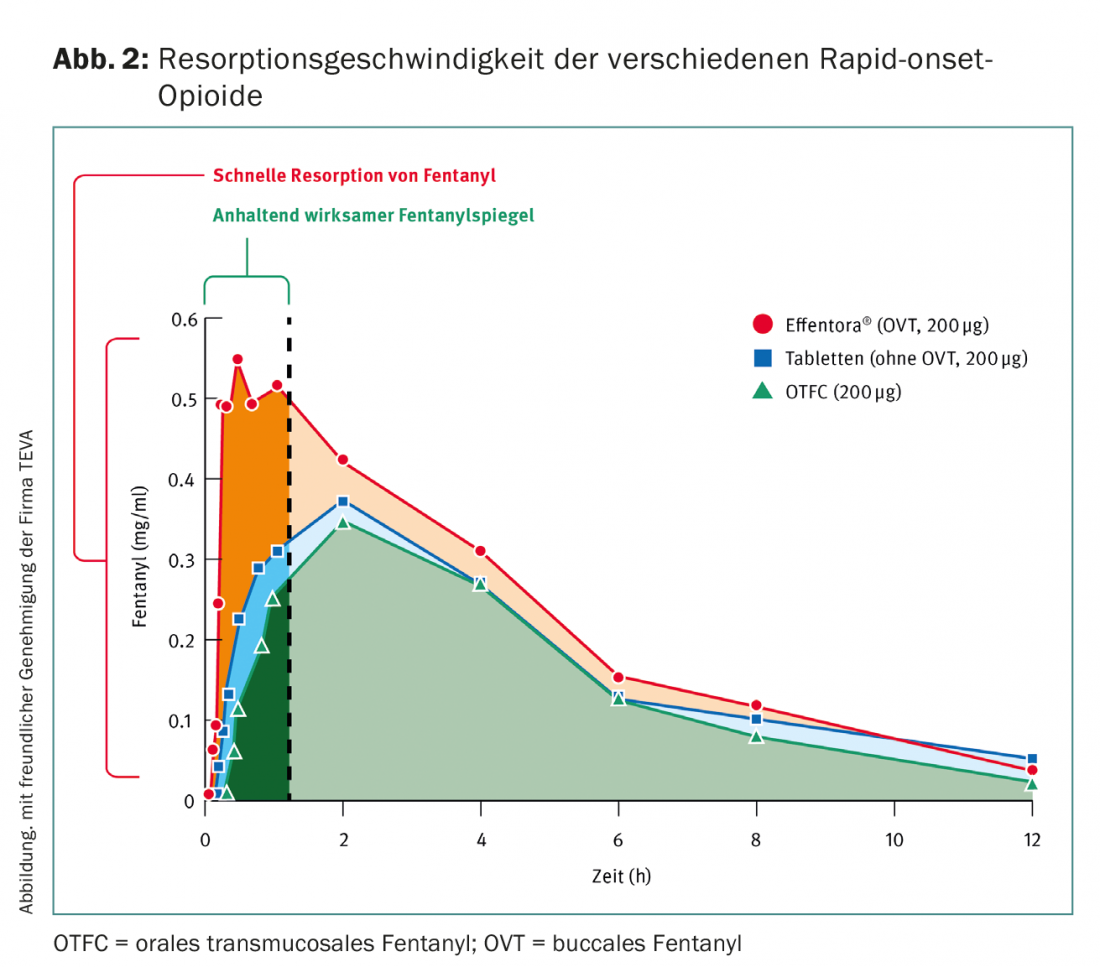
O fentanil bucal/sublíngue é preferível ao fentanil transmucoso oral porque tem um início de acção mais rápido e atinge concentrações plasmáticas mais elevadas mais rapidamente (Fig. 2).
Para a dosagem correcta, a informação do Swissmedic deve ser seguida. É importante notar que a dose mais baixa de ROO só deve ser utilizada a partir de uma dose de opiáceo de base de 60 mg de morfina po, 25 µg/h de fentanil transdérmico ou uma dose equivalente de outro opiáceo.
Leitura adicional:
- Davies AN, et al: The management of cancer-related break-through pain: recommendations of a task group of the Science Committee of the Association for Palliative Medicine of GB and Ireland. Eur J Pain 2009: 13(4): 331-338.
- Deandrea S: Prevalência de subtratamento na dor cancerígena. Uma revisão da literatura publicada. Ann Oncol 2008; 19: 1985-1991.
- Gomez-Batiste X, et al: Breakthrough cancer pain prevalence and characteristics in patients in Catalonia, Spain. J Pain Symtom Manage 2002; 24(1): 45-52.
InFo ONcOLOGIA & HaEMATOLOGIA 2016; 4(3): 14-18