De acordo com as directrizes, o omalizumab pode ser utilizado se uma terapia com anti-histamínicos H1 doseados não conduzir a um alívio suficiente dos sintomas. Este anticorpo anti-IgE demonstrou ser eficaz contra a urticária. Os resultados do teste do soro autólogo e do ensaio de libertação de histamina basofílica provaram ser relevantes para as diferenças individuais na resposta terapêutica.
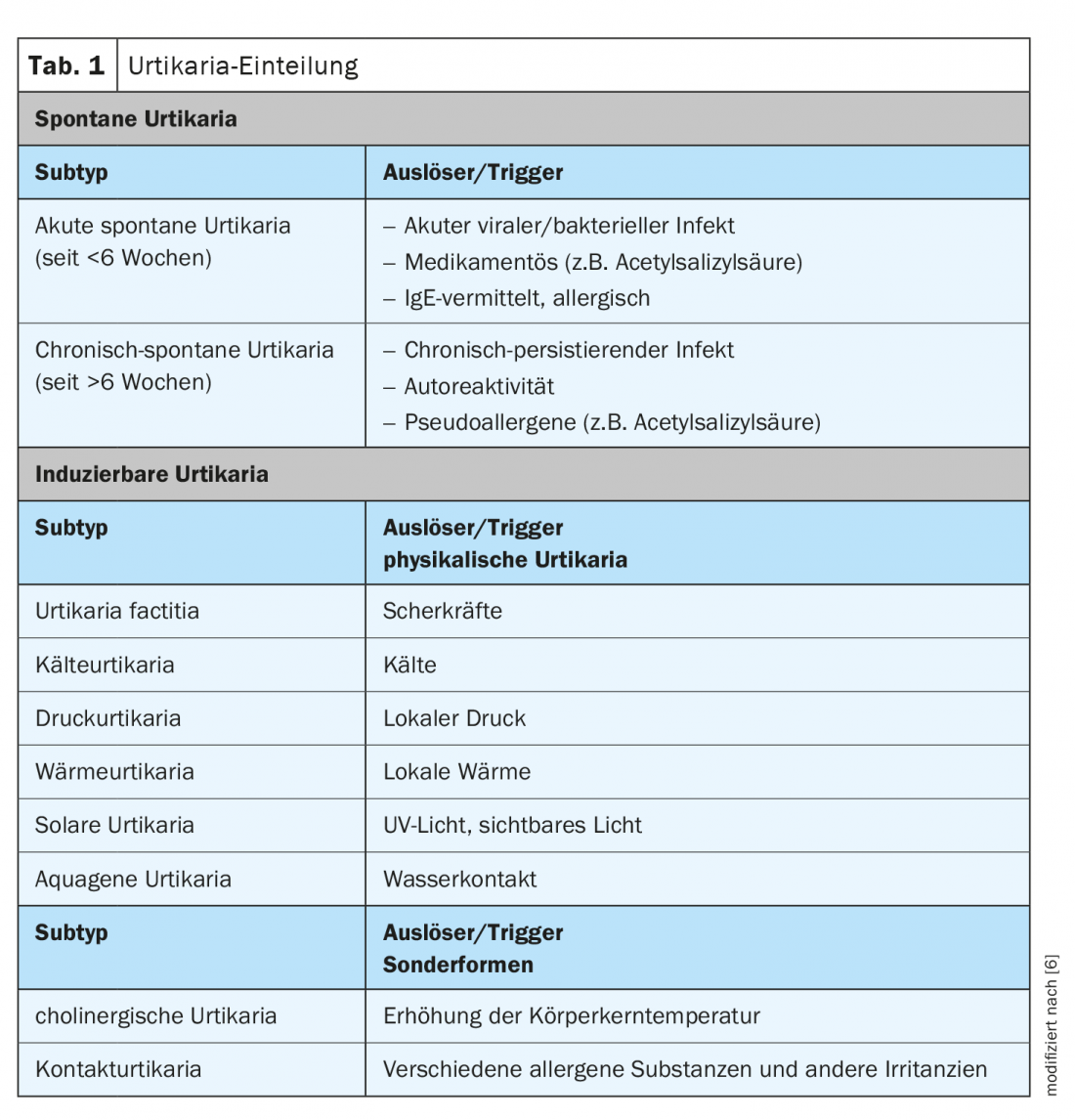
A urticária é uma doença comum, mediada por mastócitos, com uma prevalência ao longo da vida de aproximadamente 20% [1]. Os sintomas típicos são as rodas, o angioedema ou ambos. Se os sintomas persistirem durante mais de 6 semanas, é urticária crónica de acordo com a classificação actual, caso contrário é urticária aguda. Na urticária crónica, é feita uma distinção entre uma forma induzível e uma forma espontânea (Tab. 1) . É uma restrição de saúde onerosa que afecta várias áreas da vida. Como parte da actualização virtual de dermatologia e alergologia, Dr. med. univ. Sabine Altrichter, Charité Universitätsmedizin Berlin (D) sobre os resultados actuais neste domínio [2]. A orientação EAACI/GA²LEN/EDF/WAO destaca as abordagens diagnósticas e terapêuticas baseadas em evidências para diferentes formas de urticária. O objectivo geral do tratamento é o de alcançar a ausência de sintomas. No caso de urticária crónica espontânea, o foco é a terapia medicamentosa; no caso da forma crónica induzível, evitar factores desencadeantes pode também proporcionar alívio [2].
Omalizumab como terapia adjuvante na progressão crónica espontânea
Como tratamento de primeira linha, recomenda-se a terapia com os seguintes anti-histamínicos H1 não sedativos: Loratadina, desloratadina, cetirizina, levocetirizina (até uma dose máxima de 2-0-2). Se a resposta for boa, não há nada de errado em continuar a terapia durante um período de tempo mais longo, disse ela. Em caso de efeitos secundários ou de resposta insuficiente, podem ser utilizados outros anti-histamínicos. Se a urticária espontânea crónica persistente não puder ser controlada adequadamente com anti-histamínicos e não for possível encontrar uma causa subjacente para a urticária, recomenda-se a omalizumab (Xolair®) [3]. Xolair® está aprovado para esta indicação na Suíça para adultos e crianças a partir dos 12 anos de idade. Omalizumab é um anticorpo monoclonal contra IgE, que deve ser aplicado por via subcutânea. A dose recomendada é de 2×150 mg a intervalos de 4 semanas.
A orientação EAACI/GA²LEN/EDF/WAO estabelece as seguintes instruções para a utilização de omalizumab: Antes de iniciar a terapia, a pressão arterial deve ser medida e deve ser feito um hemograma (CAVE: hipertensão, insuficiência renal). A dose recomendada é de 2 mg/kg pb – max. 5 mg/kg pb). A duração sugerida do tratamento é de 6-12 meses; se necessário, deve ser considerada a terapia combinada com ciclosporina A de baixa dose. As três primeiras doses devem ser administradas no consultório médico, seguidas de um período de seguimento de 30 minutos. As outras injecções podem ser realizadas pelo paciente em casa. O medo de uma reacção de intolerância a medicamentos alérgica, como por vezes tem ocorrido em doentes asmáticos, não foi até agora confirmado em doentes com urticária, explica o Dr. Altrichter. Para poder avaliar a eficácia do omalizumab, é útil administrar pelo menos três injecções, a resposta ao tratamento varia individualmente.
A resposta terapêutica está correlacionada com os resultados do ensaio de libertação de histamina basofílica
Numa grande proporção de doentes com urticária, há uma redução significativa dos sintomas após a primeira injecção, dentro de um curto período de tempo, mas em alguns doentes leva várias semanas até que se observem efeitos terapêuticos. Parece desempenhar um papel para as diferenças na resposta terapêutica se se trata de urticária autoreactiva, ou seja, se os mastócitos responsáveis pela formação das rodas são activados pelas próprias substâncias do corpo. O teste de soro autólogo é utilizado para a detecção; um resultado positivo aplica-se a cerca de um terço de todos os doentes com urticária. A activação de mastócitos e basófilos pode ser detectada pelo ensaio de libertação de histamina basofílica (BHRA) se o teste do soro autólogo for positivo. Num estudo realizado na Charité Universitätsmedizin Berlin, um resultado positivo da BHRA demonstrou ser um preditor de uma resposta tardia ao omalizumab [4]. A idade média dos participantes no estudo foi de 47 anos (intervalo de 23-85 anos) e a duração média dos urticários espontâneos crónicos foi de 3 anos. Os sintomas não puderam ser adequadamente controlados por uma dose de tratamento anti-histamínico. Omalizumab 300 mg foi administrado a intervalos de 4 semanas (três injecções no total). A eficácia da terapia foi operacionalizada através da medição da Pontuação de Actividade Urticária [7], tendo sido avaliada uma pontuação ≤6 como resposta. Após um período de 12 semanas, a taxa de resposta foi de 88% (n=56), a proporção de não-respondedores foi de 12% (n=8). Dos 56 respondentes, 70% (n=39) apresentaram uma resposta no prazo de 8 dias (“respondedores rápidos”). Em 30% (n=17), demorou 8 dias a 3 meses até a resposta terapêutica (“slow responders”).
Da observação de que BHRA se correlaciona com o tempo de resposta, os autores deduzem que nestes pacientes omalizumab resulta numa redução da expressão FcεRI [4]. Para este fim, Metz et al. realizaram um estudo no qual investigaram os efeitos do omalizumab na concentração de células dérmicas e basófilos receptores de alta afinidade (FcεRI+) e IgE-positivos (IgE+) no sangue. Foi demonstrado que o tratamento omalizumab estava associado a uma redução em FcεRI+ e basófilos IgE+ e células intradérmicas [5].
Como continuar a tratar na fase de manutenção?
Na versão actual da directriz, não há nenhuma recomendação sobre como proceder após uma terapia temporária com omalizumab, o orador explica e dá alguns conselhos com base na experiência. (Tab.2). Em pacientes que tenham conseguido uma completa ausência de sintomas, a terapia deve ser continuada durante pelo menos 6 meses, até 1 ano. Depois disso, deve-se fazer uma tentativa de escoamento, já que a urticária também pode ser auto-limitada. Nos doentes em que se poderia conseguir uma boa eficácia, que relatam sintomas crescentes novamente pouco antes do fim do intervalo da injecção, uma tentativa de descontinuação não é bastante eficaz devido à actividade persistente da doença. Nos casos em que a eficácia é observada mas os resultados do tratamento não são suficientes, um tratamento anti-histamínico optimizado poderia ser experimentado ou, na melhor das hipóteses, uma dose omalizumab mais elevada ou um intervalo de injecção mais curto (off-label). Se isto não produzir o efeito esperado, o Dr. Altrichter recomenda a continuação de acordo com o algoritmo de terapia. “Isto é particularmente útil quando os pacientes têm uma IgE total baixa e um resultado positivo na BHRA”. Num passo seguinte, a ciclosporina A pode ser prescrita; a terapia corresponde em grande parte à da dermatite atópica. A duração de uma terapia de 6-12 meses é adequada. Importante: verificar previamente a hipertensão e o funcionamento dos rins. Há também a possibilidade de tratamento simultâneo com omalizumab e ciclosporina, disse ela.
Fonte: FomF (D) Dermatologia e Alergia 2020
Literatura:
- Zuberbier T, et al: A orientação EAACI/GA²LEN/EDF/WAO para a definição, classificação, diagnóstico e gestão dos urticários. Alergia 2018; 73(7): 1393-1414.
- Altrichter A: Angioedema e urticária – O que tenho de considerar? Dr. med. univ. Sabine Altrichter. Dermatologia e Alergologia Refresher, Hofheim (D), 12.09.2020.
- Informação sobre o assunto: https://compendium.ch
- Gericke J, et al: A auto-reactividade do soro prevê o tempo de resposta à terapia omalizumab em urticária crónica espontânea. J Allergy Clin Immunol 2017; 139(3): 1059-1061.e1.
- Metz M, et al.: A eficácia clínica do omalizumab em urticária crónica espontânea está associada a uma redução de FcεRI – células positivas na pele. Teranóstico 2017; 7(5): 1266-1276.
- Wedi B, et al: Urticaria. JDDG 2014; 12(11): 997-1010.
- Zuberbier T, et al: The EAACI/GA(2) LEN/EDF/WAO Guideline for the definition, classification, diagnosis, and management of urticaria: the 2013 revision and update. Alergia 2014; 69: 868-887.
DERMATOLOGIE PRAXIS 2020; 30(6): 42-43 (publicado 8.12.20, antes da impressão).