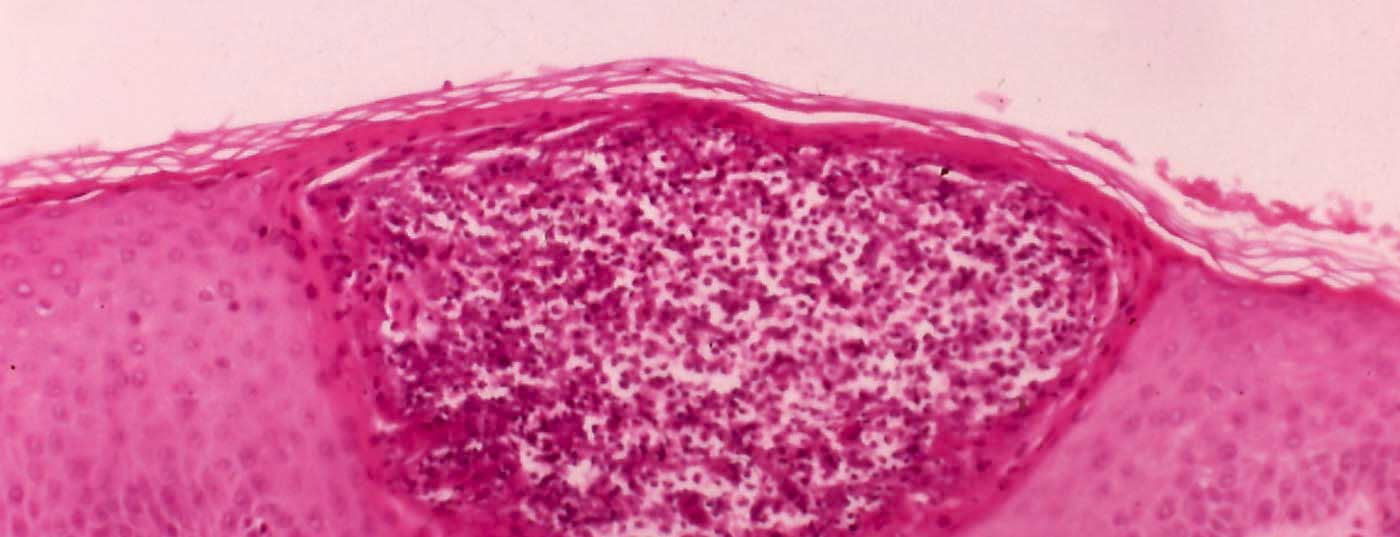
A foliculite pode ser distinguida uma da outra por nuances subtis. A abordagem é simples: procurar a ligação folicular, decidir e investigar se é foliculite infecciosa ou estéril; é importante alternar entre foliculite bacteriana, micotica e viral baseada em sinais clínicos, microscopia, cultura e histopatologia para tratamento. E não só; na melhor das hipóteses, há consequências mais abrangentes em termos de investigação causal: imunossupressão, por exemplo, diabetes mellitus mal controlada, atopia e a necessária remediação de infecções sistémicas latentes. Além disso, a foliculite é um possível precipitante de uma doença de pele mais grave como o pioderma gangrenosum ou acne inversa ou linfoma.
Existem muitas doenças de pele dos folículos capilares; e se os folículos capilares estão associados à inflamação, trata-se, por definição, de foliculite. A maioria dos foliculídios são de natureza infecciosa, razão pela qual este trabalho se ocupa principalmente deles; embora as dermatoses foliculares estéreis também sejam mencionadas.
Assim, devemos primeiro procurar um diagnóstico preciso e procurar a fixação folicular em pústulas; isto é melhor feito com o dermoscópio. Existem muitas pústulas não-foliculares, especialmente na acne, acompanhadas de comedões (excepto na acne esteróide) ou na rosácea, na pustulose subcorneana de Sneddon, na dermatite seborreica, na psoríase pustulosa e na pustulose exantematosa generalizada aguda (uma forma especial de alergia a medicamentos). Depois disso, é uma questão de distinguir entre foliculite infecciosa e foliculite não infecciosa.
Pseudomonas folliculitis
A Pseudomonas folliculitis é frequentemente uma doença que reflecte os tempos livres. Ocorre com suor intenso e com remoinhos de água contaminados com bactérias. O tronco e as extremidades inferiores são frequentemente afectados por nódulos únicos, altamente inflamados e estaladiços (Fig. 1).

A histopatologia revela foliculite necrotizante e a microbiologia mostra Pseudomonas aeruginosa. Por vezes, os germes podem até ser detectados no fato suado (uma peça teria de ser enviada para microbiologia). E com o redemoinho, as medidas de higiene precisam de ser reconsideradas.
Terapêuticamente, imidazóis, eritromicinas, metronidazol são eficazes localmente, as quinolonas internamente [1].
Pseudomonas também causam uma série de outras infecções de pele, tais como infecção por Duss gram-negativa com maceração malcheirosa entre os dedos dos pés, Pseudomonas paroníquia das unhas, Pseudomonas verde, pseudoerysipelas com linfangite e por vezes úlcera tropical, uma infecção mista geralmente trazida de viagens distantes.
Malassezia furfur (Pityrrosporon ovale et orbiculare)
Muitas vezes não reconhecida durante muito tempo é uma foliculite recreativa adicional causada por Malassezia Furfur no tronco, que entra em jogo principalmente com tipos de pele seborreica (sulistas), bem como com o aumento da sudorese. As pústulas não produtivas e alguma comichão são características [2]. A distribuição é tipicamente feita nas condutas de suor, mas também frequentemente nos ombros (Fig. 2). O diagnóstico diferencial mais difícil é distingui-la da foliculite estafilocócica, que produz mais pus mas pode ter a mesma distribuição. Também, no exame microscópico da malasseziafolliculitis staphylocococci pode ser encontrado no topo. As Malassezia são então encontradas microscopicamente na forma de levedura e não como pseudomicélios; no entanto, microscopicamente a parede dupla é característica da levedura, assim como a formação de figuras de cone e clubes. Mas na realidade a prova deve ser fornecida pelo exame histológico, no qual os germes devem ser detectáveis fora do folículo no infiltrado inflamatório. Um ágar modificado ou meio Faergemann teria de ser utilizado para o cultivo; o furfur de Malassezia não cresceria em diagnósticos micológicos de rotina.

O tratamento pode ser experimentado com selénio dissulfito tópico, imidazóis e piritona de zinco em forma de champô, mas de acordo com a experiência, é necessário um tratamento com itraconazol durante quinze dias e depois uma profilaxia local.
Outras doenças de pele dependentes da Malassezia incluem dermatite atópica na região da cabeça e pescoço e possivelmente outras regiões com sensibilização adequada à Malassezia sympoidalis e a outras espécies.
Foliculite estafilocócica
A foliculite estafilocócica é a primeira colocada entre as infecções foliculares do cabelo e está muito disseminada. Os atópicos são predispostos à colonização estafilocócica da pele, mas os não atópicos são igualmente afectados; no entanto, terão uma componente de acompanhamento menos eczematosa. As pústulas na foliculite estafilocócica são produtivas e têm frequentemente uma pústula de base ampla, um pequeno lago de pus com o cabelo para fora, por assim dizer (o chamado Impetigo Bockhardt) com inflamação e comichão variáveis que o acompanham. (Fig 3). As indicações para germes etiopatológicos são uma abrasão superficial da pele por enterotoxinas estafilocócicas, crostas amareladas e possivelmente um historial de furúnculos, distúrbios de cicatrização de feridas ou abcessos, o que poderia indicar uma carruagem estafilocócica. Na preparação microscópica, há frequentemente aglomerados de cocci, enquanto que estes devem ser encontrados fora do folículo para diagnóstico (que tem sucesso na histopatologia).
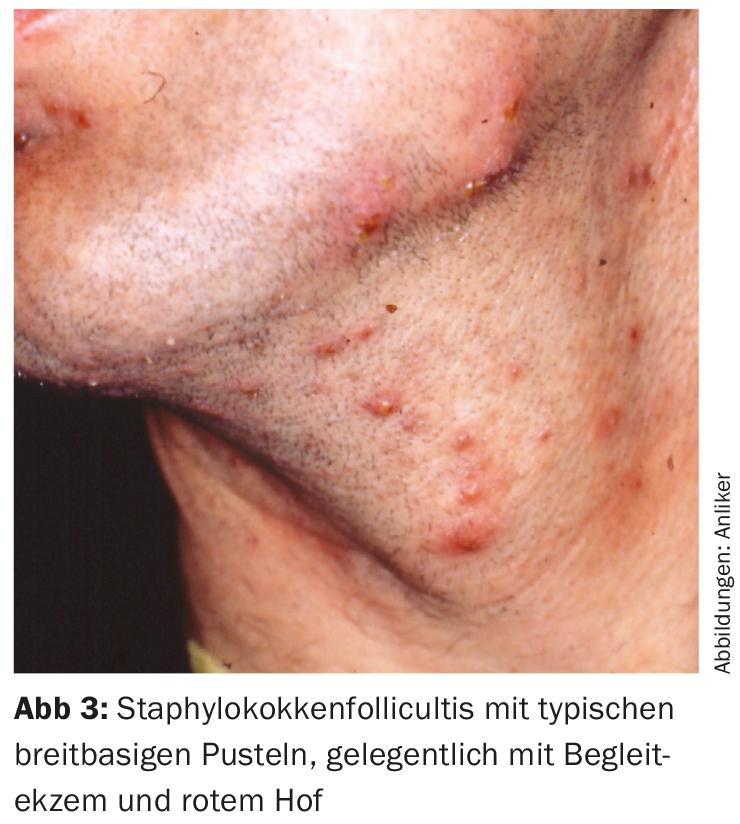
Se houver uma inflamação e infecção mais profundas, forma-se uma fervura, e se vários folículos capilares estiverem envolvidos, forma-se um carbúnculo.
O tratamento pode ser limitado a antibióticos locais (por exemplo, ácido fucídico) e sabões desinfectantes para doenças circunscritas. No caso de infecções recorrentes e de descobertas extensivas, a terapia sistémica deve ser considerada, o que inclui também a higienização estafilocócica. Isto inclui antibiose sistémica, por exemplo com ácido fucídico (CAVE fucidina ou resistência à meticilina!) [3], antibiose tópica, sabonete desinfectante para duche e um tratamento de cinco dias do segmento nasal anterior interno com ácido fucídico ou mupirocina. O parceiro do doente afectado e familiares próximos devem também tratar o nariz e realizar o duche desinfectante, mesmo que não haja manifestação.
Outras doenças da pele envolvendo estafilococos são o impetigo contagioso, a paroníquia bacteriana (Pseudomonas aeruginosa e Candida podem também desempenhar aqui um papel), a activação de eczema atópico e uma reacção de dispersão, maculopapular e disseminada externamente nos braços e pernas, nos flancos, eczema centrofacial e disidrótico da mão como uma chamada reacção estafilocócica.
Candidafolliculitis
Os candidafolliculitits são bastante raros e frequentemente devido a imunossupressão local (esteróides topicamente, tratamento a laser) ou sistémica. Clinicamente, existem geralmente pequenas pústulas numa superfície avermelhada. O diagnóstico é importante para a escolha da terapia.
Outros agentes patogénicos bacterianos/micóticos
Há uma série de outros agentes patogénicos bacterianos que foram descritos em associação com a foliculite, tais como o Streptococcus do Grupo G, Acinetobacter baumanii e Rhodotorula mucilaginosa [4], embora estes sejam bastante raros. Por vezes, pode também ocorrer uma infecção bacteriana mista, análoga à úlcera tropical, que pode muitas vezes ser adquirida em viagens distantes. A combinação de estafilococos com Malassezia foi mencionada acima.
Foliculite viral
A foliculite viral deve ser mencionada especialmente em relação ao eczema atópico, uma vez que uma fraqueza requintada da resposta imunitária TH1 leva a uma fraqueza de defesa contra agentes patogénicos intracelulares. Assim, conhecemos o eczema herpeticatum, moluscos foliculares, condilomas foliculares e verrugas foliculares de outros HPV. Naturalmente, outras imunossupressão também devem ser consideradas aqui, por exemplo, através de UV, medicação, VIH, linfoma, etc., quando se lida com adultos e na ausência de atopia substancial. O que é interessante aqui é que restaurar a barreira cutânea e tratar a colonização com estafilococos, mesmo a terapia com esteróides locais, restaura a resposta imunitária local para combater os vírus.
Herpes foliculite
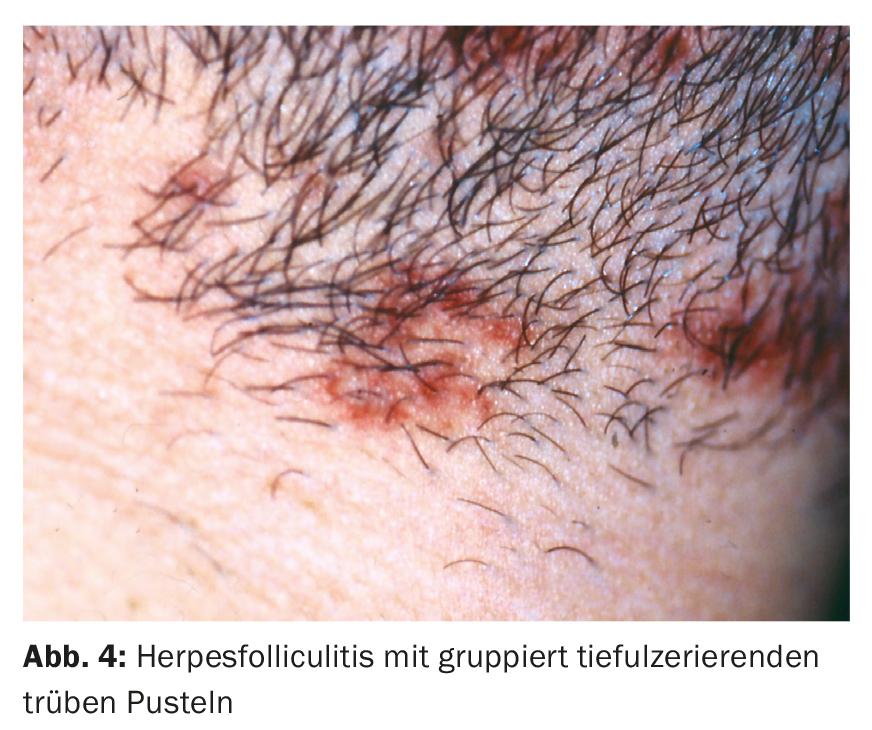
A foliculite por herpes é rara e também sugere imunossupressão local ou global. As pústulas aqui são geralmente opacas e até hemorrágicas (Fig. 4) e por vezes com agrupamento das lesões bem como defeitos cutâneos profundos que permanecem [5]. Ocorrem crostas amarelas e superinfecções estafilocócicas.
O diagnóstico é feito através do teste de Tschanck, coloração do esfregaço da base da úlcera com azul de metileno e cultura ou detecção de imunofluorescência de HS1 ou 2. No teste de Tschanck ou histologia, aparecem as células gigantes sincíticas e os corpos de inclusão.
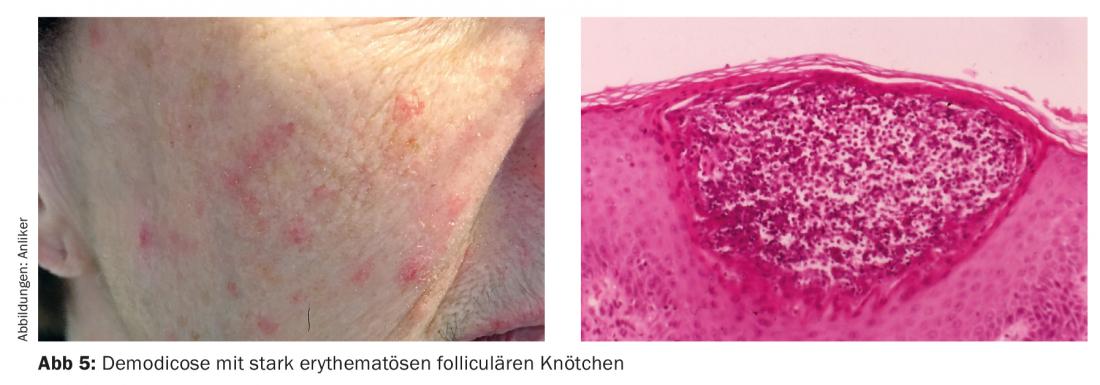
A Demodicose
A demodicose ocupa uma posição especial, que é a única foliculite com parasitas, o ácaro do folículo piloso. Ocorre sobretudo centrofacialmente com pápulas foliculares, fortemente avermelhadas e isto na base da rosácea (Fig. 5) . A detecção de ácaros foliculares sob o microscópio ajuda a estabelecer o diagnóstico e abre a possibilidade de terapia com creme permetrina a 5%, enquanto que as terapias habituais de rosácea podem falhar.
Outros foliculídios no diagnóstico diferencial
Foliculite eosinofílica Ofuji: Uma foliculite rara, relacionada com a imunossupressão, que é estéril e mais comum no Japão até à data. As pequenas pústulas eritematosas ocorrem em pele de cor normal e são conspicuamente preenchidas com granulócitos eosinófilos em histopatologia. A imunossupressão é até agora uma condição para o desenvolvimento desta doença, mas diagnosticamos foliculite num doente com uma velha cicatriz de queimadura (imunossupressão local?), que histopatologicamente e com pústulas estéreis não podia ser interpretada de outra forma que não fosse como foliculite eosinofílica.
Acne inversa: Aqui a foliculite está quase sempre presente e anuncia a actividade da doença. Embora as bactérias possam ser isoladas e a acne inversa responda aos antibióticos para a acne e outros, o seu papel na causa da doença não é certo.
Pyoderma gangrenosum: Pyoderma gangrenosum também começa com uma foliculite pustulosa estéril. Isto inicia a linfistiocítica e depois anuncia uma forte inflamação neutrofílica com ulceração posterior. Histopatologicamente, a foliculite pode contribuir de forma decisiva para o diagnóstico.
Dermatoses foliculares: Toda uma gama de dermatoses ou são foliculares ou podem aparecer como variantes foliculares. O primeiro grupo inclui a disqueratose folicular da Darier, foliculite pruriginosa, foliculite hemorrágica devido a deficiência de vitamina C, pustulose associada à EGFR e TKI, mucinose folicular (linfoma localizado de células T) e outras. No entanto, para além da foliculite induzida por EGFR e TKI, estas não são pustulosas.
Conclusão
A foliculite pode ser distinguida uma da outra por nuances subtis. Se isto falhar clinicamente ou se a terapia não ajudar, deve recorrer-se ao exame microscópico do conteúdo da pústula, cultura e finalmente ao exame histopatológico para se fazer um diagnóstico claro. Deve ser dada atenção às actividades (lazer, jacuzzi), estado imunitário e factores concomitantes tais como atopia, oclusão e diabetes mellitus(Tab. 1). A abordagem é simples: procurar a ligação folicular, decidir e investigar se é foliculite infecciosa ou foliculite estéril; depois a troca entre foliculite bacteriana, micotica e viral é importante para o tratamento. Não só isso; na melhor das hipóteses, há consequências mais abrangentes no que diz respeito à investigação causal: imunossupressão, por exemplo, diabetes mellitus mal controlada e a necessidade de remediação de infecções sistémicas latentes. Além disso, a foliculite é um possível precipitante de uma doença de pele mais grave como o pioderma gangrenosum, linfoma ou acne inversa.
Literatura:
- Teraki Y, et al.: Esfregar a pele com toalhas de nylon como principal causa de foliculite pseudomonas numa população japonesa. J Dermatol 2015; 42(1): 81-3.
- Del Rosso JQ, et al: Quando a acne não é acne. Dermatol Clin 2016; 34(2): 225-8.
- Hunter C, et al: Methicillin-Restistant Staphylococcus aureus Infections: A Comprehensive Review and va Plastic Surgeons Approach to the Occult Sites, Plast Reconstr Surg 2016;138 (2): 525-23.
- Jaeger T, Andres C, Ring J, Anliker MD: Rhodutorula mucilaginosa infection in Li-Fraumeni-like syndrome: A new pathogen in folliculitis.Br J Dermatol 2011; 164(5): 1120-2.
- Anliker MD, Itin P: Herpetic folliculitis barbae. Uma causa rara de foliculite. Dermatologista 2003; 54(3): 265-7.
PRÁTICA DE DERMATOLOGIA 2017; 27(1): 5-8