Os sintomas clínicos são decisivos para a avaliação do curso e terapia da esclerose múltipla. Até agora, nenhum método de avaliação dos sintomas foi capaz de substituir o exame neurológico clínico, e nenhum instrumento de medição clínica pode quantificar melhor a totalidade dos défices do que o neuróstato (EDSS). O Neurostatus e-scoring, que foi introduzido em 2011 e que tem uma função de feedback instantâneo, poderia levar a uma melhoria relevante na fiabilidade. O Neurostato deve ser utilizado regularmente na rotina clínica para que os resultados de exames em diferentes pacientes possam ser comparados através dos limites do seu próprio hospital.
A avaliação clínica da limitação por sintomas de esclerose múltipla (EM) constitui a base para definir o curso da doença (recaída ou progressiva) e escolher a terapia – incluindo procedimentos não medicamentosos. Nos anos 70, a Organização Mundial de Saúde (OMS) classificou as limitações causadas por uma doença no ser humano e introduziu os termos deficiência, deficiência e handicap. Esta classificação da OMS é também, na sua maioria, a base para os instrumentos de medição clínica utilizados na EM, mas o registo objectivo das limitações só é possível parcialmente.
Desenvolvimento da Escala Alargada de Estado de Deficiência (EDSS)
A Escala de Estado de Deficiência Expandida (EDSS) centra-se na avaliação clínico-neurológica dos sintomas. Sendo a mais utilizada das escalas clínicas, o EDSS pode ainda satisfazer melhor as especificações da OMS. Nem as análises químicas laboratoriais do sangue e do líquido cefalorraquidiano nem a derivação de potenciais evocados podem representar a evolução clínica da doença ao longo do tempo com suficiente fiabilidade [1–3]. A utilização de “resultados notificados pelo paciente” (PRO) é demasiado susceptível de interferência para ser utilizada como parâmetro de resultado objectivável, por exemplo, em ensaios clínicos ou para a avaliação de uma alteração na medicação [4].
Historicamente, o desenvolvimento do EDSS começa como a DSS (“Disability Status Scale”) na década de 1950. O neurologista americano Dr. John Kurtzke estava à procura de um procedimento de avaliação clínica para testar o possível sucesso terapêutico da isoniazida na terapia da EM como parte de um ensaio clínico [5]. Os instrumentos de medição disponíveis até então não eram adequados para tal estudo. Para poder registar quantitativamente os sintomas, o DSS foi complementado com sistemas funcionais (FS) [6]. No entanto, o julgamento não foi muito bem sucedido para a isoniazida. Nos anos seguintes, Kurtzke fez modificações no FS, e para aumentar a sensibilidade, expandiu os onze graus originais do DSS (0-10) em meios passos para um total de 20 (0; 1; 1,5; 2 etc. para 10) [7].
Gravação de sete sistemas funcionais
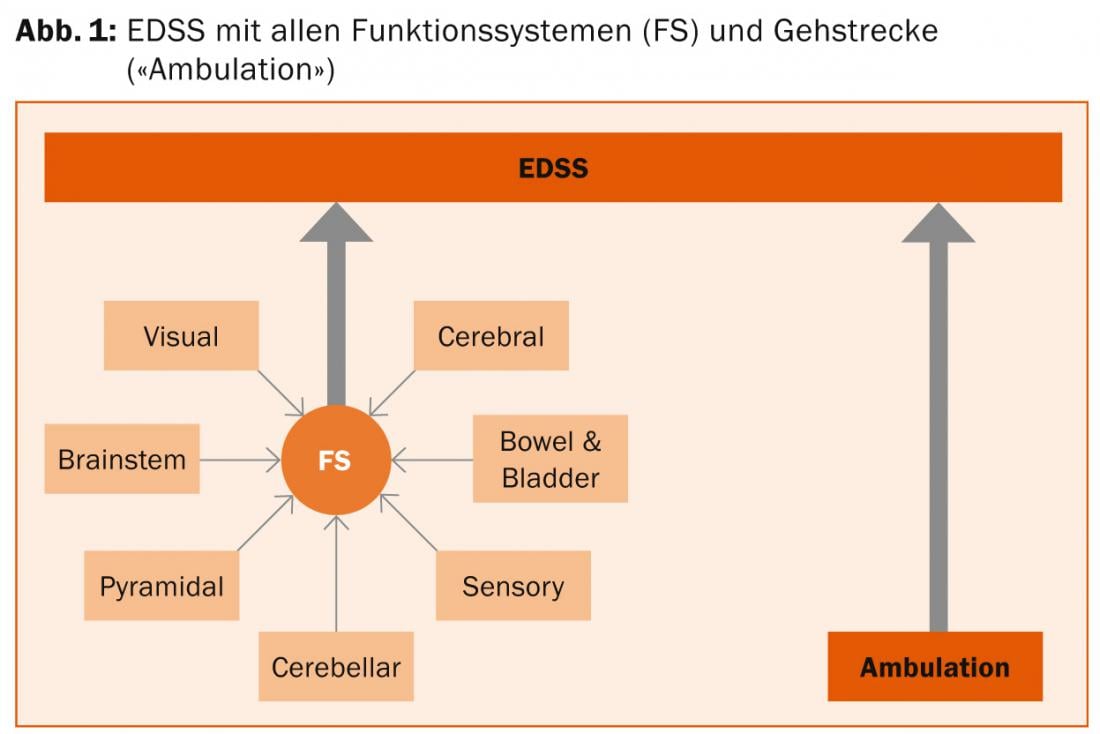
Os sete sistemas funcionais, por sua vez, consistem em vários subsistemas e são registados no âmbito de um exame clínico-neurológico:
- Sintomas visuais (Visual FS), inclusive por meio de gráfico de visão de alto contraste e perimetria dos dedos
- Falhas do Nervo Craniano (Brainstem FS)
- Paresia e espasticidade (Pyramidal FS)
- Perturbações de coordenação (Cerebellar FS)
- Redução da percepção do tacto e da propriocepção (Sensory FS)
- Distúrbios da bexiga e do sistema rectal urinário e dos órgãos genitais (intestino e bexiga FS)
- Alteração do humor, cognição e ocorrência de fadiga (Cerebral FS).
O valor EDSS é definido pela combinação de diferentes valores FS (independentemente do sistema de onde provém o valor FS) mais a distância percorrida a pé relatada pelo paciente (Fig. 1). Em particular, uma distância a pé inferior a 500 m tem uma influência significativa sobre o EDSS. Nos valores mais baixos, o EDSS capta predominantemente a deficiência e nos valores mais altos, a deficiência. Apenas se regista pouco sobre a desvantagem.
Melhorar a fiabilidade e consistência
Embora o núcleo do EDSS seja o exame neurológico, os resultados objectivamente registáveis (por exemplo, função motora ocular) são misturados com resultados puramente subjectivos (por exemplo, fadiga). Na versão de Kurtzke, a única distância a pé relatada, bem como as definições pouco precisas utilizadas de FS e dos seus subsistemas, foram consideradas desvantajosas. A determinação dos valores EDSS >4.0 a partir dos valores FS e a distância a pé também foi ambígua. Por estas razões, o EDSS carecia de boa fiabilidade entre diferentes examinadores (“low inter-rater reliability”) e com um examinador ao longo do tempo (“low intra-rater reliability”) [1–3].
A fim de aumentar a fiabilidade e consistência do registo quantitativo dos sintomas, o “neurostato” foi desenvolvido nos anos 90. Com base no EDSS e num consenso dos principais especialistas de EM da Europa e da América do Norte nessa altura, o exame neurológico foi normalizado e foram introduzidas definições mais claras para a graduação e determinação dos FS e seus subsistemas. (Fig. 2). Além disso, foram introduzidas tabelas de conversão para o “Visual FS” e para o “Bowel and Bladder FS” para que diferentes deficiências na qualidade de vida possam ser compensadas com os mesmos valores de FS no caso de deficiências funcionais significativas em comparação com os outros FS. Além disso, a distância percorrida a pé até 500 m deve ser testada como parte do exame. Os EDSS 6.0 e 6.5 foram melhor diferenciados de acordo com o tipo de ajuda à marcha (unilateral ou bilateral), bem como o comprimento da distância possível com ela durante o exame e substituíram a definição original de EDSS. Nos anos seguintes, as definições deste EDSS normalizado, o neurostato, foram refinadas várias vezes, a última das quais em 2011 [8].

A formação EDSS normalizada por neurologistas experientes do Hospital Universitário de Basileia em eventos de ensaios clínicos e um DVD-ROM de formação interactiva, incluindo um website com informações sobre todos os aspectos do neurostato (www.neurostatus.net, incluindo um fórum de perguntas e respostas) aumentam ainda mais a consistência dos dados recolhidos.
Dados.
O “controlo de qualidade” regular dos avaliadores EDSS “treinados” (“avaliadores”) tem tido lugar desde a introdução da certificação Neurostatus e-Test em 2003. Aqui, 25 perguntas têm de ser respondidas num teste online, que diz exclusivamente respeito ao cálculo dos valores FS e EDSS. Dependendo do número de perguntas correctamente respondidas, é atribuído um certificado para o nível A, B ou (mais alto) C. Foi também acrescentada uma avaliação EDSS normalizada por telefone [9].
Registo electrónico do EDSS
O Neurostato tem sido utilizado em mais de 130 ensaios clínicos das fases II e III ao longo das últimas duas décadas, incluindo a maioria dos ensaios que levaram à aprovação dos actuais medicamentos de EM. Desde a introdução do Neurostatus, mais de 9000 avaliadores EDSS foram certificados. Para melhorar ainda mais a fiabilidade, Neurostatus e-Scoring (NESC), o EDSS electrónico, foi introduzido em 2011. Com base nas definições do neurostato de 2011, foi programado um algoritmo em estreita cooperação com a Neurostatus Systems GmbH e funcionários do MS Centre em Basileia, que permite a determinação precisa dos valores FS dos subsistemas do neurostato, bem como o valor EDSS de determinados valores FS e a distância percorrida a pé. (Fig.3). O NESC já está a ser utilizado com sucesso em três ensaios clínicos.
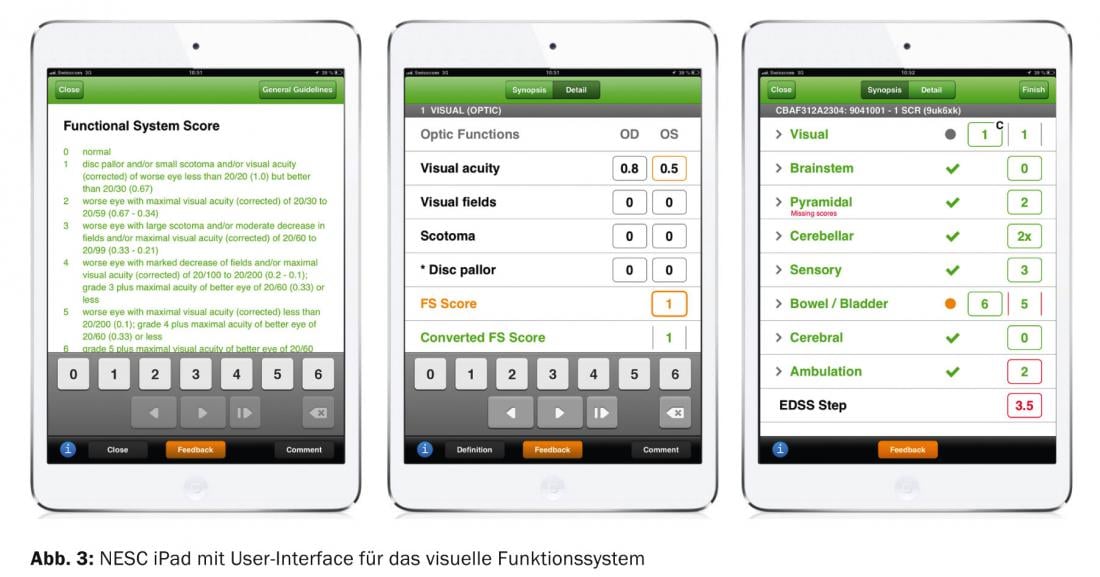
Além disso, quando implementado num iPAD, o NESC fornece uma função de feedback instantâneo do cálculo dos valores FS e EDSS feito pelo avaliador EDSS. Além disso, há verificações cruzadas quanto à consistência ou inconsistência dos resultados dos exames; inconsistente seria, por exemplo, a indicação de uma paralisia de alto grau das pernas com uma distância normal a pé.
Utilização em estudos e na prática
Cada vez mais, os parâmetros de resultados clínicos, principalmente o escore EDSS, são utilizados como pontos finais primários em ensaios de medicamentos. Como indicador de progressão sustentada, o seguinte valor é comum em ensaios clínicos: aumento do valor EDSS em ≥1 ponto a partir da linha de base, sustentado durante três ou seis meses. A determinação qualitativa e, sobretudo, quantitativa dos sintomas relacionados com a EM é essencial para se fazer um diagnóstico e avaliar a terapia correcta. Até agora, nenhum procedimento pode substituir o exame neurológico clínico e nenhum instrumento de medição clínica pode avaliar quantitativamente a totalidade dos défices ocorridos melhor do que o EDSS/neurostato. Apesar de várias tentativas para desenvolver instrumentos de medição clínica alternativos [1,2], ainda não foi possível substituir o EDSS. O EDSS é a única escala aceite tanto pela FDA americana como pela autoridade sanitária europeia EMA [1].
Contudo, o neurostato não deve ser utilizado apenas em ensaios clínicos, mas também como parte da rotina diária, para que os resultados dos exames possam ser comparados entre diferentes pacientes e neurologistas para além dos limites do próprio hospital. O Neurostato é também utilizado em estudos de observação multicêntricos, tais como o MSBase (www.msbase.org) e na Suíça no Estudo de Coorte Suíço de Esclerose Múltipla (SMSC). Desta forma, é possível adquirir mais experiência no que diz respeito aos efeitos e efeitos secundários dos procedimentos terapêuticos da EM.
Marcus D’Souza, MD
Athina Papadopoulou, MD
Prof. Dr. med. Ludwig Kappos
Literatura:
- Cohen J, et al: Medidas de resultados de incapacidade em ensaios clínicos de esclerose múltipla: situação actual e perspectivas futuras. Lancet Neurol 2012; 11: 467-476.
- Sharrack B, Hughes R: Escalas clínicas para esclerose múltipla. Journal of the Neurological Sciences 1996; 135: 1-9.
- D’Souza M, Kappos L, Czaplinski A: Reconsiderando os resultados clínicos na esclerose múltipla: recaídas, deficiência, deficiência e mais além. Journal of the Neurological Sciences 2008; 274: 76-79.
- Mayo N, Hum S, Kuspinar A: Métodos e medidas: o que há de novo para a EM? Mult Scler 2012; 19(6): 709-713.
- Kurtzke JF: Uma nova escala para avaliar a deficiência na esclerose. Neurologia 1955; 5: 580-583.
- Kurtzke JF: Sobre a avaliação da deficiência na esclerose múltipla. Neurologia 1991; 11: 686-694.
- Kurtzke JF: Classificação da deficiência neurológica na esclerose múltipla: Uma escala alargada do estado de deficiência (EDSS). Neurologia 1983; 33: 1444-1452.
- Kappos L: Neurostatus Scoring Version 04/10.2. 2011.
- Lechner-Scott J, et al: Pode a Escala de Estado de Deficiência Expandida ser avaliada por telefone? Mult Scler 2003; 9(2): 154-159.
InFo NEUROLOGIA & PSYCHIATRY 2014; 12(6): 6-9.