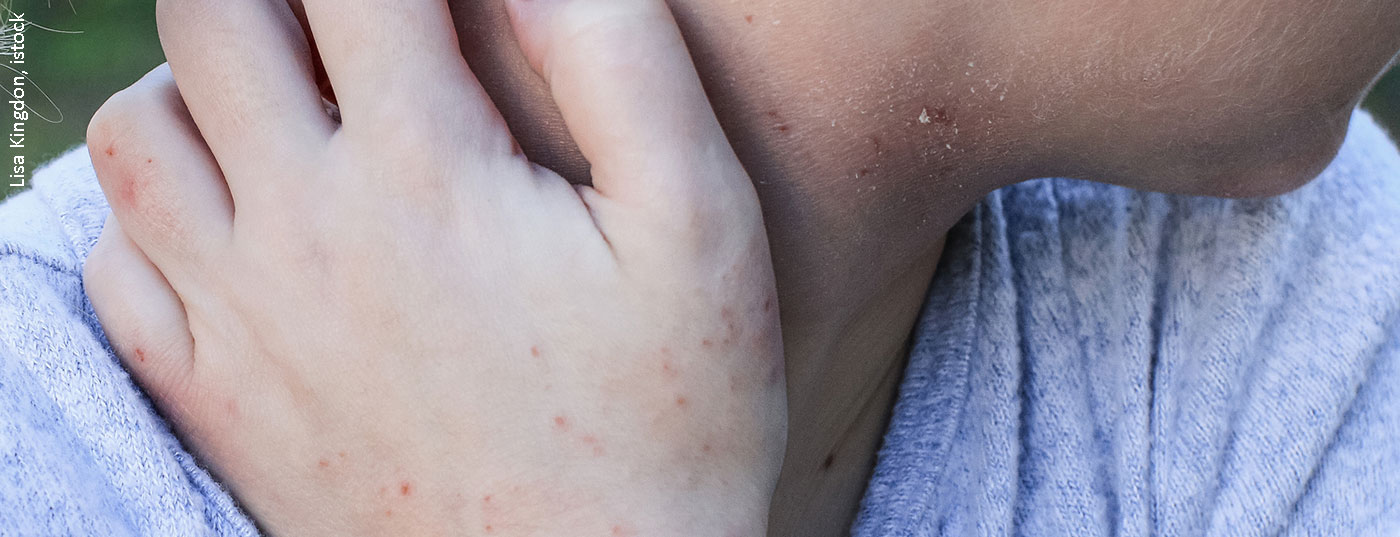
Os inibidores de calcineurina podem ser utilizados na dermatite atópica como monoterapia ou combinados com corticosteróides tópicos. Tacrolimus e pimecrolimus não causam atrofia cutânea mesmo com uso prolongado. Este artigo revela qual o regime de tratamento que promete o perfil de segurança de melhor eficácia e que outras descobertas actuais existem.
No que respeita à eficácia dos inibidores de calcineurina tópicos (TCI) para a indicação de dermatite atópica, existe uma base de evidência relativamente grande com mais de 20 RCT [1]. No Congresso da EADV deste ano, Uffe Nygaard, MD, PhD, University Hospital Aarhus relatou o estado actual dos conhecimentos. Elidel (pimecrolimus 1%) e Protopic (tacrolimus 0,03%; 0,1%) são os inibidores da calcineurina aprovados na UE desde 2002 para a indicação de dermatite atópica [2] (visão geral 1).

Tacrolimus 0,1% revelou-se superior a corticosteróides tópicos de baixa potência, pimecrolimus 1% e tacrolimus 0,03% [3]. Na concentração de 0,1%, o tacrolimus teve uma eficácia comparável à cortisona externa de eficácia moderada a forte [4] e o tacrolimus 0,03% obteve melhores resultados do que os esteróides leves e o pimecrolimus [5]. Em doentes pediátricos com dermatite atópica, a eficácia do tacrolimus de ambas as concentrações 0,03% e 0,1% era comparável, não houve diferenças estatisticamente significativas [6]. O orador recomenda, portanto, a utilização da formulação 0,03% [2].
A intensidade da queima e comichão no local da aplicação correlaciona-se positivamente com a gravidade do eczema atópico. É importante saber sobre esta ligação, salientou o Dr. Nygaard. Ficou demonstrado que, no caso do tacrolimus, estes efeitos secundários indesejáveis desaparecem geralmente na primeira semana de tratamento. As taxas de prevalência de queimadura/dor/irritação num estudo comparativo no estado pimecrolimus variaram entre 1,6% e 26,7%, e no estado placebo esta taxa foi de 1-22,2%, explicou o orador. Um estudo publicado em 2017 demonstrou que a perda de água transepidérmica – um componente da função de barreira cutânea prejudicada – está associada a um risco acrescido de queimadura e prurido no local da aplicação [7].
Boa resposta com crianças
De acordo com uma revisão sistemática, existem mais provas empíricas sobre a segurança a longo prazo do TCI em crianças com dermatite atópica do que sobre o uso de corticosteróides tópicos; mesmo com uso a longo prazo, o TCI não causou atrofia cutânea [8]. Por conseguinte, os autores recomendam a utilização principalmente de TCI como terapia padrão em pacientes pediátricos e apenas o uso de esteróides em casos de exacerbações agudas [8]. Os efeitos secundários iniciais no local de aplicação (comichão, queimadura) tendem a ser menos pronunciados nas crianças do que nos adultos, sublinhou o orador. Salientou ainda que o uso de TCI na gravidez é seguro e deve ser preferido às preparações de cortisona [2].
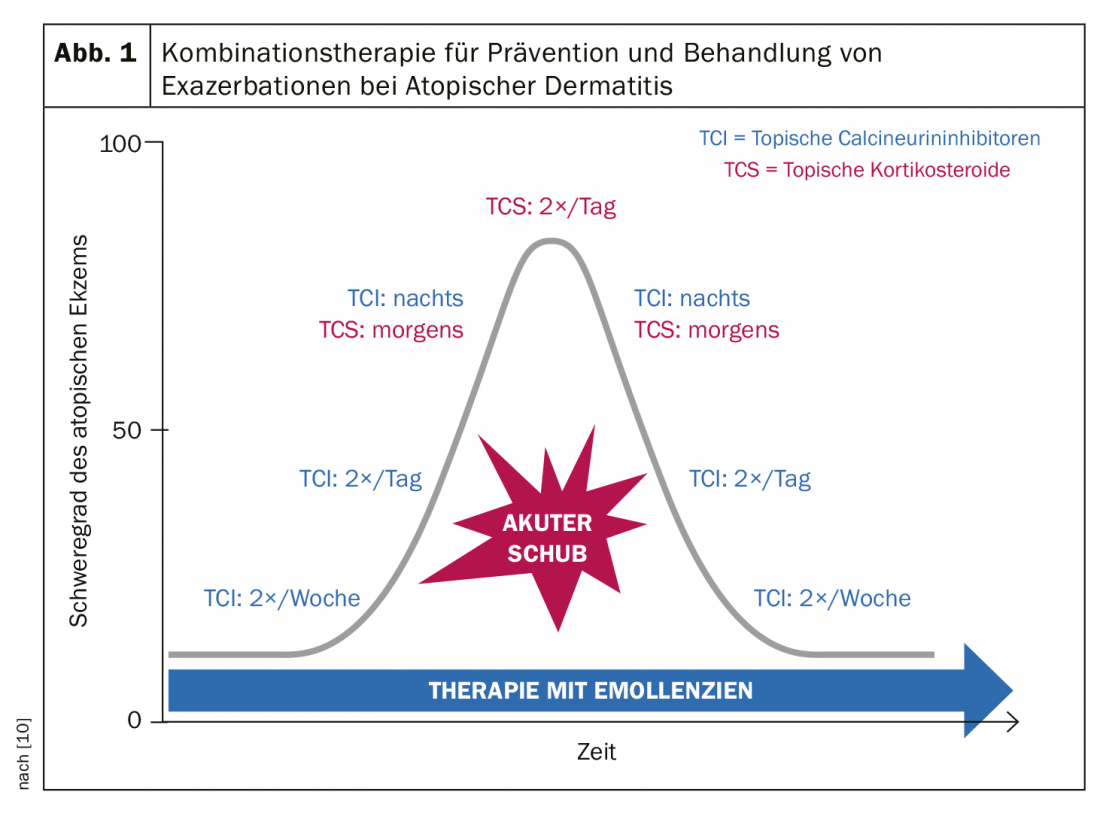
Regime de tratamento combinado para recidivas agudas
Uma recente recomendação de tratamento da Associação Britânica de Dermatologistas recomenda a TCI como terapia padrão, alternando com corticosteróides em caso de exacerbações agudas [10]. Em casos de crises agudas de eczema grave, os TCI não são suficientemente fortes, explicou o orador [2]. O seguinte regime de tratamento foi demonstrado em ensaios clínicos como sendo eficaz na redução de surtos eczematosos agudos [10] (Fig. 1): Nas exacerbações, o uso de esteróides duas vezes por dia é recomendado na fase mais aguda dos episódios eczematosos. A força das preparações de cortisona depende não só da preparação em si, mas também da parte do corpo afectada e de factores pessoais. Após a ocorrência do alívio dos sintomas, pode ser feita uma troca para TCI à noite em combinação com corticosteróides de manhã. Se os sintomas continuarem a diminuir, o uso de cortisona externa pode ser limitado a dia sim dia não. O TCI deve então ser aplicado duas vezes por dia, mais tarde a frequência pode ser reduzida para uma vez por dia. Uma vez que o episódio agudo tenha diminuído completamente, o uso de TCI pode ser gradualmente reduzido, inicialmente a cada dois dias e mais tarde a duas vezes por semana.
No final da sua apresentação, o Dr. Nygaard salientou que existem outras indicações para além da dermatite atópica com provas de alta qualidade da eficácia dos inibidores da calcineurina (fora do rótulo): para além da dermatite seborreica, estas incluem a psoríase facial ou do cotovelo/cotovelo e dos genitais, bem como o vitiligo, a dermatite crónica das mãos, a dermatite de contacto e o líquen plano oral [2].
Nenhuma prova empírica de carcinogenicidade
No período de 2003 a 2005, verificou-se um declínio na utilização de TCI em relação aos relatórios de possíveis efeitos carcinogénicos. A conclusão de estudos subsequentes, contudo, foi que nem para os linfomas nem para outros tipos de cancro (incluindo tumores não melanocíticos) a suspeita podia ser substanciada por provas empíricas e que se pode assumir que o risco é comparável à população em geral [9]. O orador sublinhou que não havia provas científicas de um aumento do risco de cancro com uma utilização adequada de TCI.
Fonte: EADV, Madrid
Literatura:
- Martins JC, et al: Tacrolimus tópico para dermatite atópica. Cochrane Database of Systematic Reviews. https://doi.org/10.1002/14651858.CD009864.pub2
- Nygaard U: inibidores de calcineurina: medos, factos e possibilidades. Terapias Tópicas e Sistémicas, apresentação de slides, Uffe Nygaard, MD, PhD, Congresso EADV, Madrid, 12.10.2019.
- Chia BKY, Tey HL: Revisão sistemática sobre a eficácia, segurança e relação custo-eficácia dos inibidores de calcineurina tópicos na dermatite atópica. Dermatites 2015; 26(3): 122-132.
- Svensson A, et al: Uma revisão sistemática da pomada tacrolimus em comparação com os corticosteróides no tratamento da dermatite atópica. Curr Med Res Opinião 2011; 27(7): 1395-1406.
- Bieber T, et al: Eficácia e segurança da pomada de aceponato de metilprednisolona 0,1% em comparação com o tacrolimus 0,03% em crianças e adolescentes com um surto agudo de dermatite atópica grave. Alergia 2007; 62(2): 184-189.
- Yan J, et al.: Meta-análise de pomada tacrolimus para dermatite atópica em doentes pediátricos. Pediatr Dermatol 2008; 25(1): 117-120.
- Seo SR, et al: Disrupted Skin Barrier is Associated with Burning Sensation after Topical Tacrolimus Application in Atopic Dermatitis. Acta Derm Venereol 2017; 97(8): 957-958.
- Siegfried EC, et al: Revisão sistemática de ensaios publicados: segurança a longo prazo de corticosteróides tópicos e inibidores de calcineurina tópicos em pacientes pediátricos com dermatite atópica. BMC Pediatr 2016; 16: 75.
- Carr WW: Inibidores tópicos de calcineurina para Dermatite Atópica: Revisão e Recomendações de Tratamento. Paediatr Drugs 2013; 15(4): 303-310.
- Associação Britânica de Dermatologistas: Inibidores de Calcineurina, Folhetos de Informação ao Paciente, www.bad.org.uk/for-the-public
DERMATOLOGIE PRAXIS 2019; 29(6): 22-23 (publicado 8.12.19, antes da impressão).