As interacções medicamentosas podem ser perigosas. O médico de família, em particular, tem muito a ver com pacientes idosos multi-mórbidos. As interacções dos medicamentos mais comuns devem, portanto, ser conhecidas.
Um homem de 62 anos com um episódio depressivo importante, ajustado com 40 mg/d citalopram e 300 mg/d bupropion, apresenta ao consultório do médico de clínica geral com dores agudas nas costas. Como o paracetamol não tem efeito, são prescritos 50 mg de tramadol de oito em oito horas, o que leva o homem a chegar à emergência três dias mais tarde com um historial externo de ansiedade e confusão, bem como de suor profuso. O exame clínico revela uma tensão arterial de 160/90 mmHg, um pulso de 110/min, um ritmo respiratório de 18/min e uma temperatura corporal de 37,5°C.
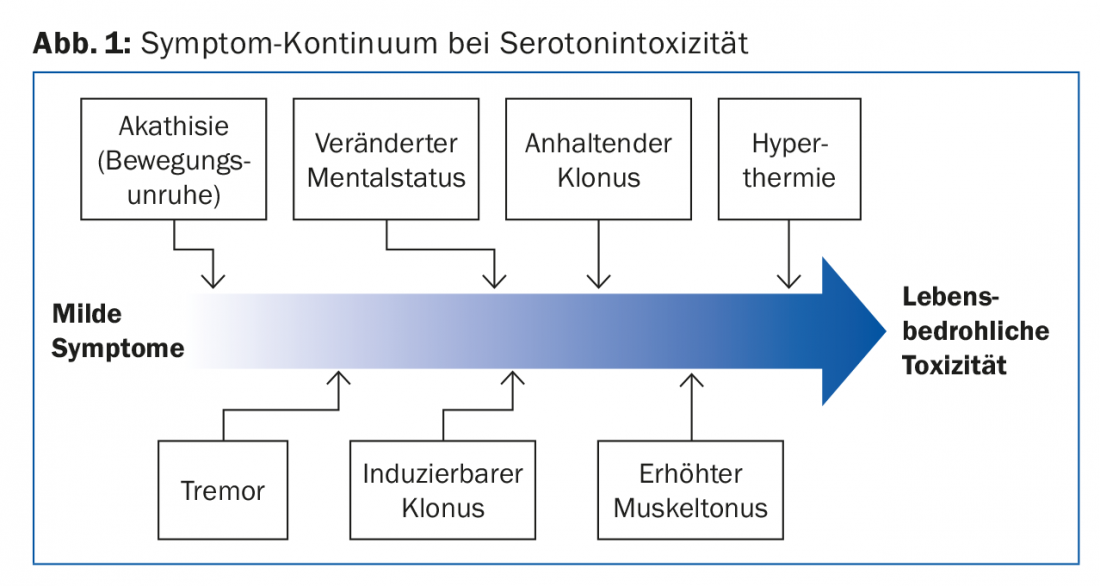
Interpretação: “Se houver suspeita de toxicidade serotonérgica ou de síndrome de serotonina, os sinais motores extrapiramidais devem ser verificados para além dos sinais de disfunção autonómica e cognitiva”, diz o PD Dr. Michael Bodmer, chefe do Departamento de Medicina Interna, Hospital Cantonal Zug. De facto, o paciente mostrou reflexos aumentados e clonagem induzível.
Um homem de 46 anos de idade com depressão grave tratado com 100 mg/d de sertralina por dia é administrado dextrometorfano (Nyquil®: 30 mg/30 ml e doxilamina/paracetamol) na farmácia e bebe 240 ml durante uma noite. No dia seguinte apresenta ao departamento de emergência com BP 155/89 mmHg, pulso 110/min e temperatura 39°C, bem como pupilas dilatadas, hiperreflexia, tremor e aumento do tónus muscular nas extremidades inferiores.
Interpretação: “O mais tardar na hipertermia, a toxicidade aguda da serotonina, que se deve a uma oferta excessiva de serotonina na fenda sináptica, torna-se perigosa ou ameaçadora de vida. O efeito é rápido e dependente da dose. Podem ocorrer sintomas leves e não específicos no início”, explicou o orador. Inicialmente, deparamo-nos frequentemente com sinais gastrointestinais (inchaço, irregularidades nas fezes, possivelmente diarreia). A figura 1 mostra o continuum dos sintomas ligeiros até aos que ameaçam a vida. O fenómeno geralmente só se torna relevante quando duas substâncias são tomadas. Entre os mais conhecidos e mais comuns na vida quotidiana estão os mais conhecidos:
- Antidepressivos: inibidores (selectivos) da recaptação de serotonina, antidepressivos tricíclicos, extractos de Hypericum (SRI), Moclobemida
- Analgésicos opióides: aqui especialmente tramadol (SRI e serotonina de libertação).
- Vários: Por exemplo, linezolida (inibidor da MAO A), dextrometorfano, clorfenamina.
Hiperkalaemia
Um homem de 82 anos com insuficiência cardíaca NYHA IV é hospitalizado (BP 110/90 mmHg, pulso 100/min, saturação 90% abaixo de RL, murmúrio pulmonar secundário descontínuo bilateralmente, veias do pescoço congestionadas). O seu historial médico inclui espironolactona 25 mg (1-0-0), ramipril 5 mg (1-0-1), aspirina cardio 100 mg (1-0-0), metoprolol 100 mg (1-0-1) e torasemida 10 mg (2-0-0).
Interpretação: “A hipótese de trabalho da hipercalemia era compatível com os resultados do ECG. No laboratório, encontrámos uma forma grave com 8,2 mmol/l (normal seria 3,6-4,5 mmol/l) bem como uma insuficiência renal grave com uma depuração calculada de creatinina (eGFR) de acordo com Cockcroft-Gault de 29 ml/min”, diz o Dr. Bodmer. A figura 2 dá uma visão geral das causas mais importantes da hipercalemia.
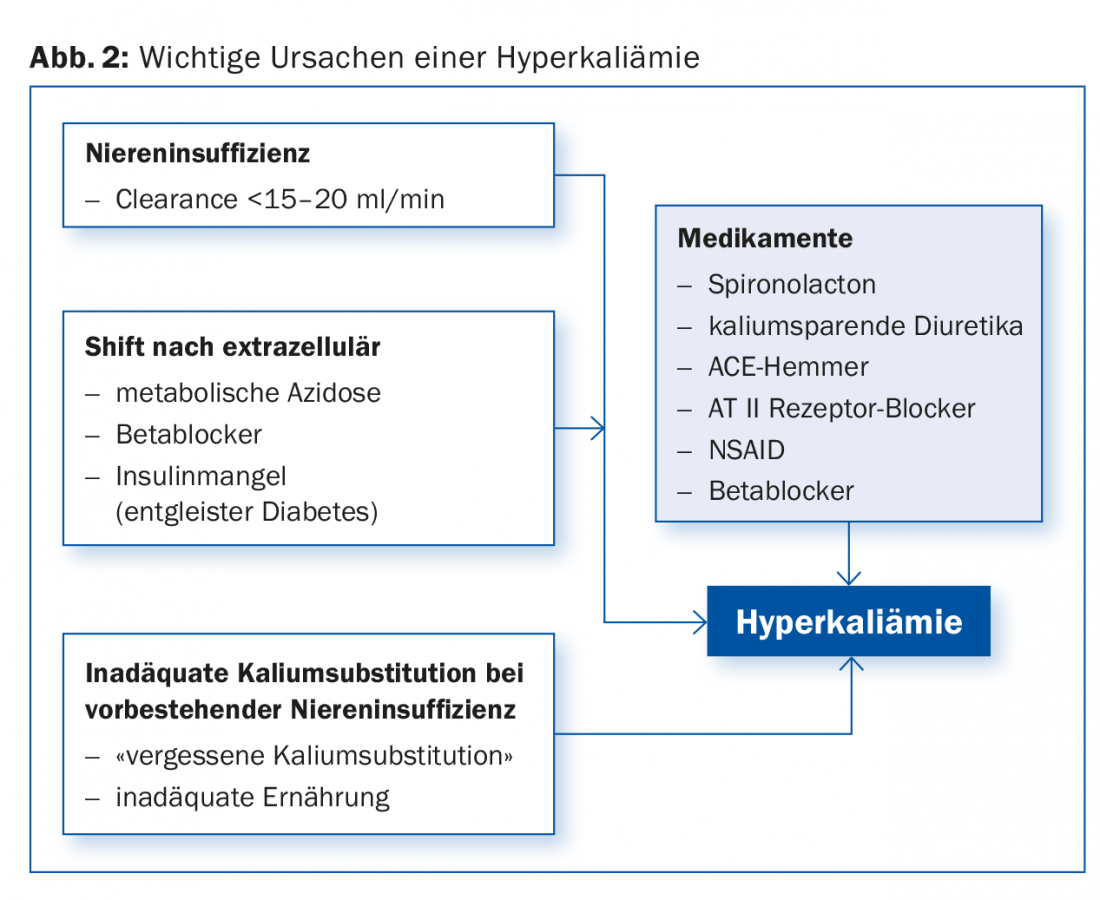
Desde o estudo de RALES, que demonstrou um benefício de sobrevivência da espironolactona em casos graves de IH sintomática com fracção de ejecção deficiente, as prescrições de espironolactona têm aumentado de forma constante. Os inibidores da ECA são indicados adicionalmente neste grupo de doentes. Contudo, a combinação com inibidores da ECA, antagonistas da angiotensina II, bem como diuréticos com potássio, indometacina, trimetoprim e outras drogas causadoras de hipercalemia pode levar a uma hipercalemia com risco de vida. Existem provas epidemiológicas de que as hospitalizações e as taxas de mortalidade devido à hipercalemia também aumentaram desde RALES [1]. Outro caso ilustra o problema.
Um diabético tipo 2 de 64 anos com insuficiência cardíaca sistólica apresenta uma fraqueza geral. Anteriormente, tinha tomado trimethoprim/sulfamethoxazole durante sete dias devido à pielonefrite. A anamnese revela um estado pós enfarte do miocárdio e hipertensão arterial. Recebe lisinopril, metoprolol, furosemida e insulina. O laboratório mostra uma marcada hipercalemia.
Interpretação: Os seguintes factores de risco podem desempenhar um papel no paciente: Em primeiro lugar, a insuficiência cardíaca predispõe a redução do volume de sangue arterial (menos fluxo urinário distal-tubular, menos secreção de potássio). Em segundo lugar, a diabetes está frequentemente associada ao hipoaldosteronismo ou resistência à aldosterona. A acidose metabólica, por sua vez, predispõe à hipercalemia e à lisinopril, levando directamente à diminuição da libertação de aldosterona. Finalmente, deve-se mencionar o trimetoprim, que como diurético economizador de potássio tem uma eficiência comparável à do amilorida. A adição desta última droga foi provavelmente decisiva para a hipercalemia neste caso [2].
NOAC
Um epiléptico de 53 anos (tomando 600 mg de carbamazepina de doze em doze horas) recebe uma profilaxia de trombose no pós-operatório após a implantação de uma prótese de joelho, primeiro com enoxaparina, depois, com o passar do tempo, mudada para rivaroxaban 10 mg/d (porque o doente não quer injecções). Após a descarga, sofre de problemas respiratórios agudos dentro de dias. É encontrada uma embolia pulmonar.
Um epiléptico de 45 anos chega à ala de emergência com a perna inchada. A diferença circunferencial é de 3,5 cm, há uma coloração lívida e ternura de bezerro. Finalmente, a trombose venosa profunda é diagnosticada e o rivaroxaban 20 mg/d é iniciado. No curso, após seis dias de flegmasia coerulea dolens na perna direita.
Interpretação: “Antes de mais, é visível, neste último caso, que a dose inicial de rivaroxaban foi escolhida de forma incorrecta. Em segundo lugar, a carbamazepina é um potente indutor de CYP 3A4 e P-glycoprotein. Pode portanto reduzir as concentrações plasmáticas de substâncias concomitantemente administradas que são metabolizadas principalmente através do CYP 3A4”, disse o orador.
O Rivaroxaban é metabolizado por CYP 3A4 e CYP 2J2 a uma boa extensão de %–65%. A administração simultânea de rivaroxaban e indutores fortes de CYP 3A4 como a rifampicina, fenitoína, fenobarbital, erva de São João ou mesmo carbamazepina pode assim levar a uma concentração plasmática reduzida de rivaroxaban. “Um historial de medicação é portanto obrigatório quando se administra NOAC”, observou o Dr. Bodmer. “Especialmente com rivaroxaban e apixaban, a comedicação com fortes indutores de CYP 3A4 e/ou P-glycoprotein, mas também com inibidores, deve ser evitada. Estes últimos incluem, por exemplo, ketoconazole ou ritonavir. Podem aumentar a concentração plasmática de NOAC a um nível clinicamente relevante”.
Com edoxaban, deve ser evitada a comedicação com inibidores fortes de P-glicoproteína. Em estudos farmacocinéticos, a administração concomitante de edoxaban e dos inibidores de P-gp ciclosporina, claritromicina, eritromicina, quinidina ou verapamil resultou no aumento das concentrações plasmáticas de edoxaban.
Absorção de antibióticos
Uma mulher de 62 anos de idade a metformina, lisinopril/HCT, ibandronato e Calcimagon D-3 é prescrita ciprofloxacina (2×500 mg/d p.o. durante uma semana) para a pielonefrite descomplicada. Além disso, ela toma o gel Riopan®. Onde está o perigo aqui?
Interpretação: “Tanto o uso de cálcio como de antiácidos pode ser problemático em combinação com um antibiótico”, explicou o perito. “Por onde as preparações de cálcio ainda têm um desempenho um pouco melhor”. A potencial perda de efeito do antibiótico baseia-se em catiões polivalentes (quelatos) e na redução da solubilidade/precipitação com antiácidos [3,4]. A ciprofloxacina e a norfloxacina são mais afectadas pela interacção. Estes antibióticos, em particular, devem ser tomados duas horas antes da ingestão de cátions polivalentes.
Mensagens Take-Home
Em St. Gallen, o PD Dr. Michael Bodmer deu uma visão geral dos perigos e armadilhas das interacções medicamentosas. Utilizou estudos de caso para guiar os visitantes do Simpósio de Emergência da Suíça Oriental através deste tópico complexo. Tratava-se de medicamentos que também são frequentemente prescritos na prática. O foco foi em pacientes idosos multimórbidos com regimes medicamentosos complexos. O médico de família, como primeiro ponto de contacto, desempenha aqui um papel decisivo.
Fonte: East Switzerland Emergency Symposium, 16 March 2017, St. Gallen
Literatura:
- Juurlink DN, et al: Taxas de hipercalemia após a publicação do Estudo de Avaliação de Aldactone Aleatorizado. N Engl J Med 2004 Ago 5; 351(6): 543-551.
- Palmer BF, Clegg DJ: Hiperkalemia. JAMA 2015 Dez 8; 314(22): 2405-2406.
- Sahai J, et al: A influência da administração crónica de carbonato de cálcio na biodisponibilidade da ciprofloxacina oral. Br J Clin Pharmacol 1993 Mar; 35(3): 302-304.
- Nix DE, et al: Efeitos dos antiácidos de alumínio e magnésio e da ranitidina na absorção da ciprofloxacina. Clin Pharmacol Ther 1989 Dez; 46(6):700-705.
PRÁTICA DO GP 2017; 12(4): 52-54











