Os agonistas receptores de GLP-1 (AR) têm sido utilizados na terapia de pacientes com diabetes desde 2005. Para os pacientes, a sua introdução foi um marco, uma vez que as ARs GLP-1 têm a grande vantagem de serem redutoras de peso* e têm pouco risco de hipoglicémia intrínseca. Do mesmo modo, os efeitos cardioprotectores fazem dela uma arma valiosa contra a diabetes mellitus. Em breve, a aplicação oral também será possível pela primeira vez.
Entretanto, estão disponíveis diferentes classes de substâncias em terapia antidiabética para cada factor fisiopatológico. A partir disto, o medicamento antidiabético mais benéfico para certas doenças adicionais pode ser especificamente seleccionado. Por exemplo, se um doente já tiver sofrido um enfarte do miocárdio ou tiver um perfil de alto risco para um, ou se tiver danos de órgãos terminais, isto influenciará a escolha da terapia antidiabética. Além disso, os efeitos sinérgicos podem ser explorados com combinações de drogas, tais como a combinação de agonistas receptores de GLP-1 com insulina. Os efeitos sinérgicos desta combinação incluem
- Redução de HbA1c
- Redução de peso
- dose de insulina mais baixa
- menor risco de hipoglicémia
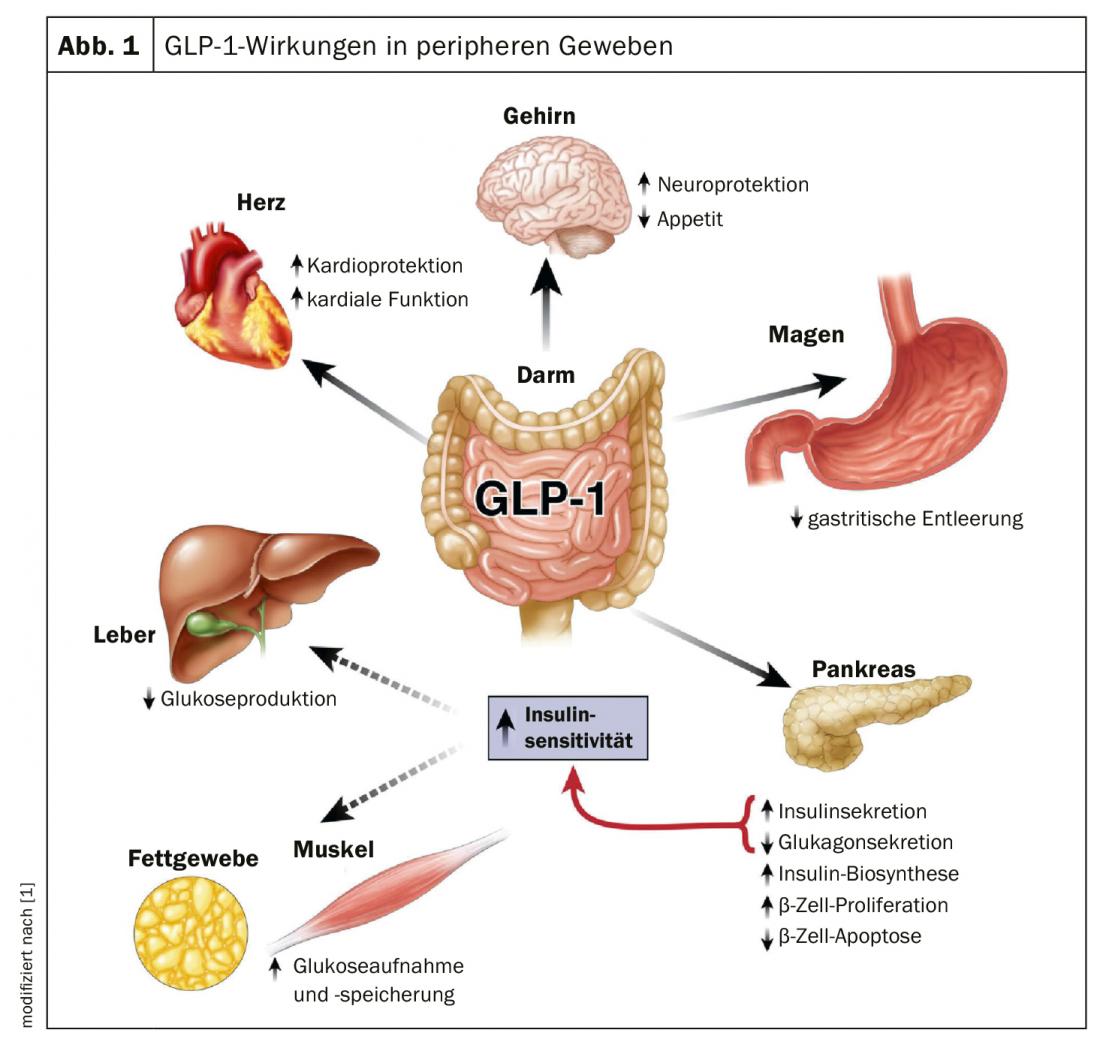
A GLP-1 (peptídeo tipo glucagon 1) é uma “jaqueta de todos os comércios”, como explicou o Dr. Stefan Fischli do Hospital Cantonal Lucerna: não é apenas uma hormona que reduz o açúcar no sangue, mas também leva à secreção de insulina. Isto é tipicamente dependente do glucose-dependente, o que significa que a insulina só é segregada quando os níveis de glicose são elevados. Quando é profundo, isto não acontece. “E isso, claro, é uma das grandes vantagens dos agonistas receptores de GLP-1: não tem de se preocupar com a hipoglicemia, e não tem de treinar especificamente os pacientes, por exemplo, sobre condução e tráfego rodoviário”. Outras vantagens incluem a redução da secreção de glucagon e o estímulo da síntese de insulina, entre outras (Fig. 1). Uma AR GLP-1 também pode ser administrada em insuficiência renal avançada (GFR <30 ml/min).
Há agora um grande número de preparações GLP-1 no mercado. A dica do Dr. Fischli para os colegas: olhar para os preparativos na perspectiva da meia-vida. Há preparações que podem ser aplicadas diariamente (exenatide, liraglutido, lixisenatide) e semanalmente (exenatide LAR, dulaglutido, semaglutido). Consoante a meia-vida, o mecanismo de acção também difere um pouco. “Pode lembrar-se: Quanto mais curta for a meia-vida, mais inibido é o esvaziamento gástrico e mais afectados são os níveis de glucose no sangue pós-prandial”. As preparações semanais têm naturalmente uma semi-vida muito mais longa, todas estas preparações levam a uma maior diminuição da glicemia em jejum, mas não influenciam tanto os valores pós-prandial. Além disso, certas preparações podem ser combinadas com insulina: Exenatide, liraglutido, lixisenatide e semaglutido são combinações oficialmente aprovadas de acordo com o SL.
Comparação com outros medicamentos antidiabéticos
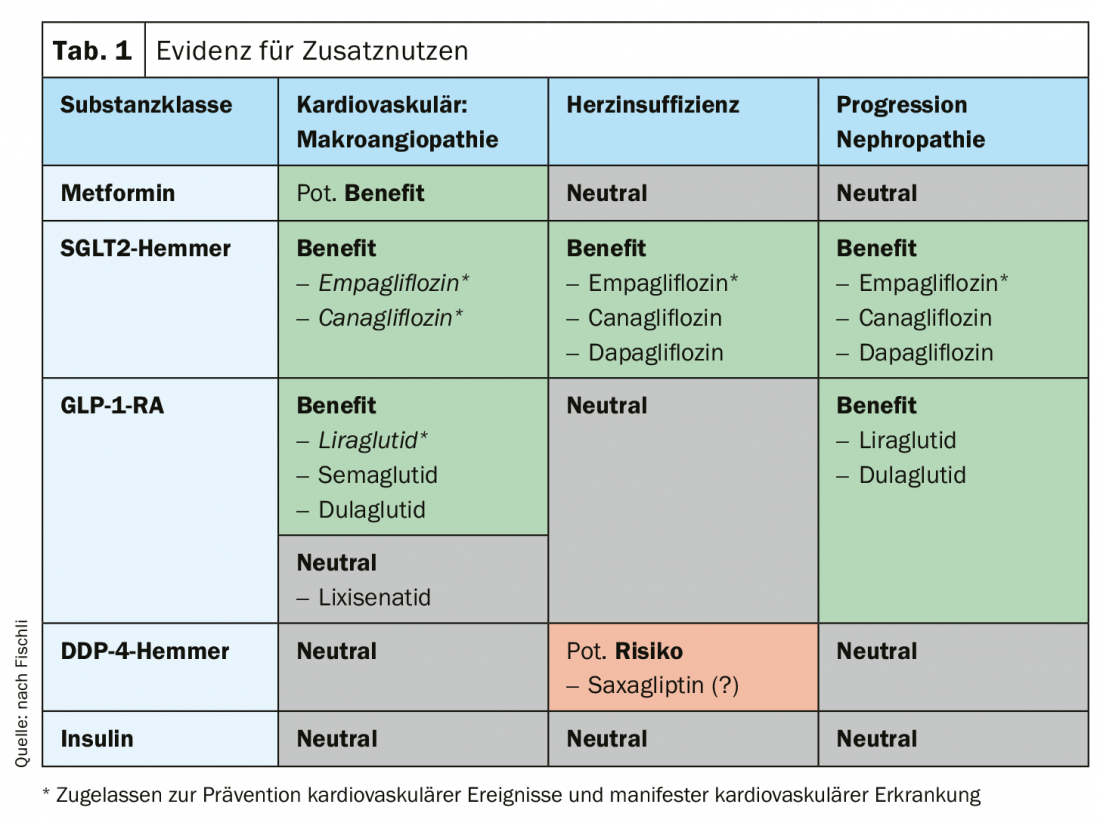
Ao seleccionar o medicamento antidiabético, as directrizes recomendam ser orientadas pelas doenças concomitantes dos pacientes e, cada vez mais, também pelos benefícios adicionais. Na ausência de contra-indicações, a metformina continua a ser a substância de base. No entanto, se o paciente estiver em alto risco cardiovascular ou tiver estabelecido doença CV, é aconselhável um agonista receptor GLP-1 com benefício adicional CV (liragliflutido, semaglutido, dulaglutido) ou um inibidor SGLT2 correspondente (empagliflozina, canagliflozina). Se o doente tiver insuficiência cardíaca ou nefropatia, é indicado um inibidor SGLT2 (empagliflozina, dapagliflozina, canagliflozina). Na ausência de tais factores de risco, o foco do tratamento pode ser a prevenção da hipoglicémia (inibidores DDP-4, inibidores SGLT2, GLP-1-RA) ou a redução do peso* (inibidores GLP-1-RA, SGLT2) (separador. 1).
* As GLP-1-RAs não são indicadas para a perda de peso quando usadas como agentes antidiabéticos.
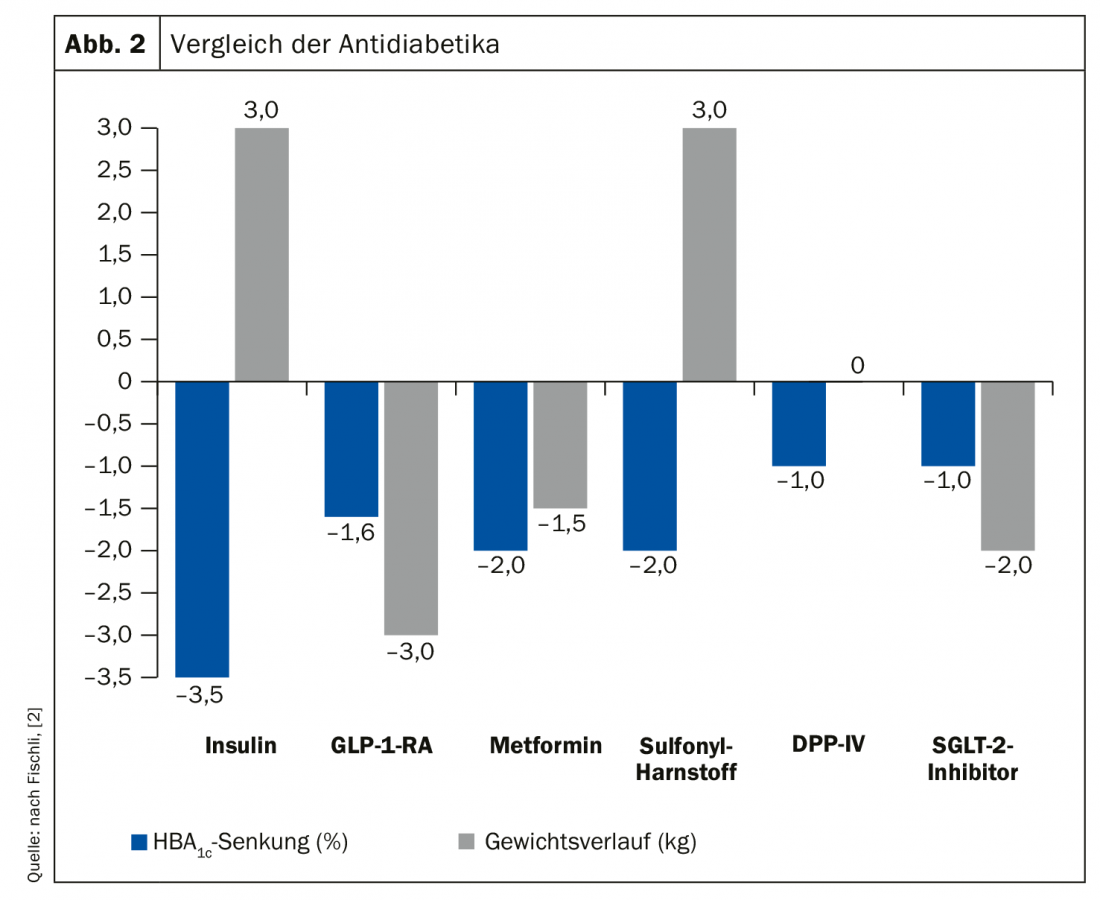
Com as várias possibilidades de terapias antidiabéticas, deve-se estar sempre consciente do que se pode conseguir exactamente com um tratamento. Uma comparação das diferentes opções (Fig. 2) mostra que com a insulina como o medicamento antidiabético mais forte, praticamente toda a diabetes pode ser controlada, mas ao preço de um forte aumento de peso. Uma GLP-1-RA, por outro lado, tem uma redução de HbA1c mais fraca mas ainda muito decente e, adicionalmente, tem um efeito de redução de peso no lado positivo. A sulfonilureia, semelhante à metformina, tem uma redução convincente de HbA1c, mas está novamente associada ao aumento de peso e a um risco acrescido de hipoglicemia. Em princípio, diz o Dr. Fischli, é possível combinar todas estas substâncias com excepção dos agonistas receptores de GLP-1 e inibidores de DDP-4. Por um lado, esta combinação não é permitida, mas, por outro lado, não faz sentido fisiopatológico. Actualmente, a combinação do inibidor GLP-1-RA e SGLT2 ainda não está aprovada pelo sistema de seguro de saúde.
A GLP-1 oral está a chegar
Num novo desenvolvimento, o lançamento do primeiro agonista receptor oral GLP-1 foi anunciado para o Outono de 2020. O princípio funcional: Semaglutide é revestido com o chamado melhorador de absorção (SNAC). Este SNAC provoca um aumento do pH local na área da mucosa gástrica para que esta não seja decomposta. Este aumento requer também uma solubilidade melhorada para que o semaglutido possa então ser absorvido através da mucosa gástrica. Apenas cerca de 1% do semaglutido é absorvido, o que significa que é necessária uma dose inicial mais elevada. Mas alcança-se com ele os mesmos níveis de soro que com a aplicação por injecção. Os pacientes que não se podem imaginar a injectar regularmente têm assim a opção de aceder aos benefícios desta terapia com o agonista receptor de GLP-1 administrado oralmente. A preparação é tomada diariamente, com água com o estômago vazio 30 minutos antes da próxima ingestão de alimentos. Semelhante à toma de hormonas da tiróide, como explicou o Dr. Fischli.
Fonte: Forum for Continuing Medical Education/WebUp “Fresh wind in the new decade: advances in the therapy of type 2 diabetes thanks to GLP-1 receptor agonists”, 16.07.2020; www.fomf.ch/webup/diabetes-mellitus-typ-2-fokus-16-07-20
Literatura:
- Baggio LL, Drucker DJ: Biologia de Incretins: GLP-1 e GIP. Gastroenterologia 2007; 132: 2131-2157; doi: 10.1053/j.gastro.2007.03.054.
- Adaptado de Nathan: Diabetes Care 2009; Kendall: Am J Med 2009; Madsbad: Expert Rev Endocrinol Metab 2009; Richter: Cochrane Database 2009; Inzucchi: Diabetes Care 2015; Aroda: Clin Ther 2012; Meneghini: JCEM 2011; Vasilakou et al: Ann Int Med 2013.
HAUSARZT PRAXIS 2020; 15(8): 21-22 (publicado 16.8.20, antes da impressão).