O congresso deste ano da Sociedade Suíça de Dermatologia e Venereologia (SGDV) teve lugar em Genebra no final de Agosto. Para além das principais palestras sobre tópicos importantes e da exposição de posters, as apresentações de casos das clínicas universitárias dermatológicas foram particularmente interessantes – não só foram apresentados pacientes, mas também algoritmos de diagnóstico e directrizes terapêuticas.
O pessoal da Clínica de Dermatologia do Hospital Universitário de Basileia centrou as suas apresentações de casos nas lesões da mucosa oral.
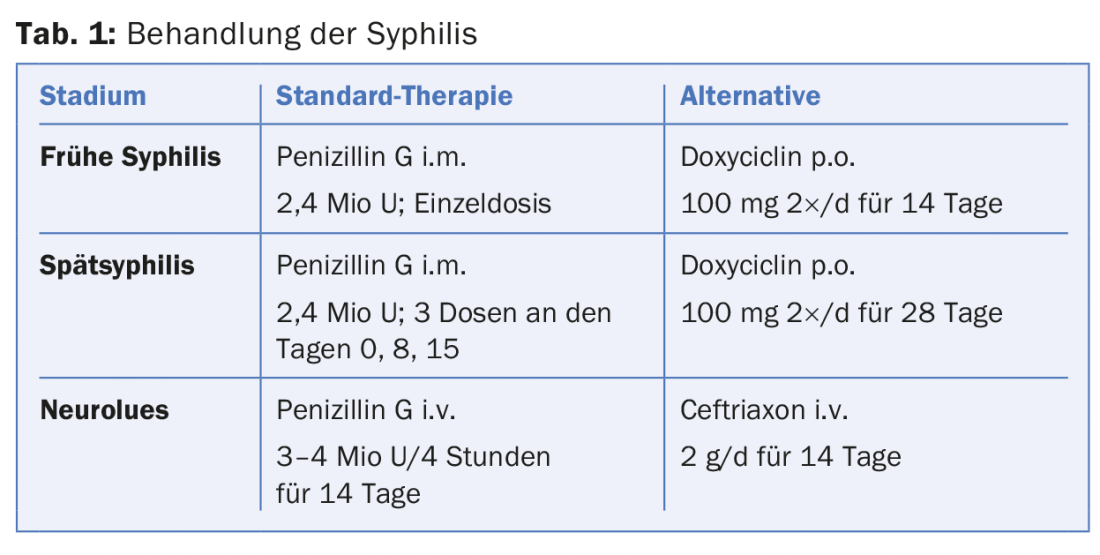
Um importante diagnóstico diferencial para ulcerações na boca é a sífilis: 12-14% de todos os pacientes com sífilis de fase I presentes com úlceras intra-orais ou periorais. Os homens que têm relações sexuais com homens (HSH) estão particularmente em risco: 54% dos doentes com sífilis são HSH. Se a sífilis for diagnosticada precocemente, a terapia é geralmente simples (tab. 1). É importante procurar adicionalmente outras doenças sexualmente transmissíveis, especialmente o VIH.
Estomatite de Candida – um camaleão
A candíase oral é um verdadeiro camaleão, pois as lesões podem apresentar-se com revestimentos brancos ou mucosas avermelhadas, atróficas ou inflamadas, agudas ou crónicas:
- Candíase branca: pseudomembranosa aguda ou cronicamente hiperplástica (leucoplasia);
- Candíase eritematosa: vermelhidão atrófica (dor ardente, comum em portadores de dentaduras), glossite rombóide mediana, quelite angular, eritema gengival (comum em doentes com VIH).
Em doentes imunocompetentes, a terapia consiste na administração de 100-200 mg/d fluconazol durante 7-14 dias; o “disparo único” já não é praticado. Se existirem germes resistentes ao fluconazol, administrar 100-200 mg/d itraconazol durante até 28 dias, mais suspensão posaconazol.
Aphthae – inofensivo ou ponta de um iceberg?
As afetas são lesões comuns da mucosa oral, mas apenas muito poucos pacientes vão ao médico. No entanto, a estomatite afta recorrente (RAS) pode ser muito problemática, especialmente se a afta ocorrer várias vezes por mês ou se houver afta complexa (mais de três afta ao mesmo tempo). Pensa-se que as afetas ocorrem devido a disfunções do sistema imunitário local, desencadeadas por infecções, traumas mecânicos, hipersensibilidade a certos alimentos, flutuações hormonais, deficiências de vitaminas ou minerais, stress ou factores genéticos.
As afetas são também o sintoma mais comum da doença de Behçet: As afetas são o primeiro sintoma em 89% dos pacientes; úlceras genitais (14,2%), eritema nodoso (5,7%) e envolvimento ocular (4,2%) são significativamente menos comuns.
Em pacientes com afetas recorrentes, é importante excluir primeiro uma doença subjacente (VIH, doença inflamatória crónica intestinal, neutropenia, desnutrição, etc.). Uma vez estabelecido o diagnóstico do RAS, existem várias opções de tratamento com diferentes níveis de evidência (Tab. 2). Antes de mais, é importante informar e educar o paciente para evitar possíveis gatilhos para a aphthae. Os esteróides locais, possivelmente também esteróides sistémicos durante alguns dias a semanas, normalmente ajudam.

Os oradores também defenderam um ensaio terapêutico com colchicina: começar com 0,5 mg/d, + 0,5 mg/d cada quinzena até à dosagem de 3× 0,5 mg/d. Durante as primeiras seis semanas, o hemograma é verificado de duas em duas semanas, depois de três em três meses. Deve ser dada especial atenção a qualquer insuficiência renal e às interacções com os inibidores de CYP3A4. Os sinais de intoxicação são náuseas, vómitos e diarreia.
Poros pequenos – grande efeito
O Prof. Yogehavar N. Kalia do Instituto de Farmácia da Universidade de Genebra está a trabalhar, entre outras coisas, nas terapias tópicas do futuro. Ele relatou a sua investigação actual no Congresso do SGDV numa palestra chave.
A pele forma uma protecção muito eficaz contra o ambiente, mas também impede a penetração de agentes terapêuticos. Apenas substâncias lipofílicas podem penetrar na pele. No entanto, a lipofilicidade dos diferentes ingredientes activos difere muito. E a penetração de um medicamento na pele não garante que chegará ao seu destino se, por exemplo, ficar “presa” nas camadas mais altas da pele. Foram desenvolvidas várias estratégias para superar a função de barreira da pele: Optimização da forma galénica, aplicação de energia (iontoférese, ondas fotomecânicas, etc.) e também técnicas mecânicas e físicas minimamente invasivas (microneedling, laser, aplicações térmicas).
O grupo de investigação do Prof. Kalia está a investigar novas tecnologias que reversivelmente baixam a barreira cutânea para que moléculas que anteriormente não podiam ser aplicadas através da pele possam ser administradas por via transdérmica. Uma destas tecnologias é o P.L.E.A.S.E.® (Painless Laser Epidermal System). Este sistema utiliza um laser Er:YAG que cria micro-canais (poros) no estrato córneo através da vaporização de moléculas de água. Quanto mais destes poros existirem e quanto mais profundos forem, mais forte será a absorção do ingrediente activo.
Fonte: 98ª Reunião Anual da Sociedade Suíça de Dermatologia e Venereologia (SGDV), 25-27 de Agosto de 2016, Genebra
PRÁTICA DE DERMATOLOGIA 2016; 26(5): 34-35