As causas das alterações medulares nas vértebras são múltiplas. Noxae inflamatória, tumoral e traumática como gatilhos levam geralmente a edema esponjoso. No contexto de condições vertebrais degenerativas, edema espongioso, fatificação ou esclerose podem ser documentados em termos de morfologia da imagem. A tomografia por RM, em particular, é o método de escolha aqui.
As lesões degenerativas da medula vertebral são quase sempre acompanhadas por alterações degenerativas do disco e são o resultado de fissuras das interfaces com oedema espongioso resultante ou da germinação de tecido fibrovascular [1]. Neste caso, as interfaces corticais parecem intactas nos exames de imagem, em contraste com a espondilodiscite, que está associada a alterações ósseas, especialmente a destruição das placas vertebrais finais. As alterações medulares crónicas e agudas também podem ser detectáveis simultânea e multi-segmentar [2,3]. As alterações podem ocorrer na coluna cervical, torácica e lombar, principalmente na lombar. A extensão da degeneração e a carga determinam os sintomas, que podem ser lombares ou lumboischialgiformes de intensidade variável.
O edema ósseo cancelado devido a trauma pode também ocorrer após contusões espinais, após chicotadas como resultado de compressão segmentar ou em ligação com fracturas (por exemplo, sinterização osteoporótica). Estas reacções da medula óssea, também chamadas “contusões ósseas” [4], visualizam o edema de medula óssea induzido traumaticamente, componentes sanguíneos, fracturas microtrabeculares e também processos reparadores iniciais com formação de tecido fibrovascular. A anamnese exacta indica o tipo de alterações traumáticas a serem esperadas.

As alterações degenerativas nos discos intervertebrais, spondyloses e spondylarthroses podem ser facilmente avaliadas utilizando a tomografia computorizada. Contudo, em comparação com a RM, a TC tem défices consideráveis na detecção de alterações medulares relacionadas com a carga, tais como o edema espongioso. Contudo, o diagnóstico de fractura pura é ainda o domínio da radiografia e especialmente da TC, mas as fracturas radiologicamente ocultas (microtrabeculares) só são detectadas por RM [4] ou como descobertas não específicas por cintilografia esquelética.
Os exames de ressonância magnética no diagnóstico esquelético, bem como noutras regiões de órgãos do corpo humano, foram apreciados logo após a sua introdução na rotina clínica. A diferenciação não invasiva das inflamações do sistema esquelético foi uma grande vantagem do método, para além da visualização multiplanar dos processos patológicos e da falta de exposição à radiação [5].
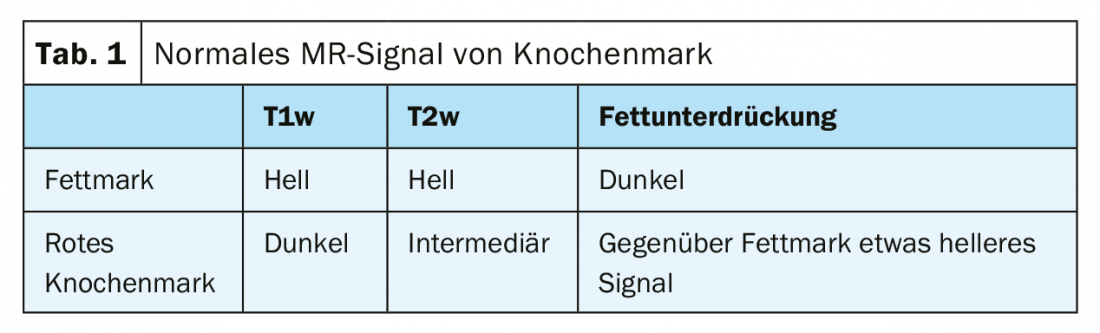
A medula óssea normal mostra um sinal de equivalência de gordura em adultos (Tab. 1), a medula óssea vermelha é diferenciável [6]. A aplicação intravenosa do meio de contraste não resulta em qualquer alteração relevante do sinal na cavidade medular saudável [7], enquanto que as áreas ósseas edemaciadas alteradas mostram um aumento do sinal independentemente da causa.
O padrão de propagação das alterações medulares patológicas pode ser patognomónico, especialmente também no caso de sementeira difusa das lesões no contexto de doenças tumorais, incluindo hematológicas, subjacentes. As doenças inflamatórias devem ser diferenciadas. Se tiverem ocorrido traumas e existirem sintomas clínicos claros, a RM é indicada para visualizar radiograficamente fracturas ocultas com “contusão óssea”. Isto aplica-se tanto ao esqueleto do tronco como à periferia do esqueleto [8].
As alterações degenerativas dos segmentos vertebrais somam-se às alterações do disco intervertebral e às reacções ósseas, que na fase aguda são acompanhadas por edema espongioso subcondral e, na fase crónica, por degeneração gorda subcondral espongiosa [6,9]. Estes mostram então a amplificação do sinal nas sequências T1w e T2w, verificada pela atenuação do sinal em medições com supressão de gordura. As aposições ósseas nas placas vertebrais no contexto de espondilose deformante e também artroses articulares facetadas são frequentemente detectáveis.
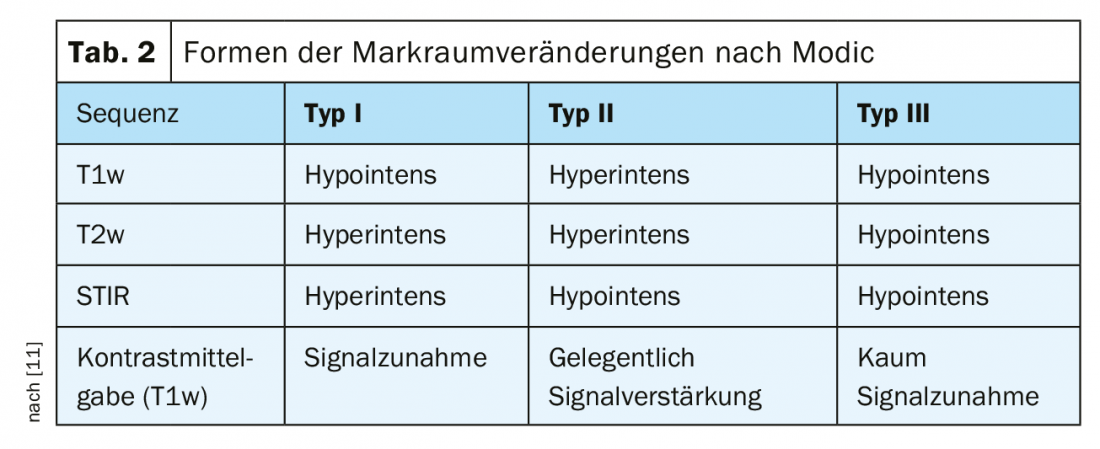
Podem distinguir-se três tipos de alterações medulares, classificadas de acordo com Modic [10], (Tab. 2), que mostram características nas sequências T1w e T2w [1].
Literatura:
- Burgener FA, Meyers SP, Tan RK, Zaunbauer W: Diagnóstico diferencial na ressonância magnética. Stuttgart, Nova Iorque: Georg Thieme Verlag 2002; 314.
- Erlemann R, Hoogeveen A: Espondilite e os seus diagnósticos diferenciais. Radiology up2date 2; 2012; 12: 163-184.
- Marshman LA, Metcalfe AV, Krishna M, Friesem T: As zonas de alta intensidade e as alterações modicas excluem-se mutuamente em discos degenerativos lombares sintomáticos? J Neurosurg Spine 2010; 12(4): 351-356.
- Breitenseher M: A Extremidade Inferior do MR-Trainer. Stuttgart, Nova Iorque: Georg Thieme Verlag 2003; 28.
- Paushter DM, et al: Ressonância magnética. Princípios e aplicações. Mes Clin North Am 1984; 68(6): 1393-1421.
- Sartor K: Neuroradiologie, Stuttgart, New York: Georg Thieme Verlag, 2ª edição completamente revista e ampliada 2001; 330.
- Brambs, H.-J. (ed.): Radiology Update ’04. mpm Pohlheim 2004; 11.
- Rummeny EJ, Reimer P, Heindel W (eds.): Tomografia de RM do corpo inteiro. Stuttgart, Nova Iorque: Georg Thieme Verlag 2002; 579.
- Thiel HJ: Diagnóstico por imagem seccional da coluna vertebral (1.10). Alterações medulares da coluna vertebral. MTA Dialog 2010; 11: 966-968.
- Boisson M, et al: Discopatia activa: uma realidade clínica. RMD Aberto 2018; 17: 4(1):e000660
- Stoller DW: Imagens de ressonância magnética em ortopedia e medicina desportiva. Volume dois – extremidade superior. Baltimore: Lippincott Williams&Wilkins, 3ª edição, 2007: 1980-1982.
PRÁTICA DO GP 2020; 15(2): 30-32