Um artigo de revisão com especial destaque para as possíveis manifestações cutâneas nas mãos e pés em colagenoses clássicas, tais como lúpus eritematoso, esclerodermia sistémica, dermatomiosite e síndrome de Sharp.
É bem conhecido que a clássica colagenoses lúpus eritematoso, escleroderma sistémico, dermatomiosite e síndrome de Sharp (sinónimo: colagenose mista) pode causar vários sintomas cutâneos e lesões de órgãos. Este artigo de revisão centra-se exclusiva e especificamente na área das mãos e pés, respectivamente nos possíveis sintomas de pele nas mãos e pés em colagenose.
O fenómeno de Raynaud
O fenómeno de Raynaud (sinónimo de doença de Raynaud, síndrome de Raynaud) é comum a quase todas as colagenoses, razão pela qual deve ser colocado antes das outras descrições como um fenómeno cutâneo superordenado nas mãos e nos pés. Isto é tipicamente entendido como um jogo característico de três cores das mãos desencadeado pelo frio ou stress emocional: branco, azul, vermelho, razão pela qual se fala também do chamado fenómeno tricolor . Baseia-se numa desregulação simpática do sistema nervoso autonómico, que causa vasoconstrição excessiva das arteríolas através dos receptores, o que leva primeiro à isquemia com dormência e dor nas áreas afectadas (branco) e depois à cianose devido à hipoxia (azul). Normalmente estes espasmos resolvem-se novamente, resultando na hiperaemia reactiva final com vermelhidão e formigueiro (vermelho). Apenas esta sequência característica de cores é definida como fenómeno de Raynaud e deve ser descrita na documentação do historial médico. A síndrome de Raynaud primária deve ser distinguida da síndrome de Raynaud secundária. Na síndrome de Raynaud primária, que ocorre muito mais frequentemente, não existe doença subjacente causal ou concomitante, ao contrário da síndrome de Raynaud secundária, que já se pode distinguir pelo aspecto clínico com envolvimento assimétrico de dedos individuais e pela detecção de anticorpos antinucleares. O fenómeno de Raynaud nas colagenoses é portanto, por definição, uma forma secundária.
Esclerodermia sistémica
Na esclerodermia sistémica (esclerodermia), as alterações cutâneas características aparecem nas mãos e nos pés numa fase relativamente precoce, razão pela qual uma suspeita de diagnóstico de esclerodermia sistémica pode muitas vezes ser feita apenas nesta base.
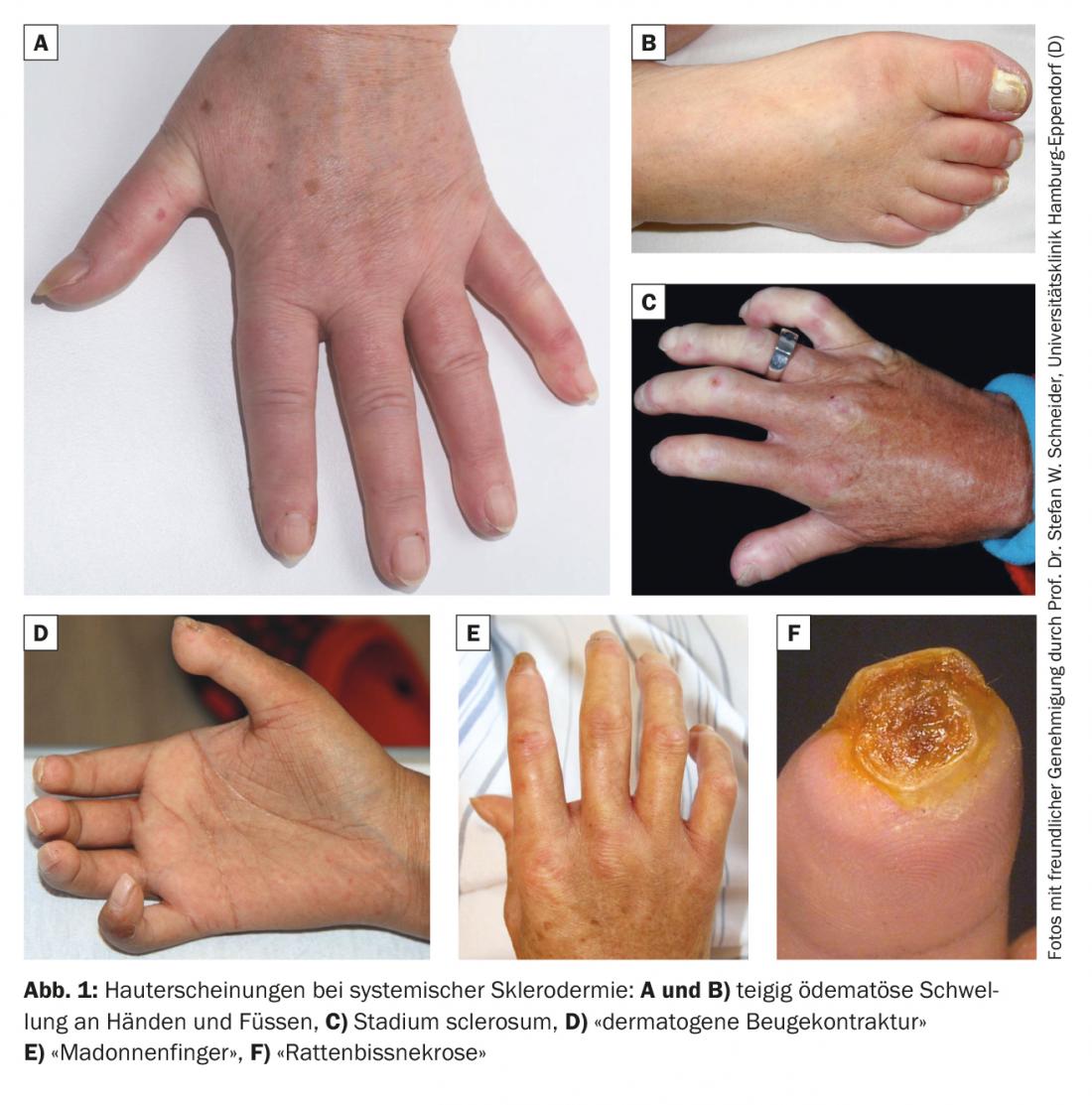
Clinicamente, é feita uma distinção entre uma fase edematosa com os dedos inchados e pastosos. (Fig. 1A e 1B) A partir da fase de desenvolvimento posterior do esclerócio com pele dos dedos cerosa endurecida e antiderrapante (esclerodactilia). (Fig. 1C). Na fase final, ocorre finalmente uma fixação em forma de garra e postura dos dedos (“contracturas dermatogénicas de flexão”). (Fig. 1D). Os dedos também se tornam visivelmente mais finos em direcção à ponta dos dedos, o que é adequadamente descrito com o termo “dedos da Madonna (Fig. 1E). Podem ocorrer distúrbios tróficos e necrose (“necrose da mordida de rato”) na extremidade distal (Fig. 1F). Os pregos também podem apresentar alterações tróficas em conformidade.
Em pacientes com esclerodermia, todas as patologias podem ser observadas sob o microscópio capilar, por vezes até simultaneamente. Tipicamente, no entanto, podem distinguir-se fases diferentes umas das outras (visão geral 1).

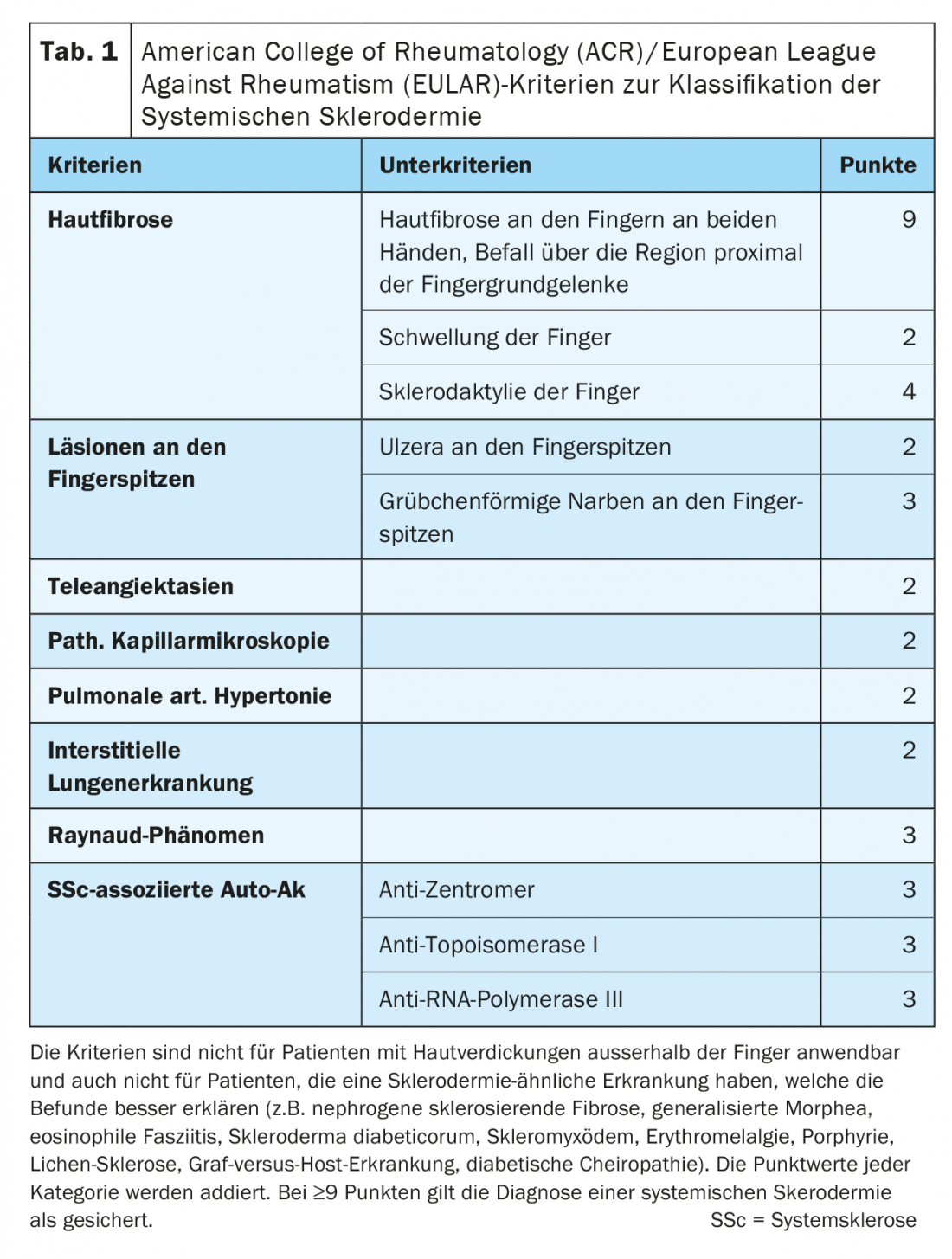
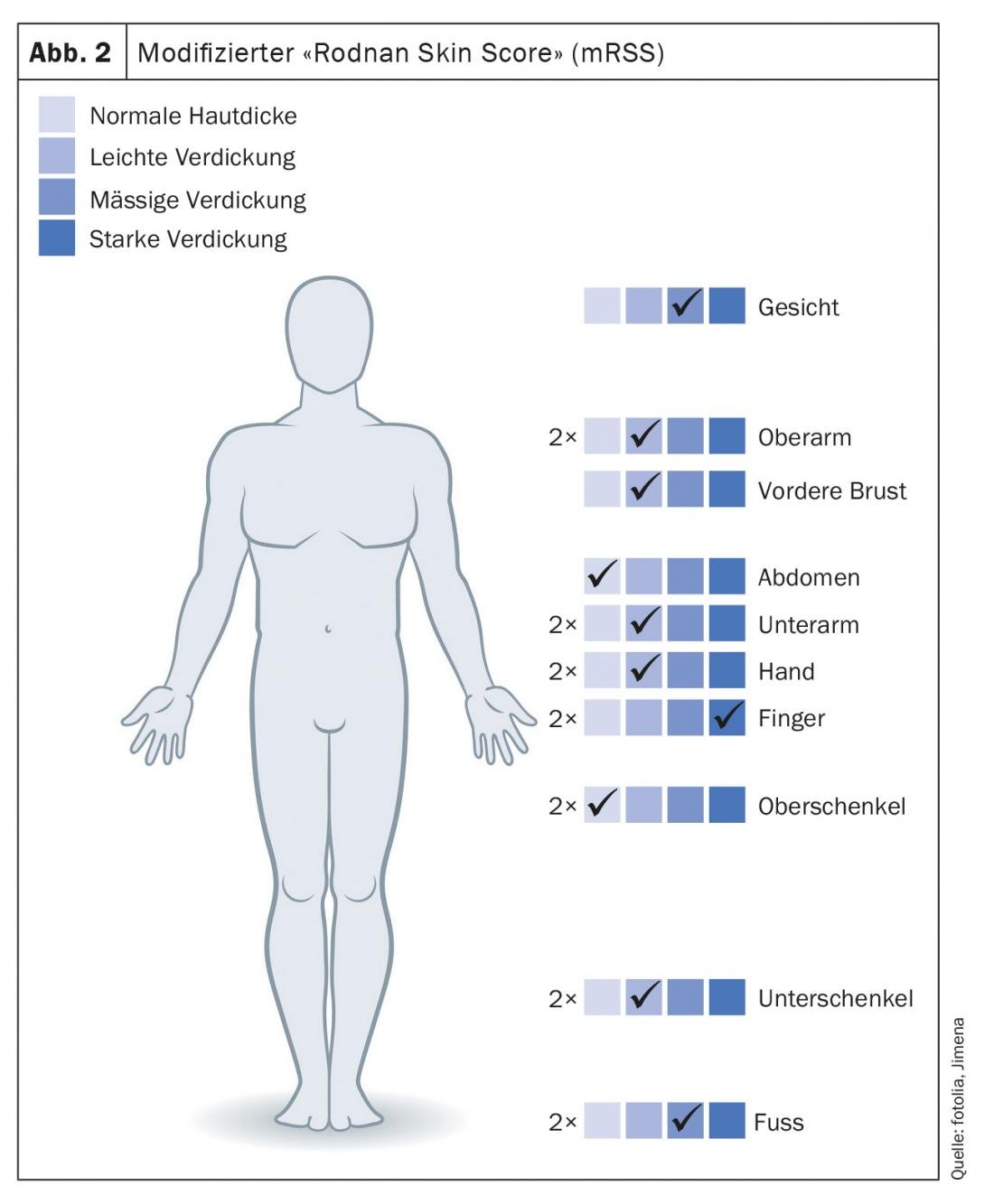
As alterações cutâneas nas mãos e nos pés, tão típicas da esclerodermia sistémica, reflectem-se também em conformidade nas “pontuações” e classificações para o diagnóstico e severidade. Com base nos critérios do American College of Rheumatology (ACR)/Liga Europeia Contra o Rheumatismo (EULAR), esclerodermia sistémica pode ser diagnosticada quase exclusivamente com base nas alterações cutâneas das mãos. (Tab. 1). O “Rodnan Skin Score” (mRSS) modificado de 1995 é ainda considerado o parâmetro de correlação mais bem validado para estimar o envolvimento dos órgãos, especialmente dos pulmões. Em 17 regiões, com mãos e pés representados um total de seis vezes, a esclerose cutânea é avaliada com uma pontuação de 0-3 (Fig. 2).
Lúpus eritematoso sistémico (LES)
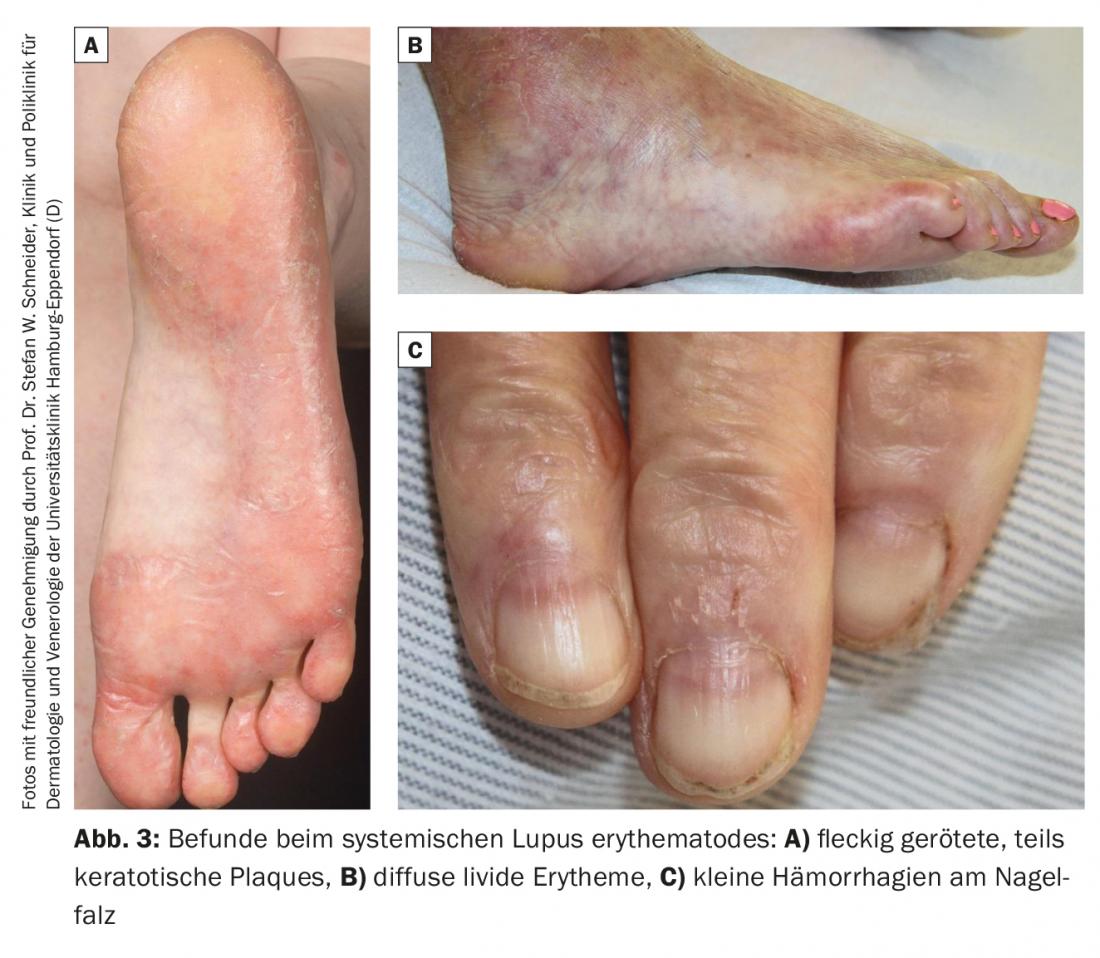
As alterações cutâneas nas mãos e pés são menos específicas no lúpus eritematoso sistémico do que na esclerodermia sistémica. Há livedo racemosa, vermelho desigual, placas queratóticas em parte nos lados dorsais dos dedos ou nas plantas (Fig. 3A), eritema difuso lívido na pálmae e nas plantas (Fig. 3B), bem como nas extremidades dos dedos e dos pés, telangiectasia periungual e na ponta dos dedos, e pequenas hemorragias na prega das unhas (Fig. 3C).
Na microscopia capilar, os doentes com LES apresentam geralmente uma imagem colorida com uma acumulação de várias alterações patológicas. Assim, as variações de calibre, “lama”, ramificação e alongamento são predominantes.
Chilblain lupus
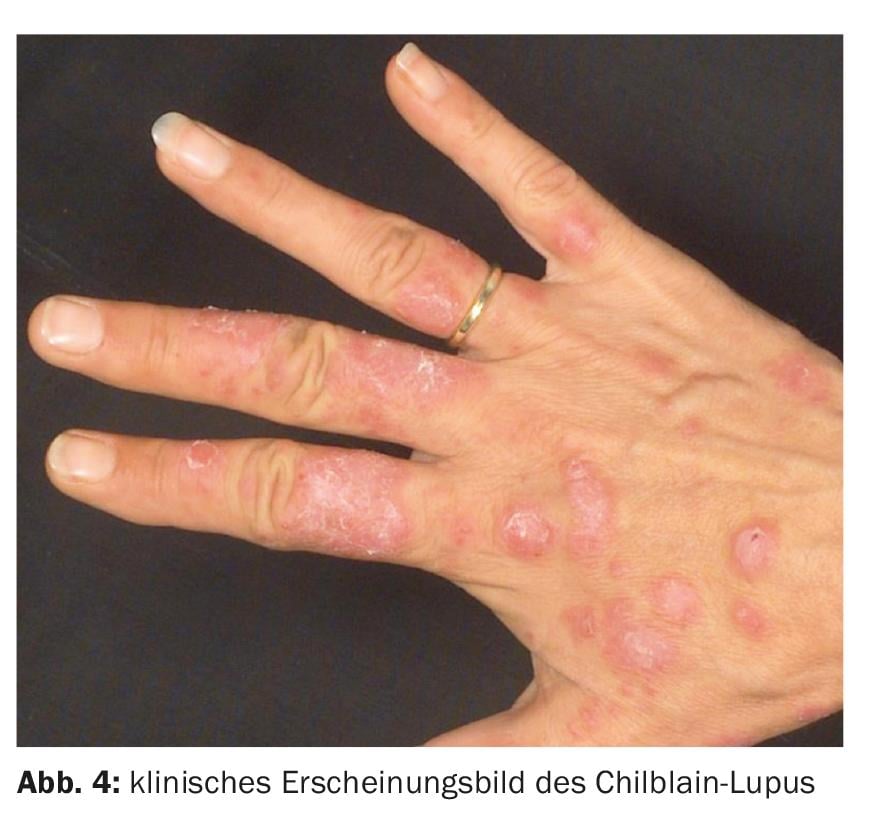
O lúpus de Chilblain é a rara variante adquirida do lúpus eritematoso cutâneo com placas tipo pernião, acral, induzidas a frio e diluídas por pressão, razão pela qual é também frequentemente negligenciada e não diagnosticada. Ocorre quase exclusivamente nas mulheres, especialmente na estação fria e em latitudes mais frescas – antes, com ou depois de outras manifestações de lúpus eritematoso cutâneo ou sistémico.
Nas fases iniciais, existem extensos inchaços vermelhos profundos, placas e nódulos que lembram as queimaduras do gelo (frieiras).
Ao longo dos anos, desenvolvem-se placas hiperqueratóticas avermelhadas-lívidas, borradas e claramente induzidas, quer lisas na superfície ou com escamação lamelar grosseira. Hiperaestesia, atrofia central, erosões ou rhagades sobre as partes dorsais das articulações dos dedos ou ulcerações extensas podem ocorrer (Fig. 4). Um curso sazonal é típico com uma acentuação clara dos sintomas cutâneos na estação fria e igualmente claro, mas normalmente não completo nos meses de Verão.
Em 2006, uma forma familiar de Chilblain lupus foi descrita pela primeira vez, que se baseia numa mutação do gene TREX1.
O laboratório mostra geralmente hipergammaglobulinemia. ANA: frequentemente positivo; antiphospholipid-Ak, anti SSA/Ro variavelmente positivo; ds-DNA: negativo; BSR acelerado. Variável: Diminuir C3 e C4. O diagnóstico é considerado confirmado se dois critérios principais e um critério secundário da síntese 2 forem preenchidos. O diagnóstico diferencial deve incluir frieiras verdadeiras (perniões), sarcoidose (lupus pernio), trombose e, menos frequentemente, crioglobulinemia, macroglobulinemia ou vasculite.

Dermatomiosite
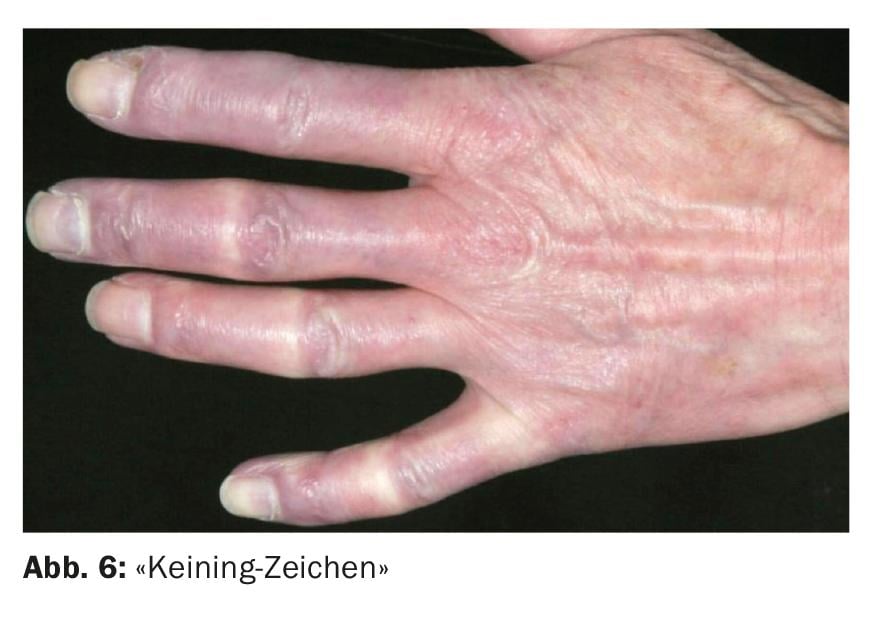
Os pacientes com dermatomiosite podem desenvolver sintomas cutâneos característicos nas mãos e pés. Os lados dorsais dos dedos mostram frequentemente pápulas brancas avermelhadas e porcelanas (“Gottron papules”) (Fig. 5). eritema periungual com telangiectasias e hemorragias de farpas, bem como hiperqueratose do eponíquio, cuja retracção é sentida como dolorosa e é chamada “sinal de Keining” (Fig. 6) . Além disso, os pregos podem apresentar-se como desbotados e sem brilho. A microscopia capilar mostra predominantemente ectasia capilar e hemorragia, sem rarefacção dos vasos. A relativa hiperaemia e o lento fluxo de sangue proporcionam a correlação microscópica com a visível descoloração lívida da pele.

Doença mista do tecido conjuntivo (síndrome de Sharp)
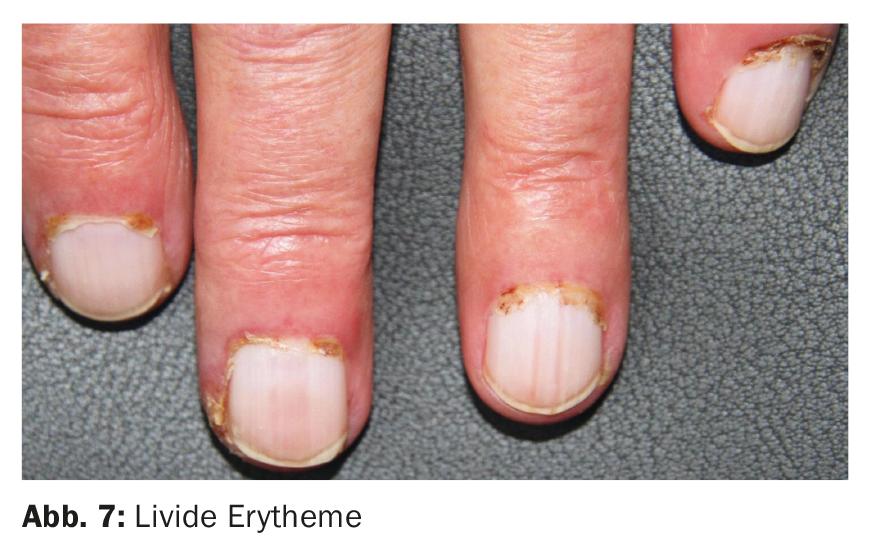
Dependendo da gravidade e dos principais sintomas, a síndrome de Sharp mostra mudanças de pele em parte específicas e em parte não específicas nas mãos e pés. A esclerodactilia é predominantemente encontrada em pacientes mais inclinados para a esclerodactilia sistémica. O eritema periungual com telangiectasia e eritema lívido (Fig. 7) são mais característicos da sobreposição de lúpus ou dermatomiosite.
Leitura adicional:
- Krieg T: Scleroderma. Dermatologia e Venereologia, 5ª edição, 676-689. Springer Verlag 2005.
- Meurer M: Lúpus eritematoso. Dermatologia e Venereologia, 5ª edição, 690-705. Springer Verlag 2005.
- Messer G: Dermatomiosite e outras doenças auto-imunes. Dermatologia e Venereologia, 5ª edição, 706-715. Springer Verlag 2005.
- Hunzelmann N, Krieg T: Scleroderma: Dermatologia, Venereologia e Alergologia, 6ª edição, 849-865. Springer Verlag 2012.
- Sticherling M, Kuhn A: Lupus erythematosus Dermatology, Venereology and Allergology, 6ª edição, 866-882. Springer Verlag 2012.
- Eming R: Dermatomiosite e outras doenças auto-imunes. Dermatologia, Venereologia e Alergologia, 6ª edição, 883-896. Springer Verlag 2012.
- Hunzelmann N: Esclerodermia sistémica. Der Hautarzt 2013; 64: 299-312.
- Persa OD, et al: Esclerodermia sistémica. Der Hautarzt 2015; 66: 599-603.
- Volc-Platzer B: Dermatomiosite – actualização. Der Hautarzt 2015; 66: 604-610.
- Günther C, Beisserter S: Lúpus eritematoso. Der Hautarzt 2015; 66: 611-616.
- Altmeyer’s Online Encyclopaedia. (www.enzyklopaedie-dermatologie.de)
- Sander S, et al: Taschenatlas der Kapillarmikrokopie, 3ª edição, 2008.
PRÁTICA DA DERMATOLOGIA 2022; 32(4): 10-13











