Quando os pacientes com DPOC sofrem exacerbações agudas, os antibióticos são frequentemente o tratamento de primeira linha. No entanto, a sua utilização está sempre associada ao risco de efeitos potencialmente desfavoráveis. Os investigadores investigaram a possibilidade de utilizar a medição do PRC para reduzir a necessidade de antibióticos antes de estes serem iniciados.
De acordo com as recomendações GOLD, os antibióticos (de acordo com os critérios Anthonisen) devem ser utilizados quer em doentes com os três sintomas cardíacos de aumento da dispneia, expectoração e expectoração purulenta, quer em doentes com dois destes sintomas, se o aumento da expectoração purulenta for um deles. Se um doente for tão gravemente afectado que tenha de ser tratado na unidade de cuidados intensivos, os antibióticos devem ser utilizados como uma questão de princípio e independentemente da constelação clínica.
Um estudo a nível de GP [1] analisou em que medida a proteína C-reactiva (PRC) é adequada como biomarcador a favor ou contra o uso de antibióticos. 653 doentes de Inglaterra e País de Gales diagnosticados com DPOC foram aleatorizados em dois grupos: O primeiro grupo foi submetido a um chamado teste de ponto de tratamento nas práticas de GP com uma resposta imediata após 10 minutos. Com base neste resultado, foi feita uma recomendação a favor ou contra os antibióticos. O grupo de controlo, por outro lado, foi tratado com terapia padrão de acordo com os critérios habituais. As recomendações dadas aos colegas foram divididas de acordo com o nível do PRC
- <20 mg/l: nenhuma recomendação sobre antibióticos, uma vez que a probabilidade de eficácia é considerada baixa
- 20-40 mg/l: O uso de antibióticos pode ser considerado (a expectoração purulenta é aqui mencionada como um critério adicional de tomada de decisão).
- >40 mg/l: O uso de antibióticos é muito provável que seja útil
O resultado da avaliação: Utilizando o algoritmo CRP descrito, os pacientes do grupo CRP receberam significativamente menos antibióticos (57%) em comparação com o controlo (77,4%) (Fig. 1) . A probabilidade de uma prescrição de antibióticos foi assim reduzida em 31%.
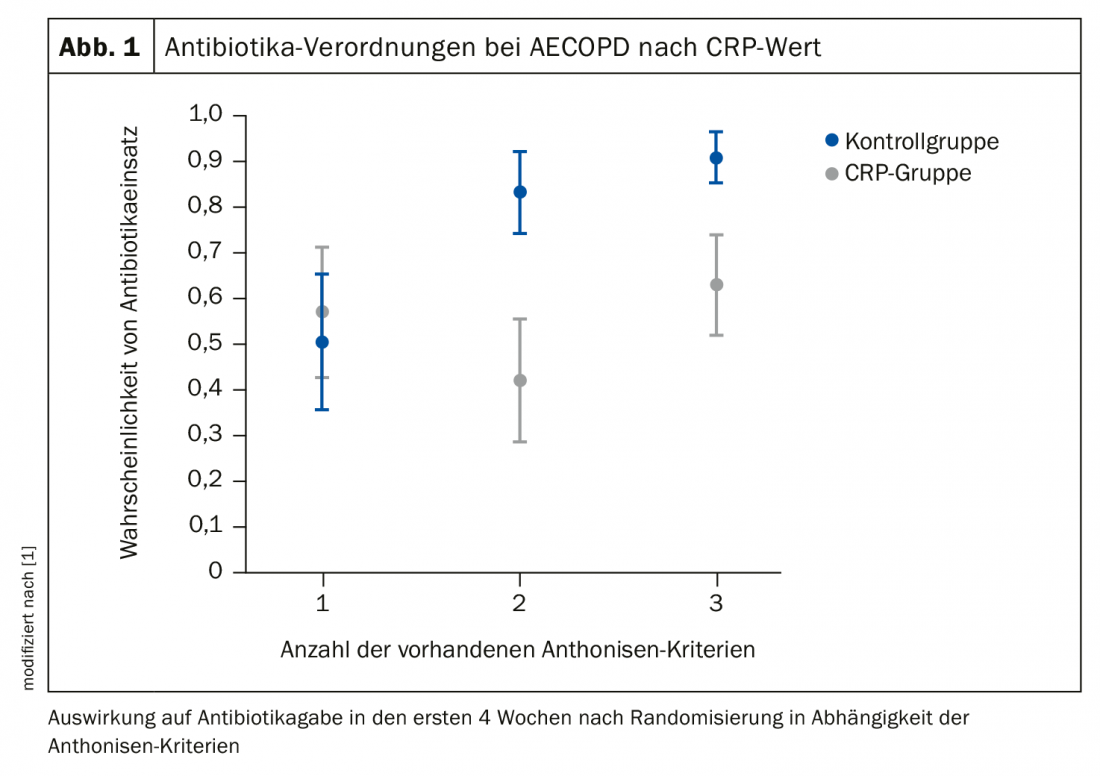
O segundo estudo [2] teve uma abordagem semelhante, mas apenas incluiu pacientes (n=220) que tinham apresentado exacerbações agudas da DPOC e que tinham sido hospitalizados. Mais uma vez, o CRP foi medido e ou foi aplicada a estratégia GOLD ou foi tomado um valor CRP ≥50 mg/l como indicador do uso de antibióticos. Os pontos finais incluíram o uso de antibióticos nas primeiras 24 horas, taxa de fracasso do tratamento de 30 dias, duração da hospitalização e tempo para a próxima exacerbação.
Este estudo também descobriu que no grupo orientado pelo PRC (n=101), 31,7%, significativamente menos pacientes receberam antibióticos do que no grupo GOLD (n=119), 46,2% (p=0,028). A taxa de fracasso do tratamento de 30 dias foi quase idêntica (44,5% CRP vs. 45,5% GOLD, p=0,881). Assim, foi também demonstrado que seguir a estratégia do PRC não prejudica o paciente e não leva a um aumento da provisão de tratamento.
Em resumo, pode dizer-se que apesar dos diferentes cenários dos dois estudos (países de origem diferentes, diferentes pacientes gravemente doentes), o efeito dos testes CRP é quase o mesmo. A utilização da proteína como biomarcador parece assim funcionar e valer a pena na medida em que pode ser utilizada para reduzir significativa e clinicamente relevante o uso de antibióticos. Também não há provas de que esta estratégia esteja associada a riscos para o doente.
Fonte: Pneumo-Update, Mainz (D)
Literatura:
- Butler CC, et al: N Engl J Med 2019; 381: 111-120.
- Prins HJ, et al: Eur Respir J 2019; 53(5).