Quando os doentes com asma utilizam um corticosteróide inalado (ICS) em altas doses durante um longo período de tempo, e a combinação adicional com umagonista de acção prolongada β2-agonist (LABA) não responde como desejado, e ainda são insuficientemente controlados mesmo com a utilização aditiva de umagonista de acção curta β2-agonist (SABA), então estamos a aproximar-nos do fim do regime terapêutico escalonado prescrito pela directriz GINA para o tratamento da asma brônquica. Como passo seguinte, a terapia de anticorpos pode então ser considerada. Mas que biologia é adequada para que doente?
A utilização de produtos biológicos deveria idealmente ser considerada antes de o paciente ser permanentemente tratado com cortisona sistémica, aconselhou a Dra. Stephanie Korn da Clínica Thorax em Heidelberg (Alemanha) e o director médico da clínica ambulatorial de asma de lá [1]. Vários anticorpos estão hoje disponíveis e têm sido utilizados desde há algum tempo. Para descobrir qual é o melhor medicamento para cada paciente, ela tem em conta as características, biomarcadores e comorbilidades do paciente no processo de tomada de decisão.
Biomarcador
Se o IgE como anticorpo de alergia é responsável pela asma grave, a utilização do anticorpo IgE omalizumab pode reduzir o número de IgE livres, o que melhora a asma. Nos pacientes em que as citocinas interleucinas (IL)-4 e -13 desempenham um papel, o dupilumab (anti-IL-4Rα) antagonista do receptor anti-IL-4 pode ser utilizado para alcançar o sucesso, uma vez que bloqueia os caminhos mediados pela IL-4/13. Os doentes que têm muitos eosinófilos no sangue periférico podem ser tratados eficazmente com um anticorpo contra a interleucina-5 (mepolizumab, reslizumab) , uma vez que a IL-5 recruta os eosinófilos. Além disso, Benralizumab está disponível aqui, que atraca no receptor IL-5 (anti-IL-5Rα), com o resultado de que os eosinófilos são completamente destruídos e os pacientes já não os exibem de todo.
Eosinófilos, IgE e FeNO são os três biomarcadores que são normalmente determinados em todos os pacientes. Isto não significa que um paciente só deva ser tratado de acordo com biomarcadores, o especialista avisou: “Com um IgE elevado, ele não obtém automaticamente anti-IgE – mas o biomarcador encaixa no quadro geral como uma peça do puzzle”. Os biomarcadores são portanto úteis como ponto de partida para o diagnóstico: se um doente tem um FeNO superior a 25 e eosinófilos superior a 150, estes são os melhores pré-requisitos para uma resposta ao dupilumab, o Dr. Korn deu como exemplo. Contudo, isto não significa que os pacientes com outros valores biomarcadores não respondam também.
Para determinar qual a biologia que um médico deve usar no seu paciente, o Dr. Korn referiu-se a um algoritmo desenvolvido por Brusselle e Koppelman [2]. (Fig.1). “Esta é uma ideia de como proceder para acabar com um anticorpo com o qual certamente não irá correr mal”. No entanto, o algoritmo também mostra que normalmente ainda existem duas ou mesmo três opções. Assim, no final do dia, resta ainda uma decisão residual com o médico assistente. Para facilitar esta decisão, o Dr. Korn referiu-se às características individuais do paciente que nunca devem ser desconsideradas.
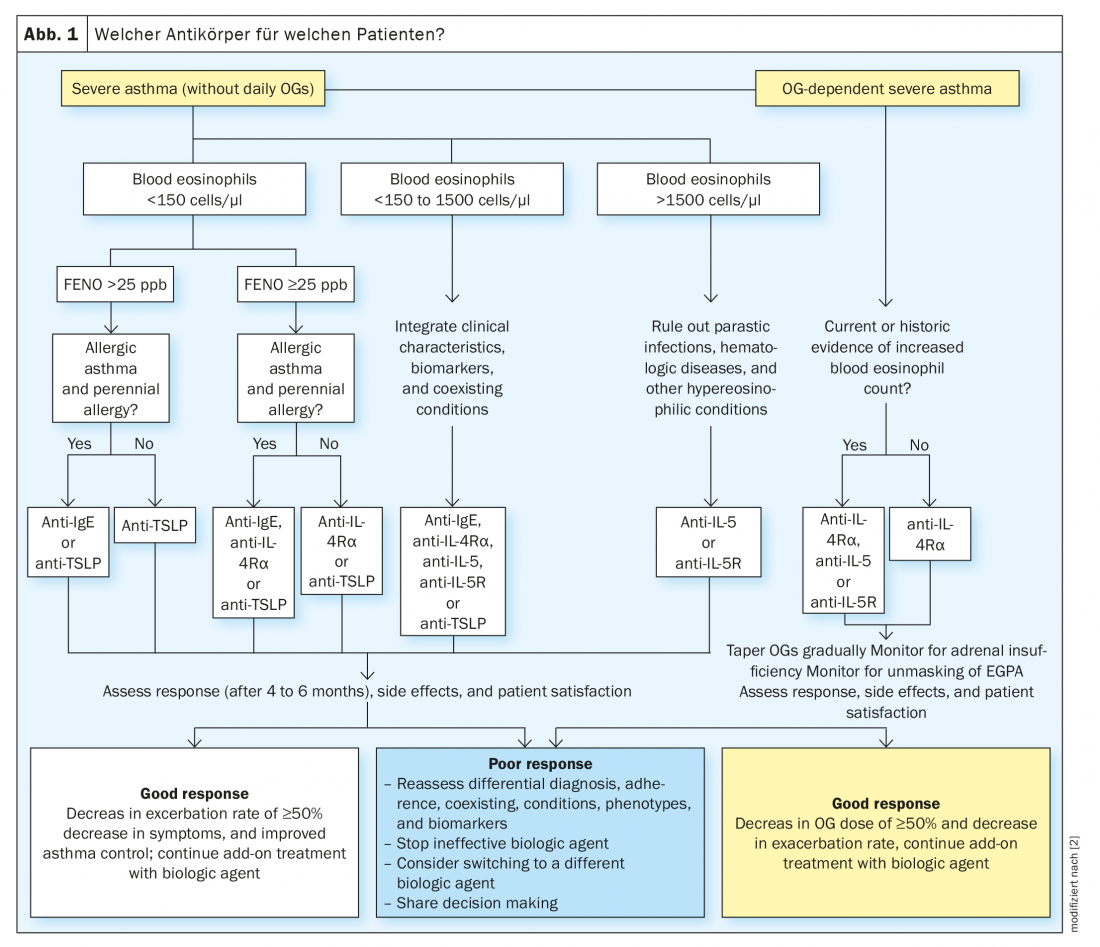
Características do paciente
“Um doente que afirma ter sofrido de asma desde os 50 anos de idade, que foi imediatamente relativamente grave, que toma constantemente comprimidos de cortisona e também afirma que não consegue cheirar, é típico da asma eosinófila grave. Tal paciente é predestinado para tratamento anti-IL-5”. Outro paciente que diz ter tido alergias e sintomas ligeiros de asma dentro e fora da infância, que por vezes desapareceram por completo, mas foram-se agravando gradualmente ao longo dos anos, é típico da asma alérgica grave e, portanto, candidato à terapia anti-IgE. “Assim, a conversa com o doente deve dar-nos uma indicação inicial da direcção que estamos a tomar com eles”.
Curso e comorbilidades
Outros factores são os biomarcadores do curso e as comorbilidades: Durante a terapia com dupilumab, a contagem de eosinófilos aumenta no início. “Para a maioria dos pacientes, isto não tem qualquer consequência clínica”, tranquilizou o Dr. Korn. Mas se, por exemplo, uma paciente tiver mais de 1500 eosinófilos, ela seria cautelosa em tratá-los com dupilumab, uma vez que um aumento de até 40% pode muito bem ocorrer. Em pacientes com eosinófilos muito elevados, o perito ainda preferiria, portanto, o anti-IL-5.
Uma vez que um doente asmático também tem frequentemente outras doenças, um olhar sobre as outras aprovações dos biólogos pode ser muito útil. “Se um jovem vier ter consigo com asma que também tem dermatite atópica, é óbvio tratá-lo com dupilumab, uma vez que isto também é aprovado para a dermatite atópica”. Assim, o princípio de matar dois pássaros com uma cajadada só poderia funcionar aqui. Se o paciente responder eventualmente com sucesso à neuroderminose mas continuar a sofrer da sua asma, pode ser considerado manter dupilumab para a doença de Alzheimer e, adicionalmente, utilizar outro anticorpo para tratar a asma. “Nestes casos, porém, a situação foi sempre tal que acabámos com dois anticorpos para duas indicações diferentes – ainda não usei dois anticorpos em paralelo apenas para a asma grave”, o Dr. Korn instou à prudência em tais considerações.
Anti-TSLP
Muito raros, mas que ocorrem ocasionalmente, são pacientes que não têm quaisquer biomarcadores, ou seja, que não têm IgE ou FeNO elevados e cuja contagem de eosinófilos é baixa. Uma razão pode ser o facto de estarem a tomar cortisona. Ocasionalmente, porém, há pacientes que não têm estes valores do zero, e para os quais é correspondentemente difícil utilizar os anticorpos de acordo com as aprovações.
Isto poderia ser remediado no futuro por um novo anticorpo: A TSLP é uma citocina epitelial cujo anticorpo (tezepelumab) pode ser usado para entrar tanto nas vias alérgicas e eosinófilas como nas células estruturais. “A questão é, em última análise: Será que isto também funciona de forma mais ampla e posso eventualmente utilizá-lo de forma menos diferenciada ou também em pacientes em que os biomarcadores não são tão elevados?”
É possível, então, que a terapia futura se mova no sentido de tratar pacientes que têm vários dos percursos com um anticorpo como o anti-TSLP, que visa muito mais acima e assim bloqueia completamente estes percursos, em vez de usar uma biologia que apenas retira um percurso, de acordo com a perspectiva do Dr. Korn.
62º Congresso da Sociedade Alemã de Pneumologia e Medicina Respiratória e.V. em Leipzig (D), 25-28 de Maio de 2022.
Literatura:
- Korn S: asma grave e terapia biológica – a agonia da escolha? Simpósio “Estado da Arte da Asma” no contexto do Congresso da DGP, 26.05.2022.
- Brusselle GG, Koppelman GH: Terapias Biológicas para a Asma Grave. N Engl J Med 2022; 386: 157-171; doi: 10.1056/NEJMra2032506.
InFo PNEUMOLOGIA & ALERGOLOGIA 2022; 4(3): 22-24.











