Duas áreas de deficiência na velhice foram apresentadas na Medidays em Zurique: degeneração macular e osteoporose. O foco foi o diagnóstico e a terapia, sendo a clarificação precoce e o uso de medicamentos anti-VEGF particularmente recomendados para a degeneração macular húmida. No que diz respeito à terapia da osteoporose, o foco foi a eficácia e viabilidade de certos regimes de tratamento numa população mais velha que é multimórbida e que toma medicamentos cómicos.
Roman Eberhard, MD, Clínica de Olhos, Hospital Universitário de Zurique, falou sobre o básico, diagnóstico e terapia da degeneração macular relacionada com a idade (AMD): “Com base no mundo ocidental, esta é a causa mais comum de cegueira em pacientes com mais de 65 anos. E mesmo na faixa etária dos 45-64 anos, segue logo atrás da retinopatia diabética como a segunda causa mais comum. A prevalência é de 30% em doentes com mais de 75 anos de idade. Afecta 9,3% dos americanos brancos e 7,4% dos afro-americanos”.
Surgimento e apresentação do sofrimento
A degeneração do epitélio do pigmento da retina (RPE) leva a depósitos na membrana de Bruch, que separa o RPE do coróide. Forma Drusen e a atrofia dos fotorreceptores. Os factores de risco conhecidos são a idade, a genética (por exemplo, a incidência é menor nas pessoas de pele escura), o tabagismo, doenças circulatórias (tensão arterial, lípidos sanguíneos), luz UV forte e a dieta errada. A condição pode ser classificada numa forma seca e exsudativa (húmida):
Forma seca: A forma seca é responsável por cerca de 80% de todos os casos de AMD. Está associado ao drusen, ao deslocamento pigmentar do RPE e às atrofias RPE. A progressão é lenta e leva anos. Esta é também uma das características mais típicas da AMD seca. A transição para a forma exsudativa é possível.
Forma molhada: A forma exsudativa (húmida) é responsável por cerca de 20% de toda a AMD. Está associado à neovascularização coróide (CNV), que pode ser unida por descolamento epitelial do pigmento, edema cistoide macular, hemorragias ou fibrose em fase terminal. O factor VEGF está significativamente envolvido nisto. Esta forma é geralmente acompanhada de uma perda grave de visão no espaço de semanas a meses. Por conseguinte, deve-se procurar um tratamento precoce, o que também significa que os pacientes com DMRI húmida devem ser identificados e encaminhados para um oftalmologista o mais rapidamente possível. Se não for tratada, a AMD húmida leva rapidamente a uma perda visual grave e muitas vezes irreversível.
Especificamente, a AMD apresenta sintomas como metamorfose (linhas distorcidas), perda visual (problemas de leitura), perda de sensibilidade ao contraste e escotoma central relativo ou absoluto. O diagnóstico é baseado no teste de acuidade visual à distância, apresentação da chamada rede Amsler, oftalmoscopia, angiografia de fluorescência (os vasos patológicos mostram fugas devido à barreira sangue-retiniana perturbada) e tomografia de coerência óptica (OCT).
Formas de terapia
Um pequeno efeito protector na forma seca é fornecido pelas vitaminas C e E, luteína, ácidos gordos ómega 3, beta-caroteno, zinco e óxido de cobre. O tratamento da forma exsudativa é principalmente com medicamentos anti-VEGF (por exemplo Lucentis®), aplicados intravitrealmente através do pars plana. Além disso, existe a terapia fotodinâmica com fotossensibilizador (por exemplo Visudyne®), fotocoagulação térmica a laser ou procedimentos cirúrgicos. Desde os medicamentos anti-VEGF, que são muito caros mas bem eficazes e de baixo risco, os três últimos tornaram-se muito menos importantes. A terapia anti-angiogénese com Lucentis
®
ou Eylea
®
leva a uma inibição do crescimento de vasos sanguíneos coroidais proliferantes. Estes medicamentos não devem ser injectados enquanto a forma ainda estiver seca.
“AMD é uma doença da retina de causa desconhecida, que ocorre mais frequentemente a partir dos 50 anos de idade. A forma exsudativa deve ser reconhecida atempadamente, o auto-exame através de uma rede Amsler pode ser efectuado regularmente. A terapia anti-VEGF é a mais eficaz aqui”, resumiu o Dr. Eberhard.
Terapia medicinal da osteoporose na velhice
Diana P. Frey, MD, Clínica de Reumatologia, Hospital Universitário de Zurique, falou sobre o tratamento medicamentoso adequado para a osteoporose na velhice. “A idade é um factor de risco significativo para a osteoporose, razão pela qual são predominantemente as pessoas mais idosas que precisam de ser esclarecidas e acompanhadas clinicamente no que diz respeito a esta condição. Multimorbilidade e comedicação são, portanto, factores centrais que precisam de ser tidos em conta”, disse a Dra. Frey, apresentando a sua palestra. Na osteoporose que não causa quaisquer sintomas, a adesão do paciente é frequentemente fraca, especialmente se o modo de ingestão for complicado ou, na melhor das hipóteses, acompanhado de memória reduzida. Em pacientes idosos, regimes simples e bem monitorizados (parenterais, substâncias em consultório) são portanto preferíveis à terapia oral. Tomar mais do que um medicamento cómico pode não só complicar o padrão de consumo dos medicamentos para a osteoporose, mas também dificultar a absorção ou levar a interacções.
Eficácia na população de doentes mais idosos
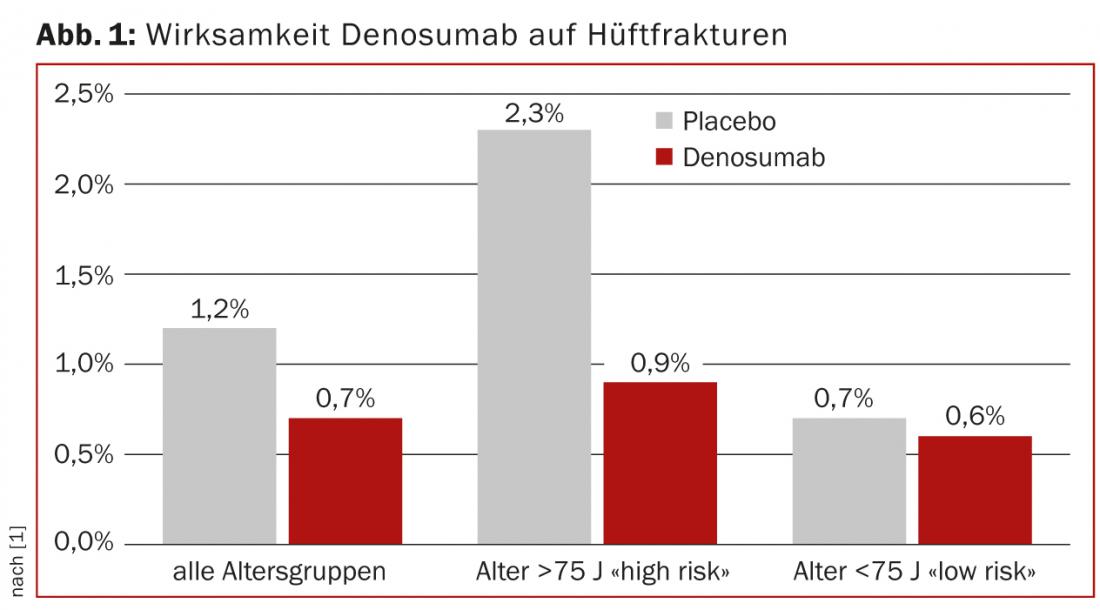
Se a população do estudo era constituída por mulheres, a maioria dos participantes era pós-menopausa, mas muitas vezes apenas um pequeno número de pacientes muito idosos foi estudado. Para o raloxifeno, por exemplo, não existem dados sobre a eficácia em mulheres com mais de 70 anos de idade, o que significa que a substância não deve ser utilizada nesta população. Pelo contrário, o efeito da medicação para a osteoporose tende a ser melhor com um maior risco de fractura, que as pessoas mais velhas têm normalmente com a mesma densidade óssea, e assim o “número necessário para tratar” (NNT) é menor. Isto foi demonstrado, por exemplo, no estudo FREEDOM para denosumab (Prolia®) num subgrupo de alto risco com idade de >75 anos (Fig. 1) [1].
O Quadro 1 mostra uma visão geral dos efeitos secundários que devem ser considerados no contexto da farmacoterapia na velhice.

Fonte: “Deficiências comuns na velhice”, seminário na Medidays, 2-6 de Setembro de 2013, Zurique
Literatura:
- Boonen S, et al: O tratamento com denosumab reduz a incidência de novas fracturas vertebrais e da anca em mulheres na pós-menopausa de alto risco. J Clin Endocrinol Metab 2011 Jun; 96(6): 1727-1736. doi: 10.1210/jc.2010-2784. epub 2011 Mar 16.
ESPECIAL DO CONGRESSO 2014; (6)1: 31-32