Embora a adrenalina seja considerada o tratamento de escolha para anafilaxia, os anti-histamínicos ou corticosteróides são utilizados com muito mais frequência na situação aguda. Os últimos resultados da investigação e recomendações sobre esta matéria foram discutidos no congresso anual da Sociedade Suíça de Alergologia e Imunologia (SGAI), em Davos.
(rs) Tendo em conta as novas directrizes da Academia de Alergia e Imunologia Clínica (EAACI), as actuais provas sobre a epidemiologia, prevenção, diagnóstico e tratamento da alergia alimentar e anafilaxia foram resumidas em revisões sistemáticas.
Apenas três estudos cumpriram os critérios de inclusão para a revisão sistemática da epidemiologia da anafilaxia, razão pela qual é provável que o seu significado seja limitado [1]. Com base nos estudos disponíveis, a prevalência global de anafilaxia na Europa foi estimada em mais de 0,3%. Como se verificou, a incidência de anafilaxia tinha aumentado globalmente durante os períodos estudados (1990-1991, 2000-2001). Contudo, a estratificação etária mostrou que houve um aumento da anafilaxia, especialmente no grupo dos 0-4 anos de idade. Para o diagnóstico de anafilaxia, o Prof. Dr. med. Phillipe Eigenmann, University Children’s Hospital Geneva, recomendou os critérios clínicos publicados em 2006 por Sampson et al. [2]. Estes têm em conta os diferentes sintomas da anafilaxia em adultos e crianças.
Por medo de um colapso circulatório iminente, o principal foco em adultos com anafilaxia aguda é normalmente a tensão arterial. Em contraste, a anafilaxia em crianças apresenta mais frequentemente sintomas respiratórios ou gastrointestinais. “É bem possível que a anafilaxia em crianças comece com queixas gastrointestinais, seguidas de sintomas da pele e depois de queixas respiratórias”, disse o alergologista no congresso anual da SGAI. É por isso que a monitorização da saturação de oxigénio é mais importante do que o controlo da pressão sanguínea nas crianças.
Diferentes grupos de doentes
Estelle Simons, MD, Universidade de Manitoba, apontou as características da anafilaxia nos diferentes grupos etários. São conhecidos cursos severos, por vezes fatais, especialmente em adolescentes. As razões para isto residem no comportamento dos jovens, que aceitam a exposição a desencadeadores por razões sociais, entre outras. Outra causa é a falta de medicamentos de emergência para levar com eles. Foram observados cursos fatais especialmente em adolescentes que sofriam de asma grave e descontrolada.
As mulheres grávidas e as pessoas mais velhas também se encontram entre os grupos mais vulneráveis. Nas pessoas idosas, a anafilaxia pode ser o desencadeador de um enfarte do miocárdio ou arritmias. A anafilaxia na gravidez é fatal e pode levar a danos neurológicos graves ou à morte tanto na mãe como na criança.
Gatilhos comuns
Os principais estímulos identificados a partir da revisão sistemática foram alimentos, drogas, picadas de insectos e látex. A frequência das reacções anafilácticas aos alergénios específicos variou muito ao longo dos estudos.
“Também é seguro dizer por experiência prática que as alergias alimentares são mais frequentemente observadas nas crianças”, diz o Prof Eigenmann. Um dos estudos incluídos identificou o leite de vaca como a causa mais comum de anafilaxia em crianças. Os gatilhos comuns são também amendoins e outros frutos secos, tais como avelãs, bem como alimentos que levam à alergia cruzada ao látex. Estudos sobre desencadeadores de drogas mostraram um risco elevado de plasma sanguíneo e penicilina i.v. Reacções anafiláticas ao veneno de insectos ocorreram mais frequentemente após picadas de abelhas. As pessoas que também sofriam de uma doença atópica tinham um risco acrescido de uma reacção sistémica.
Gestão da anafilaxia
A revisão sistemática da terapia aguda e a longo prazo da anafilaxia é baseada numa análise de 55 estudos [3]. Destes, 15 estudos investigaram a eficácia da adrenalina no tratamento agudo da anafilaxia. “Estes mostraram que o uso imediato de adrenalina pode reduzir a incidência de anafilaxia fatal”, disse o Prof Eigenmann.
Os principais factores de risco para um resultado letal foram a doença de asma pré-existente, atrasada, incorrecta ou não utilização do auto-injector. Os autores recomendam a prescrição de seringas pré-cheias contendo 0,3 mg de adrenalina em crianças com um peso corporal de 25 kg ou mais. Abaixo deste limite, estão disponíveis na Suíça seringas pré-cheias com 0,15 mg de adrenalina. Devido à boa absorção, a injecção no músculo da coxa (Musc. vastis lateralis) é recomendada tanto em adultos como em crianças. Uma questão importante na revisão foi a necessidade de uma segunda injecção de adrenalina. Como um estudo demonstrou, foram particularmente necessárias injecções múltiplas de adrenalina em pessoas que tinham asma adicional. “Mas isso não significa que tenha de prescrever mais do que um auto-injector para todos estes pacientes”, diz o Prof Eigenmann. O aumento do peso corporal per se não foi associado à injecção repetida de adrenalina, como mostrou um estudo apresentado pelo Prof. Simons.
A adrenalina é recomendada nas directrizes, bem como pela OMS para o tratamento de primeira linha da anafilaxia aguda. No entanto, a prática parece bastante diferente, como mostra uma avaliação do registo de anafilaxia com dados alemães, austríacos e suíços: apenas 13% das pessoas afectadas receberam injecções de adrenalina independentemente do desencadeamento da reacção anafiláctica – a maioria delas i.v. Estima-se que metade das pessoas afectadas foram tratadas principalmente com anti-histamínicos e corticóides (Fig. 1) [4]. O tratamento foi influenciado pela idade do paciente, bem como pelo gatilho da anafilaxia. Especialmente crianças e adultos jovens receberam mais frequentemente anti-histamínicos e corticosteróides, o que foi parcialmente atribuído à opção de aplicação oral. A anafilaxia de alimentos e medicamentos levou ao aumento da terapia com corticosteróides e anti-histamínicos, enquanto que as picadas de insectos eram mais susceptíveis de serem tratadas com adrenalina.
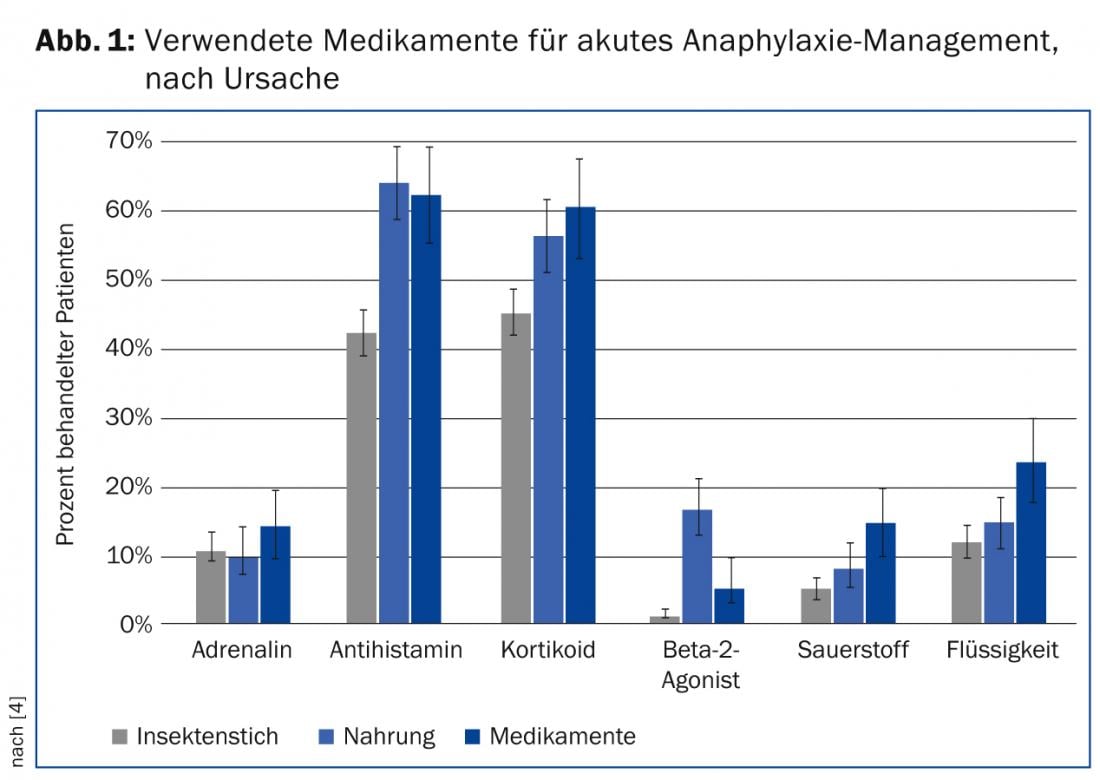
Embora os anti-histamínicos e os corticosteróides sejam normalmente utilizados no tratamento agudo da anafilaxia, não existem estudos que demonstrem o benefício desta abordagem. Duas revisões da Cochrane sobre anti-histamínicos e corticosteróides H1 concluíram que nenhum dos documentos identificados satisfazia os critérios de inclusão exigidos de um ensaio controlado aleatorizado. Apenas foram encontradas provas limitadas para a utilização de bloqueadores H2. A revisão sistemática da EAACI sobre a gestão da anafilaxia chegou a conclusões semelhantes.
O conhecimento regional é essencial
“O mais importante para o clínico geral é conhecer bem as características regionais que podem contribuir para desencadear a anafilaxia (como um elevado número de apicultores) e os seus pacientes em geral”, disse o Prof Eigenmann. Passando aos alergista, disse: “É importante que formemos pais, escolas, outras instituições e pessoas envolvidas no cuidado de crianças na gestão da anafilaxia”. Isto inclui também o tratamento de medicamentos de emergência. “Por medo de causar dor às crianças, muitos pais não conseguem utilizar o auto-injector”, diz o Prof Eigenmann. “Na Suécia, os pais são assim autorizados a praticar a injecção com o auto-injector usado sob supervisão”. Os ensaios iniciais com este procedimento no Hospital Universitário de Genebra têm sido positivos.
Fonte: Congresso Anual da Sociedade Suíça de Alergologia e Imunologia (SGAI/SSAI) e Reunião Mundial de Regulação Imunológica (WIM), 20-21 de Março de 2014, Davos
Literatura:
- Panesar SS, et al: A epidemiologia da anafilaxia na Europa: uma revisão sistemática. Alergia 2013 Nov; 68(11): 1353-1361.
- Sampson HA, et al: Segundo simpósio sobre a definição e gestão da anafilaxia: relatório sumário – Segundo Simpósio do Instituto Nacional de Alergia e Doenças Infecciosas/Alergia Alimentar e Rede de Anafilaxia. J Allergy Clin Immunol 2006 Fev; 117(2): 391-397.
- Dhami S, et al: Gestão da anafilaxia: uma revisão sistemática. Alergia 2014 Fev; 69(2): 168-175.
- Grabenhenrich L, et al: Implementação de directrizes de gestão da anafilaxia: um estudo baseado em registos. PLoS One 2012; 7(5): e35778.
PRÁTICA DA DERMATOLOGIA 2014; 24(2): 39-41











