O que deve ser considerado em relação ao diagnóstico e tratamento dos adenomas da hipófise? Até que ponto é relevante uma distinção entre incidentalomas hormonais e incidentalomas hormonais inactivos? Durante a sessão de endocrinologia na Medidays deste ano, foram fornecidas informações sobre aspectos importantes do trabalho dos adenomas pituitários.
Os incidentalomas são lesões encontradas por acaso durante exames de imagem para outras doenças ou sintomas não específicos (por exemplo, dores de cabeça). A prevalência de incidentalomas da hipófise varia consoante os dados do estudo (TC, RM, autópsia) e está na ordem dos 4-40%, sendo a maioria de tamanho inferior a 10 mm, disse o Dr. Tschopp, MD. A grande maioria dos tumores incidentes da hipófise são adenomas, ou seja, tumores benignos das células parenquimatosas do lobo anterior da hipófise [1]. No entanto, o orador salientou que o diagnóstico diferencial é muito amplo e que a cooperação entre endocrinologistas e neurorradiologistas é importante. A etiologia inclui outras neoplasias (por exemplo, craniofaringiomas, germinomas, metástases ou linfomas, muito raramente carcinomas), doenças inflamatórias/granulomatosas (neurosarciodose, histiocitose, abcesso, hipofisite) e alterações císticas (cistos de Rathke, cistos coloidais).
Directrizes clínicas
De acordo com as directrizes clínicas, para além das imagens de soldadura direccionadas, o seguinte trabalho deve ser realizado em todos os pacientes com um incidentaloma da hipófise (incluindo aqueles sem sintomas) [2]:
- Exame clínico e teste laboratorial para hipofunção hormonal (hipopituitarismo)
- Exame clínico e laboratorial para hiperfunção hormonal (hipersecreção hormonal)
O diagnóstico deve basear-se nas três perguntas orientadoras seguintes:
a) Existe um efeito de massa?
(Dores de cabeça, perda de campo visual devido à compressão do quiasma óptico ou visão dupla?)
b) Existem provas de insuficiência hipofisária?
(Insuficiência do lóbulo anterior e/ou diabetes insípido?)
c) É um adenoma que segrega as hormonas?
(Síndrome de Cushing, acromegalia ou hiperprolactinemia?)
Existem provas de insuficiência hipofisária?
Os sintomas de insuficiência hipofisária são frequentemente inespecíficos (por exemplo, esgotamento, redução do desempenho, etc.) e por vezes ocorrem de forma insidiosa ao longo de meses ou anos (Tab. 1). Os adenomas pituitários são a causa mais frequente de insuficiência pituitária, embora isto se aplique acima de tudo aos macroadenomas [5]. Em caso de suspeita de insuficiência pituitária, as hormonas periféricas (cortisol, fT4, testosterona/estradiol, IGF1) devem ser medidas para um diagnóstico posterior. A determinação exclusiva das hormonas pituitárias (ACTH, TSH, LH/FSH, GH) não é fiável, uma vez que estas se encontram frequentemente na gama normal (“inadequado-normal”) e sugerem um eixo hormonal intacto, diz o Dr. Tschopp, MD. Se houver suspeita de hipófise ou hipofunção devido a um adenoma pituitário, podem ser determinados os seguintes parâmetros de base: *cortisol, GH, *IGF-1, TSH, *fT4, LH/FSH, *testosterona/oestradiol e prolactina [1] (* segundo o orador, as hormonas mais importantes para o diagnóstico de uma insuficiência).
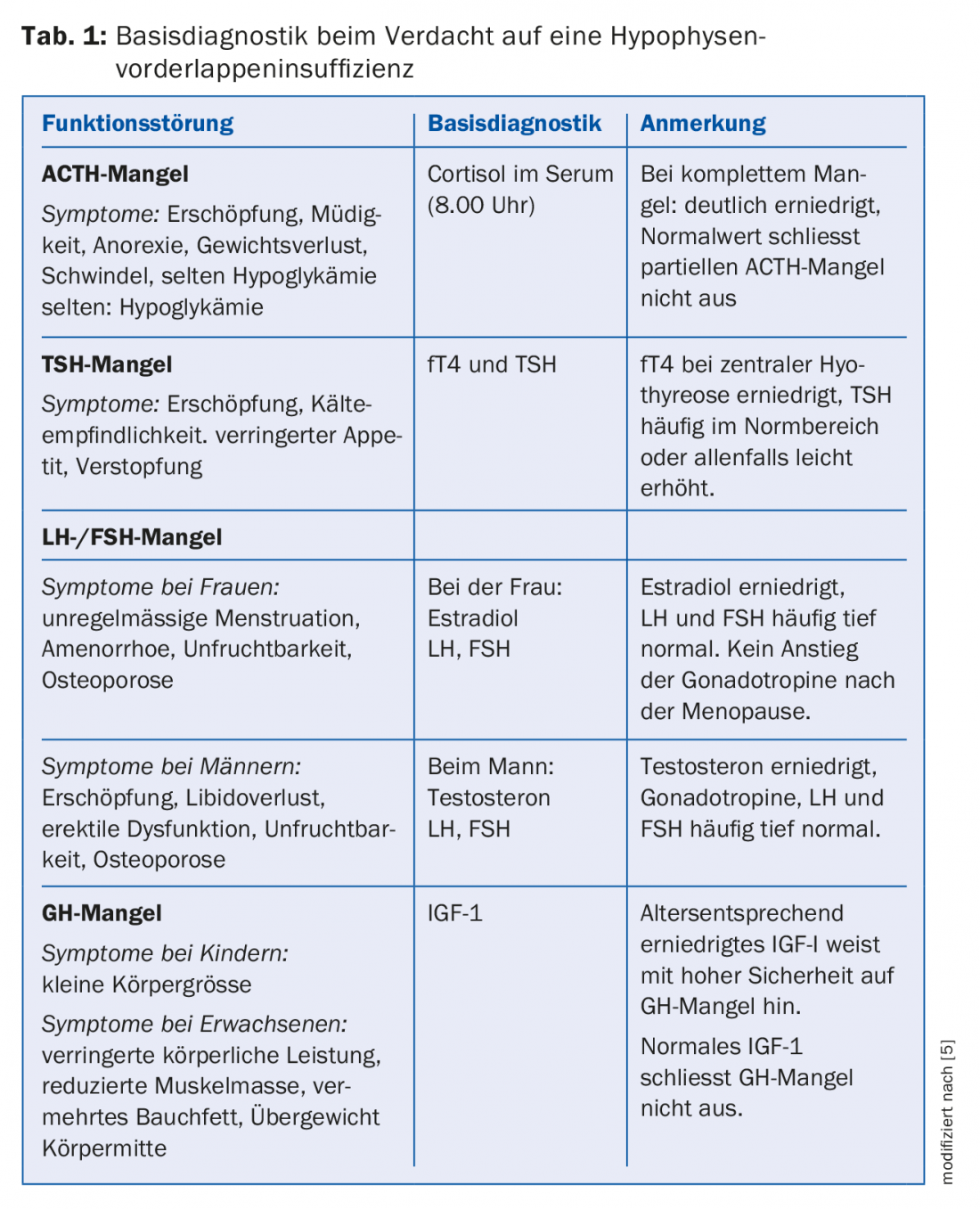
As amostras de sangue para diagnóstico devem ser colhidas de manhã cedo, uma vez que o cortisol e a testosterona em particular estão sujeitos a um forte ritmo circadiano. Se os resultados forem inconclusivos, poderão ser necessários mais testes, que são geralmente realizados por um especialista em endocrinologia [5]. Foi especificamente salientado que a medição do cortisol de manhã é um parâmetro adequado na insuficiência adrenal, mas não tem significado fiável no que diz respeito à hiperfunção (doença de Cushing); existem fortes sobreposições de valores em indivíduos saudáveis e pacientes. Deve também notar-se que a diabetes insípida com poliúria/dipsia não é um achado típico nos adenomas pituitários, devendo antes orientar o diagnóstico diferencial para outra direcção (craniofaringeoma, germinoma, doenças granulomatosas).
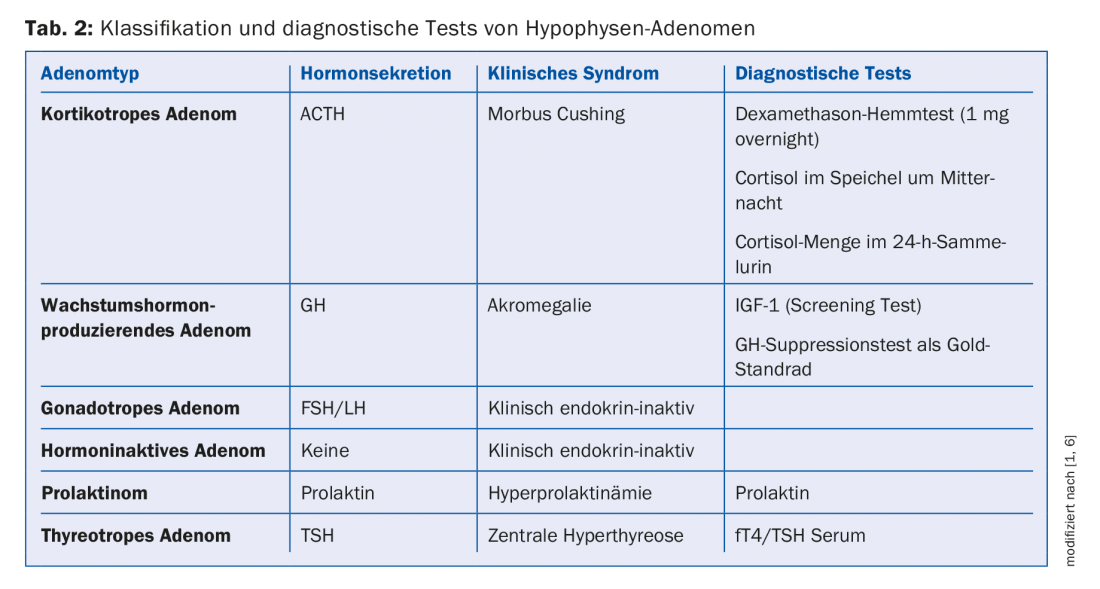
É um adenoma que segrega as hormonas?
Prolactina e IGF-1 são parâmetros significativos no diagnóstico da hiperfunção. Se os níveis de prolactina forem normais, o prolacttinoma pode ser excluído. Se os níveis de IGF não forem elevados, a acromegalia pode ser excluída com um elevado grau de probabilidade.
Doença de Cushing: São necessários mais exames para o diagnóstico da doença de Cushing: Para além de determinar a quantidade de cortisol na urina recolhida 24h, o ritmo circadiano pode ser examinado medindo o cortisol na saliva à meia-noite ou a regulação da auto-produção de cortisol pode ser verificada (teste de supressão de dexametasona, 1 mg durante a noite). Deve ter-se em conta que o aumento dos níveis de cortisol e os resultados dos testes patológicos podem ser encontrados no contexto de outras doenças (por exemplo, pseudo-Cushing’s na dependência do álcool, depressão, hiperglicemia, stress, infecção). É importante notar que níveis elevados de cortisol basal não são prova da presença da síndrome de Cushing, e no caso de níveis normais de cortisol basal, a síndrome de Cushing não pode ser excluída. Nos doentes que são clinicamente suspeitos pela primeira vez de terem síndrome de Cushing, o diagnóstico acima mencionado deve ser realizado principalmente e a imagem hiperfisiológica só deve ser procurada se o excesso for confirmado.
Acromegalia: A acromegalia é também uma doença rara. As características clínicas da acromegalia incluem (incompletas): características faciais alteradas, alargamento das mãos e pés, síndrome da apneia do sono, artrite, síndrome do túnel do carpo, hiperidrose, tensão arterial elevada e açúcar no sangue. Devido ao curso lento da doença, a acromegalia só é frequentemente diagnosticada após um período de cerca de dez anos e, segundo o orador, pode levar a uma redução significativa da esperança de vida. Em pacientes com características clínicas típicas de acromegalia, recomenda-se a determinação do nível IGF-1 como rastreio. Em doentes com incidentaloma, recomenda-se também a medição dos níveis de IGF-1 para excluir com fiabilidade a acromegalia em doentes oligossintomáticos. Se houver fortes indícios de acromegalia, o diagnóstico suspeito pode ser confirmado por um teste de supressão de GH (teste de tolerância à glucose oral com 75 g de glucose).
Prolactinemia: Os prolactinomas são relativamente comuns e representam cerca de 30-40% de todos os adenomas da hipófise. Os prolactinomas são um caso especial de adenomas pituitários, uma vez que os prolactinomas podem normalmente ser muito bem tratados com medicação (agonistas receptores de dopamina, por exemplo, cabergolina). Foi salientado que um nível elevado de prolactina num prolactoma incidental não indica automaticamente um prolactoma; o diagnóstico diferencial deve ser pensado de hiperprolactinemia de desinibição (compressão do talo num microadenoma). Uma causa importante da hiperprolactinemia é a medicação e uma história cuidadosa é essencial a este respeito. Níveis elevados de prolactina são ocasionalmente encontrados com os seguintes medicamentos; medicamentos antipsicóticos, inibidores selectivos da recaptação de serotonina (SSRIs), medicamentos utilizados para tratar náuseas e perturbações da motilidade gástrica. Um histórico de medicação incompleto resp. A não revelação pelo paciente leva frequentemente à descoberta de hiperprolactinemia pouco clara e transitória. Recomenda-se a realização de uma determinação de base de prolactina antes de iniciar uma terapia com medicamentos antipsicóticos, uma vez que este valor pode ajudar a reduzir a causa no curso e evitar esclarecimentos desnecessários.
Devido à complexidade da doença, recomenda-se o tratamento interdisciplinar de pacientes por neurocirurgiões, neurorradiologistas, endocrinologistas, oftalmologistas e oncologistas de radiação num centro com elevado número de casos. Para este efeito, o Hospital Universitário de Zurique oferece aos colegas de prática privada a oportunidade de apresentar os seus próprios casos no Conselho Interdisciplinar da Pituitária.
Fonte: Medidays, 3-6 de Setembro de 2018, Zurique
Literatura:
- Maldaner N, et al: Modern Management of Pituitary Adenomas – Current State of Diagnosis, Treatment and Follow-up. Praxis 2018; 107(15): 825-835. doi: 10.1024/1661-8157/a003035.
- Freda PU, et al. Pituitária incidentaloma: uma linha de orientação clínica da sociedade endócrina. J Clin Endocrinol Metab 2011 ; 96(4) : 894-904. doi: 10.1210/jc.2010-1048.
- Molitch ME: Tumores não funcionais da hipófise e incidentalomas da hipófise. Endocrinol Metab Clin North Am 2008; 37: 151-171.
- Molitch ME: Tumores hipofisários: incidentalomas hipofisários. Melhor Pract Res Clin Endocrinol Metab 2009; 23: 667-675.
- Möller-Goede DL, Sze L, Schmid C: Hipopituitarismo. Swiss Med Forum 2014; 14(49): 927-931.
- Lago MG, Krook LS, Cruz SV: Adenomas pituitários: uma visão geral. Am Fam Physician 2013; 88: 319-327.
PRÁTICA DO GP 2018; 13(9): 42-44