No início de 2022, foi publicada a nova directriz de urticária da Sociedade Alemã de Alergologia e Imunologia Clínica e da Sociedade Alemã de Dermatologia. Os anti-histamínicos de segunda geração e o omalizumab como suplemento continuam a actuar como base do tratamento. Mas relativamente aos regimes de dosagem, foram incluídas novas recomendações, com base nos resultados do grupo internacional de peritos EAACI/GA²LEN.
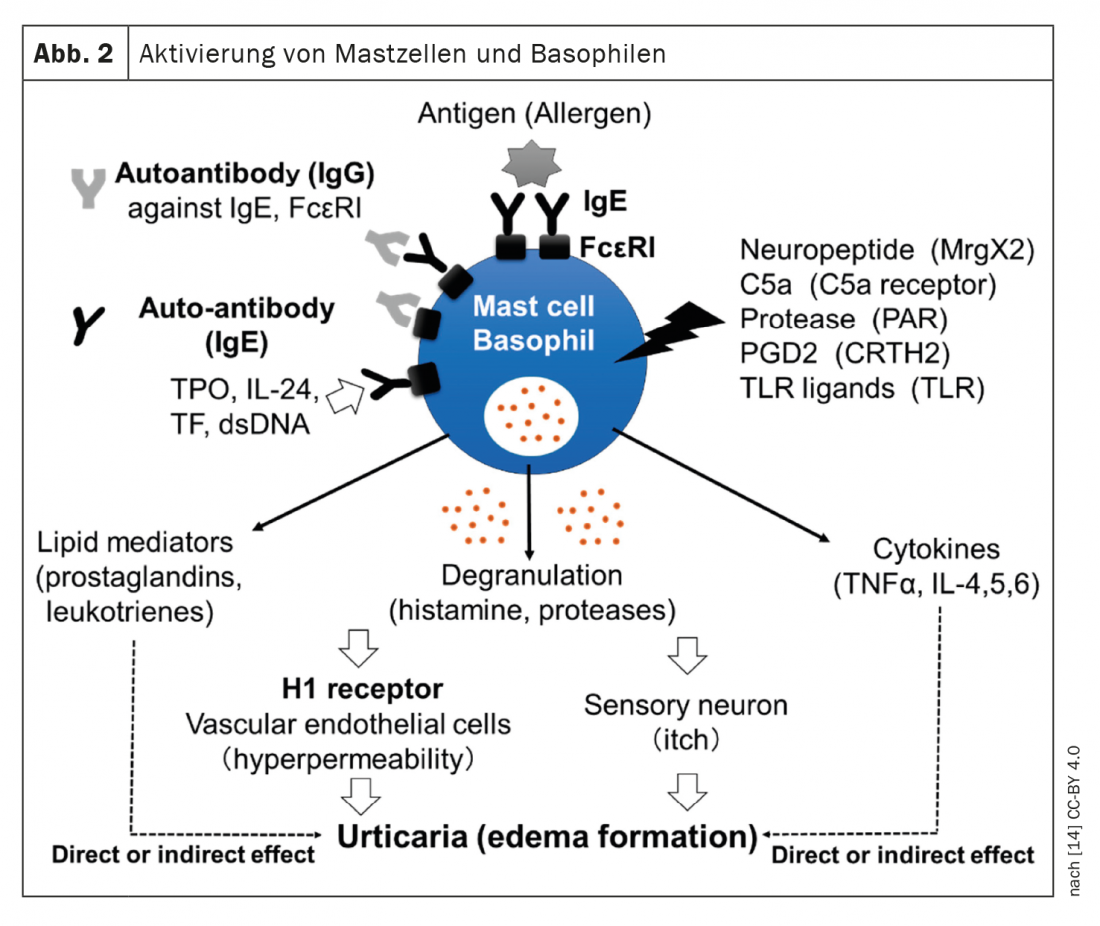
A directriz S3 actualizada é uma adaptação em alemão da directriz em inglês EAACI/GA²LEN/EuroGuiDerm/APAAACI [1,2]. O Prof. Dr. med. Torsten Zuberbier, Chefe da Investigação de Consequências das Alergias na Clínica de Dermatologia, Venereologia e Alergologia da Charité Universitätsmedizin Berlin, apresentou-as na Reunião Anual da EEACI deste ano [3]. A urticária é uma doença comum mediada por mastócitos, caracterizada pelo aparecimento de pápulas e/ou angioedema. As opções de tratamento actualmente recomendadas dizem respeito a mediadores de mastócitos como a histamina ou activadores como os auto-anticorpos (Fig.1). Enquanto a urticária aguda é auto-limitada e normalmente não requer trabalho de diagnóstico para além da história para possíveis factores desencadeantes, o trabalho de diagnóstico em doentes com urticária crónica espontânea (CSU) inclui um hemograma diferencial, incluindo PCR e/ou taxa de sedimentação de eritrócitos. Em doentes sob cuidados especializados, o total de IgE e IgG-anti-TPO também deve ser recolhido. A razão para isto é que os doentes com IgE muito baixa geralmente não respondem bem ao omalizumab, enquanto que aqueles com IgG anti-TPO positivo geralmente mostram uma resposta muito boa a este anticorpo monoclonal, explicou o Prof. Zuberbier [3]. Em pacientes individuais, outros testes de diagnóstico podem ser úteis, diz o especialista e acrescenta: “No caso de urticária induzível, recomendamos que se olhe apenas para os ‘limiares'”, ou seja, testar estímulos frios, etc. [3].
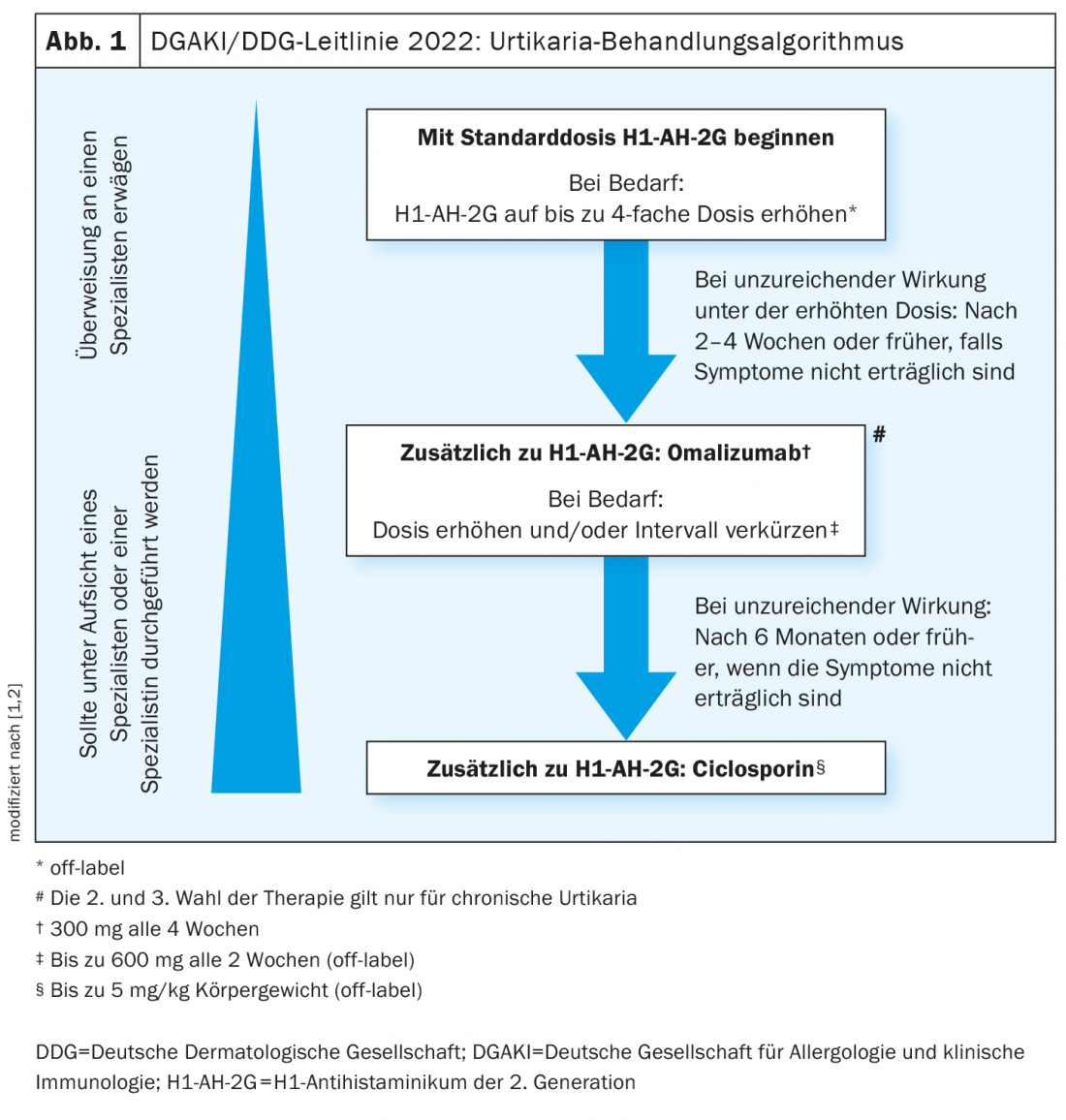
O objectivo terapêutico global para todos os doentes com urticária é conseguir um controlo completo dos sintomas.
Dosear os anti-histamínicos H1 da 2ª geração, mas não os misturar
A actividade da doença deve ser avaliada no primeiro exame e em cada exame subsequente. Questionários validados tais como o Urticaria Activity Score (UAS) e o Angioedema Activity Score (AAS) podem ser utilizados para este fim. O UAS7 é baseado no UAS (caixa). “Para mim pessoalmente, é a ferramenta de diagnóstico mais importante”, diz o Prof. Zuberbier [3]. Estes são valores de medição muito robustos, que também fornecem informações sobre flutuações ao longo de uma ou mais semanas. Desta forma, podem ser detectadas correlações relevantes do ponto de vista terapêutico.

Para que os pacientes compreendam que é necessário um tratamento forte e consistentemente eficaz, é importante explicar-lhes que mesmo quando a pele está livre de sintomas, a actividade inflamatória pode estar presente sob a superfície da pele, sublinha o perito. O conceito de “inflamação crónica mínima persistente” é conhecido de outras doenças associadas a alergias e foi também confirmado na urticária.
Recomenda-se que um anti-histamínico H1 de segunda geração seja usado como terapia de primeira linha para todos os tipos de urticária [1,2] . Estes agentes cancelam o efeito da histamina no receptor H1. De acordo com a directriz, as substâncias que são baseadas em provas, eficazes e aprovadas na Suíça são, por exemplo, bilastina, cetirizina, desloratadina, fexofenadina, e levocetirizina [1,2], Em doentes com urticária crónica, o aumento da dose até quatro vezes a dose padrão* é recomendado como opção de tratamento de segunda escolha se houver falta de resposta. “A dosagem ajuda a reduzir a libertação de citocinas”, explica o Prof. Zuberbier [3]. Contudo, o uso simultâneo de diferentes anti-histamínicos H1 não é recomendado. Uma das razões para isto é que não só as histaminas mas também outras citocinas estão envolvidas, explica o orador [3].
* fora do rótulo
Omalizumab como um suplemento: Avaliar a resposta ao tratamento
Nos doentes que não apresentam uma resposta suficiente ao tratamento anti-histamínico (up-dosed) após 2-4 semanas, recomenda-se uma terapia adicional com omalizumab [1,2]. Se a dose padrão de 300 mg de 4 em 4 semanas não for eficaz, foi recentemente recomendado prescrever omalizumab em doses mais elevadas e/ou em intervalos mais curtos. Estudos apoiam a utilização de omalizumab em doses até 600 mg e intervalos de 2 semanas. Há numerosos estudos sobre a previsão da resposta terapêutica. De acordo com isto, valores baixos de IgE na linha de base correlacionam-se negativamente com uma resposta terapêutica ao omalizumabe, mas estão positivamente correlacionados com uma resposta à ciclosporina [3,4]. Os resultados de um estudo observacional multicêntrico [5] mostram que um aumento da dose pode ser útil se houver falta de resposta ao omalizumab. Um subgrupo de pacientes da CSU que tinham uma UAS7 >6 em omalizumab 300 mg de quatro em quatro semanas foram aumentados para 450 mg e alguns foram subsequentemente aumentados para 600 mg, com intervalos de dose de quatro semanas cada. 75% dos doentes em up-dose treatment conseguiram um UAS7 ≤6, ou seja, um bom controlo dos sintomas.
Como mostra um estudo realizado durante a pandemia de corona, pacientes treinados podem auto-administrar omalizumab em casa [6]. 83% dos inquiridos desejavam uma continuação a longo prazo da terapia no ambiente doméstico. As preocupações sobre a administração doméstica, tais como erros de injecção ou o esquecimento de uma dose, foram muito raramente mencionadas.
O omalizumab é eficaz mesmo após a interrupção da terapia?
O controlo completo implica uma gestão flexível da urticária, diz o Prof. Zuberbier [3]. Por exemplo, dependendo do resultado do tratamento, o omalizumab pode ser suspenso ou um aumento da dose pode ser considerado. No estudo OPTIMA [7,8] pode ser provado que o anticorpo anti-IgE também é eficaz após uma interrupção da terapia. Os doentes adultos da CSU receberam tratamento com omalizumab 150 mg ou 300 mg como suplemento, para além dos anti-histamínicos H1, em intervalos de dose de 4 semanas. 115 do total de 314 pacientes da USC tratados desta forma conseguiram um bom controlo dos sintomas (UAS7 ≤6) na semana 24. Contudo, uma média de 44,5% do grupo de 150 mg e 50% do grupo de 300 mg recaíram (UAS7 ≥16) 4,7 semanas após a descontinuação omalizumab. Após o reinício da terapia omalizumab, 87,8% das pessoas afectadas alcançaram um novo controlo dos sintomas (UAS7 ≤6).
Ciclosporina A como “ultima ratio
Em doentes com urticária crónica que não respondem a altas doses de anti-histamínicos H1 e omalizumabe, o uso de ciclosporina A (CSA) pode ser recomendado para além da terapia anti-tistamínica. A CSA tem um efeito imunossupressor e um efeito moderado e directo na libertação de mediadores de mastócitos. A eficácia da CSA em combinação com um anti-histamínico H1 modificado de segunda geração foi demonstrada em ensaios controlados por placebo [9–11] na CSU, mas este medicamento não pode ser recomendado como tratamento padrão devido a uma maior incidência de efeitos adversos [10].
O uso regular ou a longo prazo de glucocorticosteróides sistémicos não é recomendado na directriz [1,2].
Congresso: Reunião Anual da EEACI
Literatura:
- Zuberbier Z, et al: Directriz S3 alemã sobre a classificação, diagnóstico e terapia da urticária, adaptada da directriz internacional S3, 2022. Registo da directriz AWMF (013-028).
- Zuberbier T, et al: A orientação internacional EAACI/GA²LEN/EuroGuiDerm/APAAACI para a definição, classificação, diagnóstico, e gestão de urticária. Alergia 2022; 77(3): 734-766.
- “Urticaria – a actualização de 2021 sobre diagnóstico e gestão”, Prof. Torsten Zuberbier, MD, EEACI Hybrid Congress, 1-3 de Julho de 2022.
- Ertas R, et al.: A resposta clínica ao omalizumab em doentes com urticária crónica espontânea está ligada e prevista pelos níveis de IgE e a sua alteração. Alergia 2018; 73(3): 705-712.
- Curto-Barredo L, et al: A actualização do Omalizumab permite o controlo da actividade da doença em doentes com urticária espontânea crónica refratária. Br J Dermatol 2018; 179(1): 210-212.
- King C, et al: Transição rápida para o tratamento omalizumab domiciliário para urticária crónica espontânea durante a pandemia de COVID-19: Uma perspectiva do paciente. Órgão Mundial das Alergias J 2021; 14(10): 100587.
- Lynde C, et al: Retratamento Omalizumab de Pacientes com Urticária Crônica Idiopática/ Urticária Espontânea Após o Retorno dos Sintomas: Resultados Primários do Estudo OPTIMA EADV. Resumo do Poster apresentado na Conferência de Dermatologia Clínica de 2017.
- Sussman G, et al: Re-Tratamento Omalizumab e Step-Up em Pacientes com Urticária Espontânea Crónica: Ensaio OPTIMA. J Allergy Clin Immunol Pract 2020; 8(7): 2372-2378.e5.
- Grattan CE, et al: Estudo aleatório em dupla ocultação de poros cyclos em urticária crónica ‘idiopática’. Br J Dermatol 2000; 143(2): 365-372.
- Vena GA, et al: Cyclosporine in chronic idiopathic urticaria: um ensaio duplo-cego, aleatório, controlado por placebo. Journal of the American Academy of Dermatology. Outubro de 2006; 55(4): 705-709.
- Kulthanan K, et al: Cyclosporine for Chronic Spontaneous Urticaria: A Meta-Analysis and Systematic Review. J Allergy Clin Immunol Pract 2018; 6(2): 586-599.
- Mlynek A, et al.: Como avaliar a actividade da doença em doentes com urticária crónica? Alergia 2008;63(6): 777-780.
- Mathias SD, et al: Desenvolvimento de um diário diário para doentes com urticária idiopática crónica. Ann Allergy Asthma Immunol 2010;105(2): 142-148.
- Yanase Y, et al.: O Papel da Coagulação e Factores Complementares para a Activação de Mastócitos na Patogénese da Urticária Espontânea Crónica. Células 2021; 10(7): 1759.
DERMATOLOGIE PRAXIS 2022; 32(4): 16-18 (publicado 22.8.22, antes da impressão).