No tratamento de toxicodependentes com doenças somáticas, a questão é muitas vezes qual o profissional médico que deve assumir que tarefas. Em princípio, a resposta é: cada um faz o que pode. No entanto, o clínico geral tem um papel muito central, uma vez que os pacientes muitas vezes não mantêm consultas com especialistas e os procedimentos programados não podem ser realizados como resultado. Se possível, deve haver uma pessoa central de referência que se encarregue de tudo. O curso clínico é muitas vezes mais importante do que o próprio diagnóstico. O reconhecimento das “bandeiras vermelhas” e de uma estratégia prudente de vigilância são de importância central neste caso. Cuidado e contenção na retirada do opiáceo: a falta de tolerância e o sono conduzem rapidamente à morte em caso de recaída.
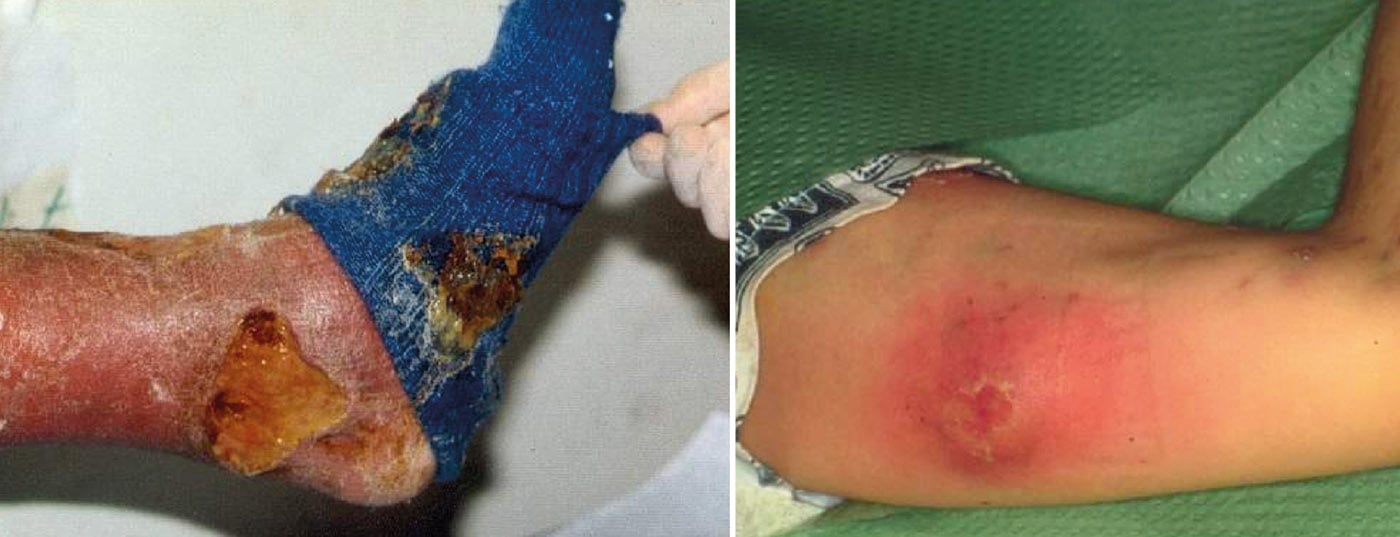
A toxicodependência é frequentemente acompanhada por doenças somáticas (Quadro 1) . A maioria dos quadros clínicos também nos são conhecidos de pacientes não-drogados. Contudo, a doença da dependência e muitas vezes também comorbidades psicológicas colocam desafios especiais, e muitas vezes é preciso desviar-se do caminho diagnóstico-terapêutico habitual para se ser bem sucedido.

O mais importante é certamente que um paciente com um problema somático grave venha a receber ajuda médica. Não é raro que os pacientes drogados se afastem do consultório e prefiram apresentar-nos os resultados ou sintomas já à porta. Uma triagem inicial com o objectivo de identificar “bandeiras vermelhas” deve, portanto, ser efectuada o mais rapidamente possível e com limiares baixos. Quando se refere ao procedimento normal com uma consulta, os diagnósticos importantes são muitas vezes perdidos ou feitos demasiado tarde (por exemplo, espondilodiscite) porque os doentes não vêm.
Padrões de doenças – Quando é que faz sentido envolver especialistas?
Os quadros clínicos são muito diversos e a multimorbilidade é a regra. A questão “Quem faz o quê?” é particularmente premente aqui. O envolvimento de especialistas leva frequentemente a experiências frustrantes de todos os lados, uma vez que os prazos e o procedimento proposto não podem ser cumpridos. Na prática, é melhor se o paciente tiver uma pessoa de referência que se encarregue de todos os problemas.
Nesta situação é particularmente importante que o próprio médico de clínica geral se torne “especialista” nos quadros clínicos apresentados pelo paciente o mais rapidamente possível e tente desenvolver um procedimento adaptado às necessidades e possibilidades. As competências de trabalho social e a sua aplicação são também importantes.
A pergunta “Quem faz o quê?” pode, portanto, ser respondida com “Todos fazem o que podem”. É importante que a questão da “capacidade” não seja respondida por um certificado de capacidade, mas sim pela pergunta. Por exemplo, o exame por ultra-sons requer muita perícia na questão das malformações fetais. Numa mulher com doença hepática que se queixa de uma barriga gorda súbita, o diagnóstico diferencial de ascite, gravidez, barriga gorda também pode ser decidido com um aparelho antigo e por alguém com pouca experiência. Também não é necessário um cardiologista para medir o tempo QTc num doente com metadona com síncope questionável.
Ao contrário de uma clarificação policlínica, muitas vezes não temos de fazer um diagnóstico, mas simplesmente não podemos perder nada de grave. Com uma estratégia de espera vigilante, podemos esperar pelo curso espontâneo mais favorável dos acontecimentos. Desta forma, pode poupar-se a muitos exames. É importante conhecer bem o paciente e ter uma relação de confiança. A distância apropriada na relação é igualmente central. Mesmo que normalmente seja melhor manter o “você”, pode desenvolver-se uma boa relação de respeito.
Especialmente em Espera Vigilante, a acessibilidade é central. As fotografias enviadas por smartphone também ajudam frequentemente. Se um paciente tiver aterrado numa clínica como emergência, chamadas telefónicas curtas com o médico da clínica são muito úteis, especialmente para problemas complexos. Na minha experiência, a rendição do número de telemóvel privado quase nunca é mal utilizada.
Embora as perturbações viciantes sejam efectivamente classificadas como doenças mentais, os doentes toxicodependentes só são tratados de forma limitada por psiquiatras que trabalham em regime ambulatório e são na sua maioria tratados por clínicos gerais ou, nas cidades, por centros especializados. Pequenas conversas regulares – por exemplo, por ocasião da distribuição pessoal de medicamentos de substituição – são úteis e os problemas psicológicos ou somáticos podem ser detectados numa fase precoce.
VIH e hepatite
O tratamento do VIH e da hepatite fez enormes progressos nas últimas décadas e tornou-se muito mais fácil. Em particular, a continuação de uma terapia de VIH estabelecida pode ser bem gerida por um clínico geral experiente. O mais importante é que o paciente tenha acesso à terapia em primeiro lugar e a tome.
Devido aos elevados custos, o tratamento da infecção pelo HCV é actualmente mais um problema de política de saúde do que um problema médico. Uma vez que os custos dos medicamentos – semelhantes aos do software – são em grande parte relacionados com o desenvolvimento e não com a produção, as abordagens de tratamento de todos os HCV RNA-positivos versus apenas os que correm o risco de cirrose seriam teoricamente igualmente dispendiosos. O tratamento de todos os indivíduos positivos ao HCV-RNA teria benefícios epidemiológicos. Os novos medicamentos são tão eficazes, convenientes de tomar e têm poucos efeitos secundários que o tratamento quase não necessita de conhecimentos especiais em comparação com as anteriores terapias baseadas no interferão.
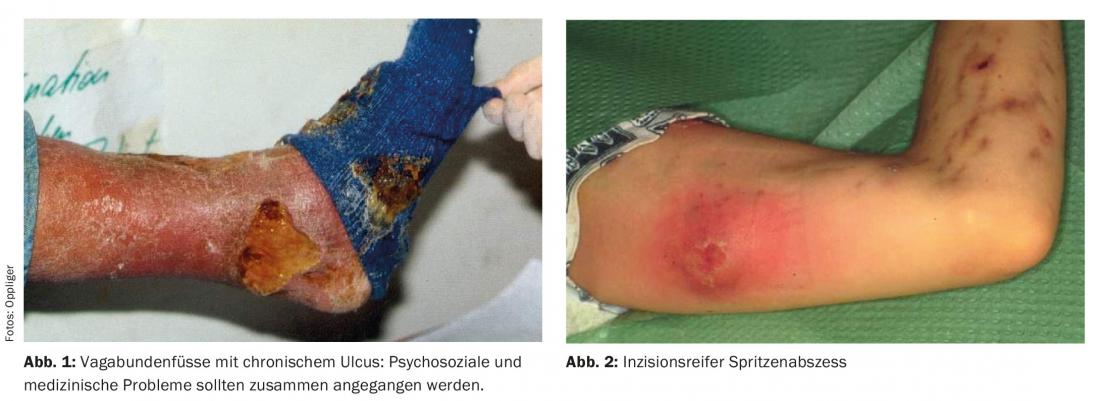
Abcesso de seringas
No caso de abscesso de seringa (Fig. 2) , o momento correcto da incisão da punção é muito importante. A flutuação já deve ser palpável, mas a pele sobre ela ainda não deve ser tão diluída que mais tarde se desenvolva até se tornar uma úlcera. Uma pequena incisão com inserção de uma mèche após a aplicação de spray frio é normalmente suficiente. A administração prévia de antibióticos (geralmente co-amoxicilina 2× 1 g) deve ser considerada especialmente em casos de febre e processos difusos de catarro.
Endocardite
A endocardite do coração direito deve ser considerada especialmente no abuso da cocaína por via intravenosa. A redução do estado geral, febre séptica, CRP/leucose elevada e possíveis novos sopros cardíacos são indicativos. Contudo, não é raro que a endocardite seja descoberta apenas pelo aparecimento de metástases sépticas na radiografia do tórax. O risco de recaída de endocardite é muito elevado no caso de endocardite anamnéstica. A dificuldade é muitas vezes o tratamento adequado à resistência ao longo do tempo sugerido pelos infectologistas. As interacções com a substituição (por exemplo, Rimactan® – metadona) devem ser vigiadas e a dose ajustada.
Osteomielite
A gonartrite séptica purulenta geralmente não oferece dificuldades de diagnóstico devido à tríade clássica do rubor-calor-calor. A coxite já é mais discreta e a dor na virilha é por vezes enganadora. Típica é a dor do choque axial quando se bate na sola do pé.
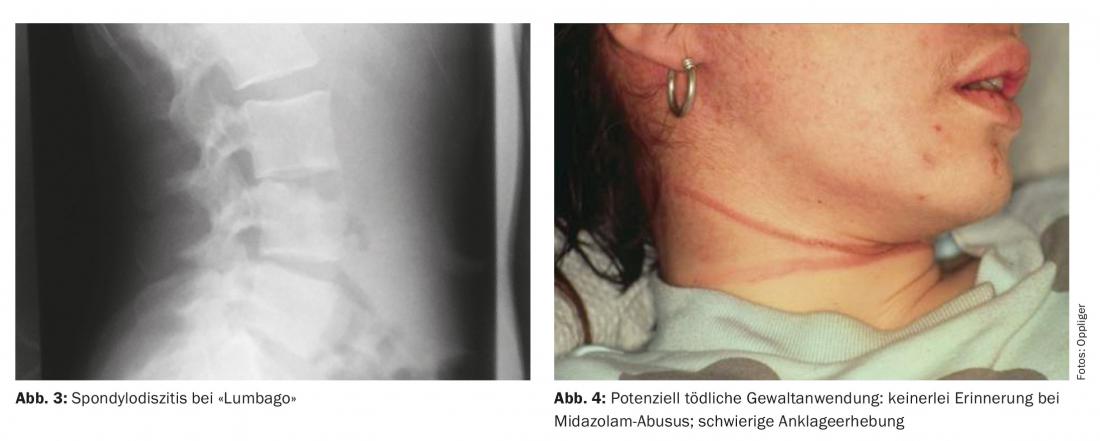
A espondilodiscite (Fig. 3) permanece frequentemente oligossintomática durante muito tempo e é por vezes difícil de distinguir de lumbago. O desejo crónico de analgésicos, a dolência local de pressão e o CRP elevado são indicativos.
Pneumonia
Pneumonia é bastante comum (bronquite crónica, vestuário não sazonal, intoxicado por aí). Febre superior a 38 graus, bem como dores no peito e mau estado geral conduzem ao diagnóstico. Muitas vezes a pneumonia pode ser tratada em regime ambulatório ou o tratamento hospitalar é recusado – por exemplo, por causa de animais de estimação. Um raio-X pode, evidentemente, ser útil, mas por várias razões nem sempre é viável. Durante a terapia antibiótica – especialmente com azitromicina – deve prestar-se atenção ao tempo de QTc, pois este já é muitas vezes muito aumentado antes do início da terapia (por exemplo, com metadona mais Quetiapina®).
Doenças da civilização
Com a idade média dos doentes com fármacos que felizmente aumentaram fortemente nas últimas décadas, a prevalência de “doenças da civilização” comuns também aumentou fortemente.
O ganho de peso com síndrome metabólica é comum. As causas contributivas são as drogas psicotrópicas e a falta de exercício. Devido ao – quase obrigatório – uso de tabaco a longo prazo, COPD e, especialmente em mulheres dependentes de heroína devido à amenorreia induzida pela heroína, a osteoporose é frequentemente adicionada. É praticamente impossível seguir todas as recomendações médicas e outras recomendações das sociedades profissionais, mesmo para pacientes psicologicamente robustos.
O principal perigo é a polipragmasia da droga, quando uma nova droga é acrescentada para cada novo sintoma que ocorre (muitas vezes efeitos secundários da droga!). Por conseguinte, é importante identificar e abordar os principais factores de risco e verificar se o paciente também é capaz de tomar todos os medicamentos. Muitas vezes, um “reset de drogas” com “férias da droga” também é útil em situações confusas.
Intoxicações
Felizmente, o número de “mortes por drogas” clássicas devido a intoxicações agudas por opiáceos diminuiu consideravelmente nas últimas décadas com o uso generalizado de terapias de substituição. No entanto, a intoxicação opiácea aguda é ainda a intoxicação fatal mais comum. O tempo após a retirada do opiáceo é muito crítico na ausência de tolerância, razão pela qual só se recomenda a sua retirada muito lentamente, se é que é de todo. A morte de uma recaída opiácea ocorre frequentemente de forma insidiosa durante o sono.
Violência
A violência é infelizmente um fenómeno de acompanhamento frequente com situações complexas de vítima-perpetrador. A acusação é frequentemente complicada por problemas socioculturais e amnésticos, por exemplo, no caso de abuso de midazolam (fig. 4).
InFo NEUROLOGIA & PSYCHIATRY 2015, 13(5): 4-7