O trabalho de um inchaço não-traumático do joelho é um desafio de diagnóstico excitante. O artigo seguinte sublinha a importância de uma anamnese cuidadosa e entra em mais pormenores sobre possíveis descobertas clínicas e diagnósticos diferenciais. Também dá uma visão geral de exames adicionais úteis que podem ser iniciados com base nos diagnósticos diferenciais previamente estabelecidos.
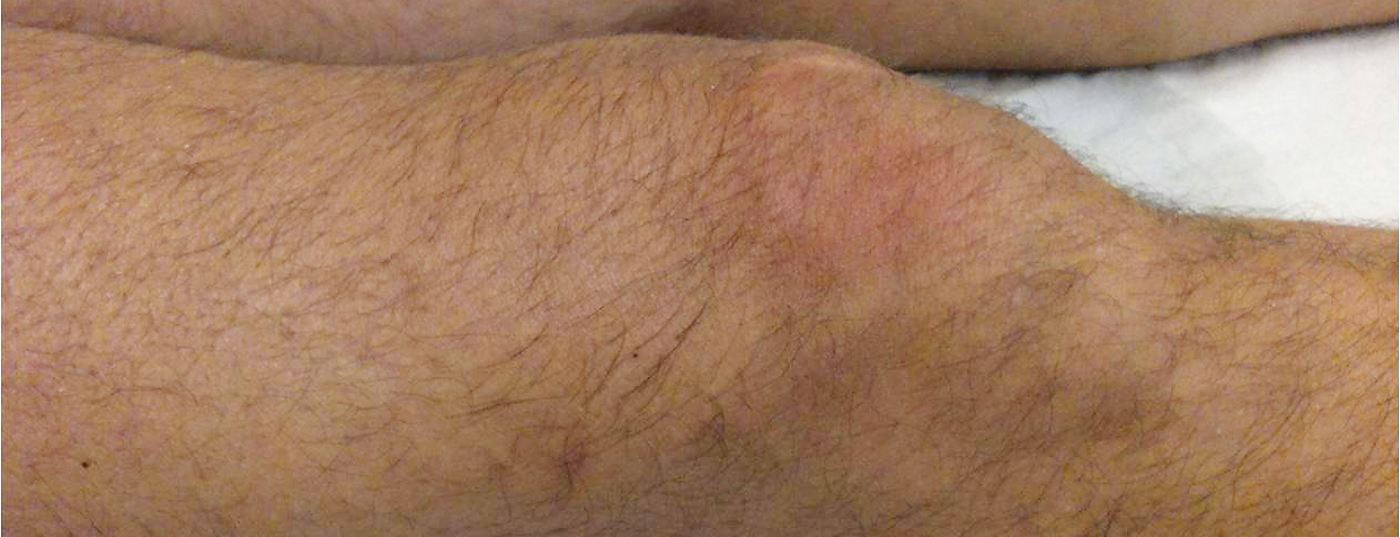
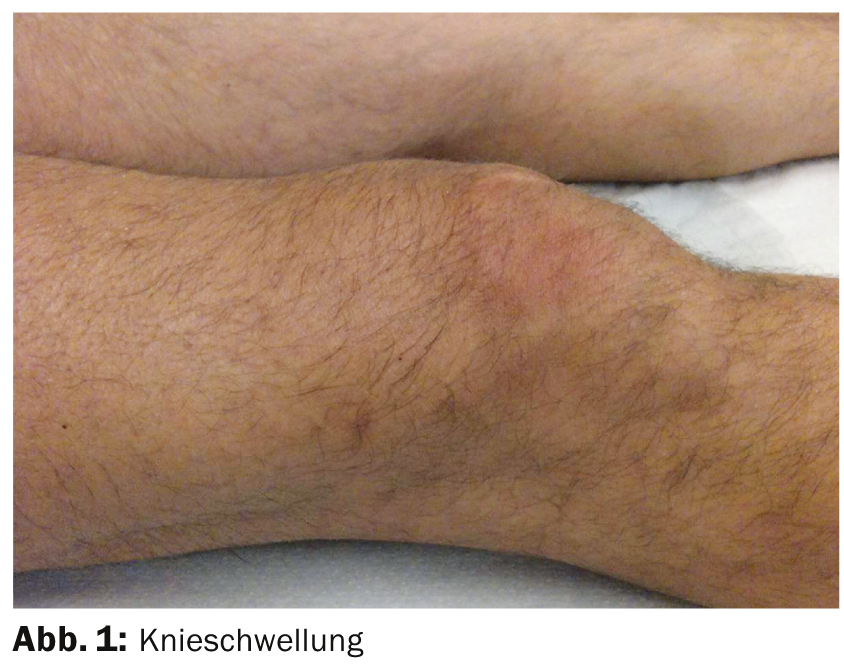
Um paciente de 47 anos de idade, de resto saudável, apresenta-se à sua consulta devido a um inchaço ligeiramente doloroso da articulação do joelho direito, que está presente sem trauma durante três semanas (Fig. 1).
Como é que tem de proceder no diagnóstico? A primeira coisa a fazer é esclarecer se a causa é mecânica ou inflamatória. Uma causa mecânica é mais provável, por exemplo, trauma, idade, dor em primeiro plano, dor especialmente ao esforço, pequena quantidade de efusão e sem sintomas acompanhantes (Tab. 1).

Se o historial médico (e quaisquer sintomas adicionais já conhecidos) sugerir uma causa inflamatória, as duas próximas questões importantes são se outras articulações são afectadas (ou seja, se se trata realmente apenas de monartrite ou oligo- ou mesmo poliartrite), e se existem outros sintomas acompanhantes (ou anteriores) que permitam uma delimitação mais estreita. Os esclarecimentos adicionais são então baseados nas considerações de diagnóstico diferencial (Tab. 2).
O exame clínico da articulação do joelho pode ser particularmente indicativo de uma causa mecânica do inchaço da articulação do joelho. Desta forma, o embrutecimento do contorno, restrições de movimento, desvios de eixo e crepitação devem ser procurados em caso de suspeita de artrose. Sinais meniscais e sinais de instabilidade podem ser indícios de uma lesão das estruturas internas.
Em contraste, na presença de uma causa inflamatória, as descobertas clínicas locais adicionais de sobreaquecimento ou vermelhidão têm apenas um significado indicativo vago. Mesmo a gonartrose activada pode mostrar hipertermia.
Espondiloartrose
Enquanto a artrite reumatóide ou as colagenoses (por exemplo, lúpus eritematoso sistémico) tipicamente seguem um curso poliarticular (mas podem raramente também começar a monoarticular), a monartrose, especialmente da articulação do joelho, é uma manifestação mais frequente de uma doença do grupo dos espondiloartrites (anteriormente spondyloarthopathies seronegativos) (Tab. 3, Fig. 2).

Este grupo é conhecido por incluir doenças caracterizadas pelas seguintes características comuns: Inflamação da coluna e das articulações sacroilíacas, inflamação das articulações periféricas (frequentemente oligoarticulares e com ênfase nas extremidades inferiores), presença de enthesiopathies (inflamação de fixação tendinosa), e associação com o antigénio HLA-B27. Pode haver inflamações simultâneas da pele (tipicamente psoríase) ou das membranas mucosas (artrite reactiva), dos olhos ou dos intestinos. Além disso, pode haver uma ligação causal entre a inflamação e certos agentes patogénicos (por exemplo, clamídia, yersinia).
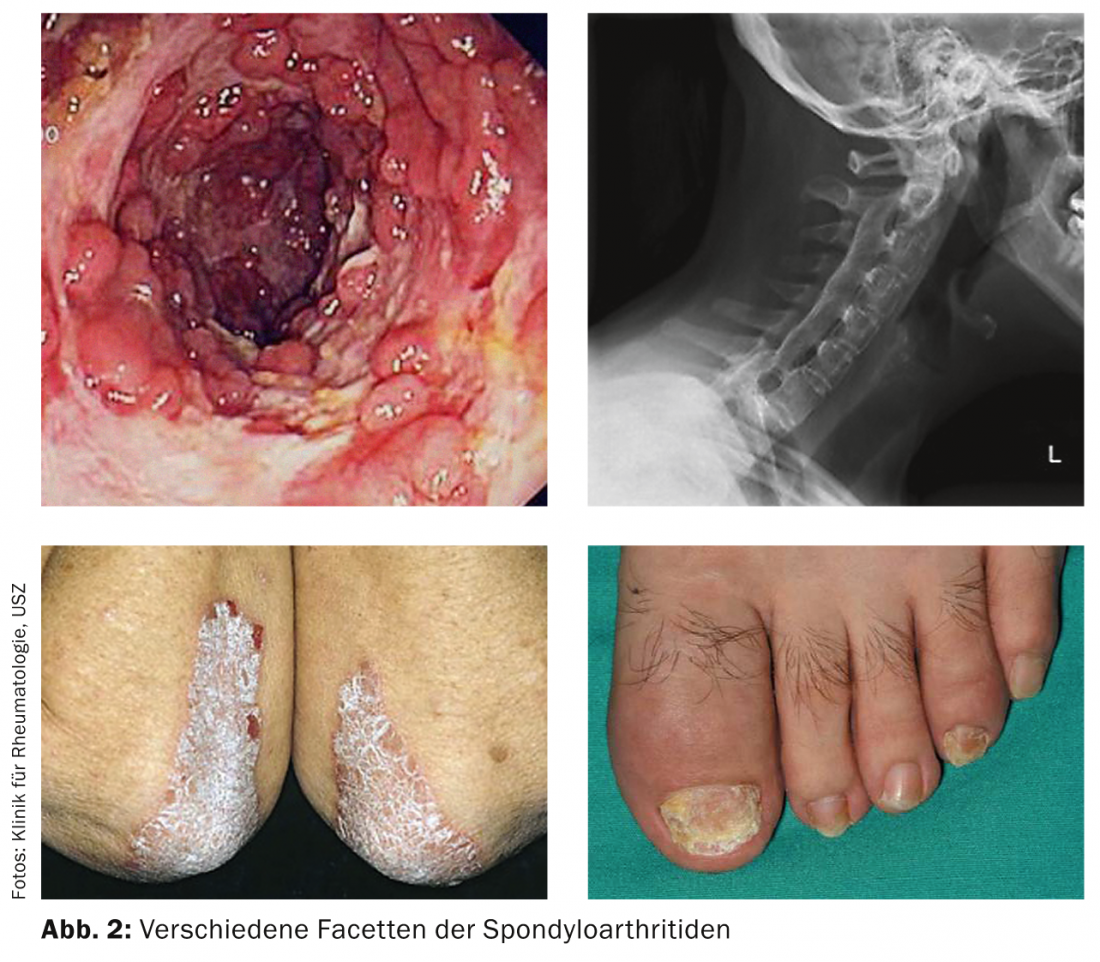
A articulação monoarticularmente inflamada mais comum aqui é a articulação do joelho (incidentalmente também ocasionalmente desencadeada por um trauma menor). Com este diagnóstico suspeito, é já muitas vezes possível a anamnese
outras pistas importantes são encontradas.
As questões essenciais são, portanto, as seguintes:
- As outras articulações estão inchadas?
- Há dores inflamatórias nas costas (dores nas costas à noite ou de manhã cedo, melhoria do movimento, rigidez matinal)?
- Existem entesiopatias (por exemplo, dores de calcanhar na inserção do tendão de Aquiles ou na fáscia plantar)?
- Existem sintomas de pele/membrana mucosa?
- Sintomas de órgãos? (coração, pulmões, gastrointestina, SNC)
- Sintomas infecciosos anteriores ou concomitantes (especialmente gastrointestinais ou urogenitais): Diarreia, diúria?
A artrite reactiva é geralmente aguda e cicatriza após algumas semanas. No entanto, são possíveis cursos crónicos, de modo que a artrite reactiva também deve ser considerada em casos de inchaço prolongado das articulações.
Artrite cristalina
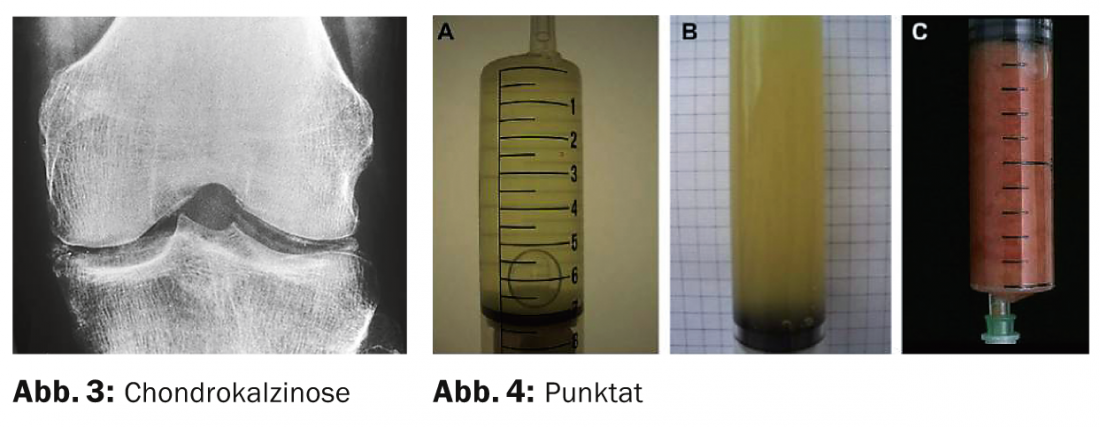
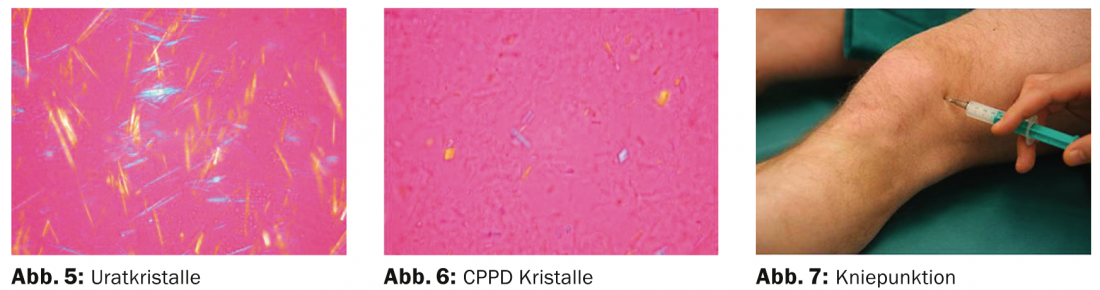
A articulação do joelho é um local de predilecção tanto para a gota como para a doença do depósito de pirofosfato de cálcio (condrocalcinose, pseudo-gota). Típico de tal gonartrite é o aparecimento agudo de inchaço das articulações e dores fortes. A condrocalcinose é a causa mais provável de gonartrite aguda nos idosos. O diagnóstico definitivo requer a detecção dos cristais correspondentes no punctato da articulação. A evidência de condrocalcinose na radiografia ou ultra-som torna este diagnóstico provável, mas não o prova definitivamente (Fig. 3).
Infecção
Uma possível infecção deve ser sempre incluída no diagnóstico diferencial da monartrose. É particularmente importante lembrar isto em pacientes com resistência reduzida (por exemplo, imunossupressão, diabetes mellitus, abuso de drogas), após infiltração ou cirurgia prévia, e com sintomas típicos de infecção que os acompanham, tais como arrepios ou febre.
Artrite de Lyme
A gonartrite isolada (e não a poliartrite!) é o clássico e de longe a manifestação mais frequente da doença de Lyme na fase III (fase tardia). A picada de carraça infectante ou uma possível manifestação precoce (por exemplo, eritema crónico do migrante) encontra-se muitos meses no passado e só raramente pode ser determinada a partir de uma anamnese. Uma efusão bastante indolor, geralmente de grande volume, é típica. A serologia do soro (neste ponto, normalmente apenas os anticorpos IgG são detectáveis) é de ajuda limitada para o diagnóstico. Se for positivo, a doença de Lyme é possível, mas de forma alguma provada. Se a serologia for negativa, este diagnóstico pode ser excluído. Para um diagnóstico fiável, deve procurar-se a detecção directa do patogénio (PCR, “reacção em cadeia da polimerase”, ou seja, a detecção biológica molecular do ADN patogénico) na punção articular ou, se necessário, na biópsia sinovial.
Punção da articulação
O exame do derrame articular é indispensável tanto para a diferenciação definitiva entre uma causa mecânica-degenerativa e uma causa inflamatória como para um diagnóstico posterior. A análise da perfuração da articulação é, portanto, decisiva(Tab. 4, Figs. 4, 5, 6).
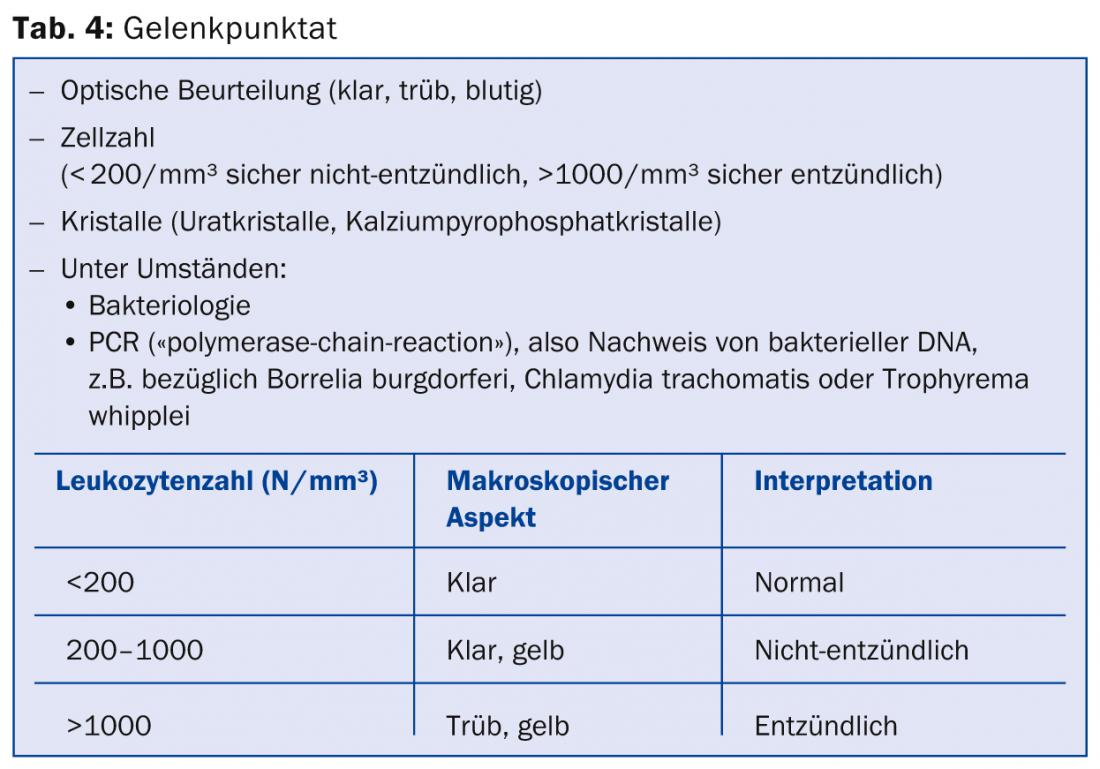
Quanto maior a contagem de células, mais nublado é o furo. Uma punção muito turva (purulenta) sugere principalmente uma infecção; contudo, contagens de células muito elevadas podem também ocasionalmente ser encontradas em espondiloartrites (por exemplo, artrite psoriásica ou artrite reactiva) ou artrite cristalina. Mesmo que os cristais possam ser detectados numa perfuração de articulação turva e rica em células, uma infecção bacteriana concorrente deve ser excluída. Uma punção com sangue indica uma causa traumática (hemartrose); no entanto, o derrame com sangue também pode ocorrer em condrocalcinose ou, raramente, osteoartrite grave ou, muito raramente, ser causado uma vez por uma lesão acidental de um vaso sinovial pela própria punção.
A perfuração da articulação do joelho (Fig. 7) é realizada com o paciente deitado, mais facilmente do lado lateral para o recesso suprapatelar.
Marcar o local de injecção cerca de 1 cm abaixo do pólo superior da patela, depois desinfectar correctamente o local de perfuração de acordo com as instruções do produto utilizado (observar o tempo de exposição). A punção é realizada em estrita conformidade com a técnica sem toque medial-craniano (por exemplo, com uma agulha 22G [schwarz]) no recesso suprapatellar. Por outro lado, o recesso pode ser comprimido a partir do lado medial. Recomenda-se o uso de um protector bucal.
Laboratório sensato
- Um laboratório útil inclui os seguintes parâmetros:
- Geral: reacção de sedimentação do sangue, CRP, contagem de sangue. Valores hepáticos e creatinina. Possivelmente TSH basal
- Factor reumatóide, anti-CCP AK, ANA (antinuclear AK)
- Possivelmente serologia Borrelia (exclui a artrite Lyme se IgM e IgG negativos. Se IgG positivo, artrite de Lyme é possível, mas não está provado. A PCR na punção da articulação é sempre possível).
- Possivelmente clamídia LCR ou gonococos na primeira urina matinal (nota: enquanto a clamídia é uma artrite reactiva, os gonococos podem ser detectados directamente na articulação punctal, no sentido de uma artrite infecciosa).
Não é muito útil e, portanto, inútil: Ácido úrico no soro, outras serologias no soro.
Imagem significativa
Um raio-x convencional é útil como base. Isto pode ser usado para procurar osteoartrite, alterações traumáticas, sinais de condrocalcinose ou neoplasia.
Se clinicamente incerto, pode ser utilizado um exame de ultra-som para verificar a presença de uma efusão ou sinovite. O exame ultra-sónico é também uma boa forma de detectar calcificações da cartilagem ou depósitos de urate (artropatia cristalina). Além disso, se a causa de um derrame articular for inflamatória, há frequentemente hiperperfusão do sinovium, que pode ser detectada com Doppler de potência.
Um exame de RM é útil se houver uma causa mecânica clara (efusão na área não-inflamatória) mas isto não pode ser adequadamente explicado com imagens convencionais (por exemplo, danos no menisco ou ligamentos, osteonecrose).
Uma tomografia computorizada só é útil para questões especiais (especialmente relativas ao osso). A cintilografia quase nunca é indicada.
Andreas Krebs, MD
Andrea Stärkle-Bär, MD
Literatura:
- DG Baker, Schumacher HR Jr: Monoartrite aguda. N Engl J Med 1993; 329(14): 1013.
- Sack K: Monartrose: diagnóstico diferencial. Am J Med 1997; 102(1A): 30S.
- Stanek G, et al: Borreliose de Lyme. Lanceta 2012; 379(9814): 461.
CONCLUSÃO PARA A PRÁTICA
- Em primeiro lugar, os diagnósticos diferenciais mais prováveis devem ser considerados com base numa história cuidadosa e nos resultados clínicos essenciais.
- Só então deverão ser organizados exames adicionais específicos.
- Os factores orientadores são a idade, outras queixas ou descobertas, tanto no sistema músculo-esquelético como extra-articularmente, bem como a análise da punção articular.
UM RETENIR
- Tout d’abord les diagnostics différentiels les plus vraisemblables doivent être considérés à la lumière d’une anamnèse minutieuse et des résultats cliniques importants.
- Il faut ensuite demander des exams complémentaires ciblés.
- L’âge, les autres affection ou résultats aussi bien de l’appareil locomoteur qu’extra-articulaires ainsi que l’analyse de la ponction articulaire fournissent des orientations.
PRÁTICA DO GP 2014; 9(4): 17-20