As recomendações da Global Initiative for Chronic Obstructive Lung Disease (GOLD) relativas à farmacoterapia inicial para pacientes com DPOC permanecem inalteradas na sua actualização de 2021. No entanto, isso poderá mudar em breve. Estudos actuais sugerem que a combinação de beta2-simpaticomimético de acção prolongada (LABA) e corticosteróide inalado (ICS) está a ser cada vez mais posta de lado.
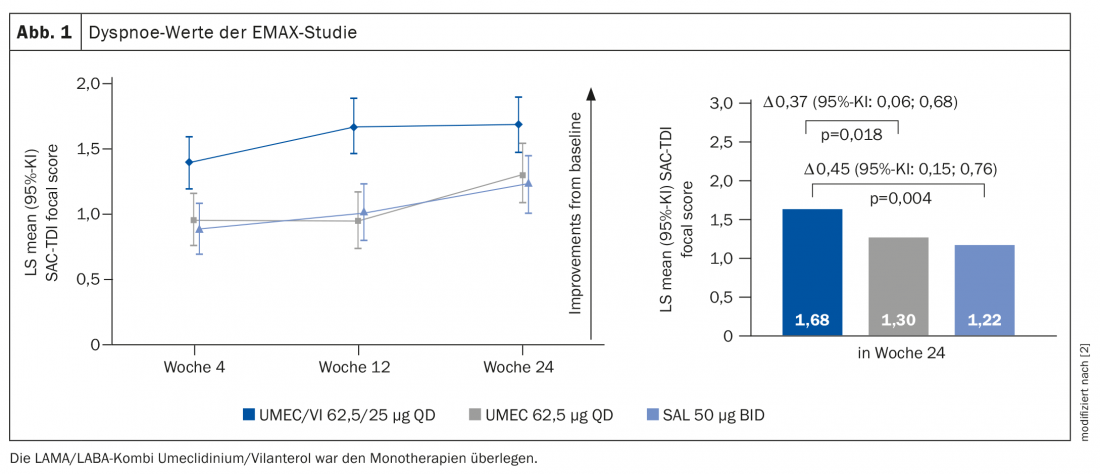
No regime de tratamento estabelecido, os pacientes classificados como grupo A devem receber um antagonista muscarínico de acção prolongada (LAMA) ou um LABA. No grupo B, uma LAMA ou LABA ou a combinação LABA/LAMA. “Isto significa um pouco: Faça o que quiser, nada dói”, criticou o Prof. Dr. Felix Herth do Departamento de Pneumologia e Medicina Respiratória, Clínica Tórax Heidelberg (D) [1]. No estudo EMAX [2], foi examinado o efeito das diferentes substâncias para o grupo de doentes B. O Prof. Herth exemplificou os resultados para a pontuação do ponto final da dispneia: o melhor impacto na dispneia foi alcançado com a broncodilatação dupla (Fig. 1), mas todos os outros pontos finais tiveram também um melhor desempenho. “Espero, portanto, que em 2022, quando o estudo encontrar influência no relatório GOLD, seja recomendado fazer a terapia LAMA/LABA, uma vez que os dados eram significativamente melhores do que para qualquer monoterapia”, diz o perito.
Segundo ele, o estudo também foi capaz de resolver a questão da dependência do fardo dos sintomas. No passado, assumia-se frequentemente que um paciente só beneficiaria de LAMA/LABA se também tivesse muitos sintomas, ou seja, um CAT muito elevado. Por outro lado, não é de esperar qualquer benefício com um baixo CAT de cerca de 10-15. Este boato pode agora ser posto de parte: “Não importa quão suave ou grave, a combinação bate sempre as respectivas monossubstâncias”.
Triplicou significativamente melhor
Entretanto, há também dados do mundo real que compararam LAMA/LABA vs LABA/ICS. Isto mostra claramente que, em condições quotidianas, LAMA/LABA também tem um melhor desempenho do que LABA/ICS. “Respondo agora à questão de saber se preciso sequer de uma combinação LABA/ICS num paciente com DPOC sem o fazer”, explicou o Prof. “Porque ou ele não exacerba e não tem eosinofilia, então eu dirijo o LAMA/LABA. Ou ele exacerba e tem uma eosinofilia, então eu faço o triplo”. Entretanto, o perito considera o significado de uma combinação LABA/ICS no COPD bastante baixo: “O nicho para esta combinação está a tornar-se cada vez mais estreito.
Mais informações sobre este assunto são também fornecidas pelo estudo ETHOS [3], no qual – correspondente ao grupo pationten D – foi investigada a tríplice terapia versus combinações. Os autores do estudo randomizaram pacientes numa terapia tripla com duas doses diferentes ou num grupo LAMA/LABA ou LABA/ICS. As terapias triplas provaram ser significativamente melhores em termos de frequência de exacerbação. “O triplo tem vantagens muito claras sobre as duas combinações se o paciente for exacerbado e tiver eosinofilia”, declarou o Prof. Estes dados estão também em conformidade com o estudo IMPACT do ano passado. Assim, os efeitos são obviamente independentes da substância [4]. Não houve diferença entre as duas doses de ICS. Há sempre sinais de pneumonia, especialmente com doses mais elevadas de ICS, mas estas são significativamente reduzidas em comparação com estudos anteriores, diz o pneumologista.
Redução da mortalidade provável
Tanto o ETHOS como o IMPACT foram também analisados para sinal de mortalidade e ambos mostraram uma redução da mortalidade no braço triplo. A questão de saber se a terapia tripla na indicação certa reduz o risco de mortalidade num paciente com DPOC não está conclusivamente provada com base nisto. O Prof. Herth admitiu que os pacientes nos estudos foram aleatorizados de forma diferente em alguns casos (por exemplo, em alguns casos a cortisona foi descontinuada na fase de aleatorização, o que pode obviamente ter efeitos, e houve também diferentes colectivos no que diz respeito à história da asma) e os resultados estão por isso certamente abertos à discussão. O que se pode afirmar, contudo, é que “há dois grandes estudos com grande número de pacientes que mostraram um sinal de mortalidade para o triplo, por isso penso que num paciente com muitas exacerbações e possivelmente uma eosinofilia, uma redução da mortalidade pode certamente ser esperada com a terapia do triplo”.
Resta saber se também há pacientes que não deveriam ser tratados com um corticosteróide? E qual é a melhor forma de os avaliar? Existe um documento de consenso da ERS sobre este assunto [5]. Isto identifica dois parâmetros que indicam que um doente não beneficiará ou deve ser tratado com ICS: história de exacerbação e contagem de granulócitos eosinófilos. A eosinofilia é classificada mais alta no jornal. “Assim, se um paciente em terapia tripla com ICS apresentar após um ano sem exacerbações, eu voltaria a medir os eosinófilos – se o seu número se revelar elevado, eu não deveria definitivamente parar”, diz o Prof. No entanto, se os eosinófilos forem baixos, a descontinuação é definitivamente indicada, sobretudo tendo em conta os efeitos secundários que a ICS também pode causar.
Mensagens Take-Home
- Em condições diárias numa população de doentes não seleccionada, o controlo dos sintomas é melhor com LAMA/LABA do que com LABA/ICS.
- Em pacientes sintomáticos com uma história proeminente de exacerbações, o triplo é superior ao LAMA/LABA na prevenção de exacerbações.
- Em certos pacientes (sintomáticos, exacerbações na terapia), a redução da mortalidade é provável com a terapia tripla.
- Ao descontinuar a ICS, considerar a história de exacerbação + granulócitos eosinófilos (+ indicação inicial).
Fontes:
- StreamedUp Best of Pneumo Update 2020, 14.01.2021; www.streamed-up.com/best-of-pneumo-update
- Maltais F et al: Eficácia do umeclidínio/vilanterol versus umeclidínio e salmeterol monoterapias em doentes sintomáticos com DPOC que não recebem corticosteróides inalados: o ensaio aleatório EMAX. Respir Res 2019; 20: 238; doi: 10.1186/s12931-019-1193-9.
- Rabe KF et al: Triple Inhaled Therapy at Two Glucocorticoid Doses in Moderate-to-Very-Severe COPD. N Engl J Med 2020; 383: 35-48; doi: 10.1056/NEJMoa1916046.
- Lipson DA et al: Redução da Mortalidade por Todas as Causas com Fluticasona Furoate/Umeclidinium/Vilanterol em Pacientes com Doença Pulmonar Obstrutiva Crónica. Am J Respir Criteria Care Med 2020; 201: 1508-1516; doi: 10.1164/rccm.201911-2207OC.
- Chalmers JD et al: Retirada de corticosteróides inalados na COPD: uma directriz da Sociedade Respiratória Europeia. Eur Respir J 2020; 55: 2000351; doi: 10.1183/13993003.00351-2020.
InFo PNEUMOLOGIA & ALERGOLOGIA 2021; 3(2): 18-20