Em Basileia, especialistas de diferentes campos da dermatologia e alergologia discutiram, entre outras coisas, as inovações na classificação e terapia da urticária, os modernos métodos de teste no campo das alergias alimentares mediadas por IgE e as dificuldades na anamnese exacta das reacções hipersensíveis aos fármacos.
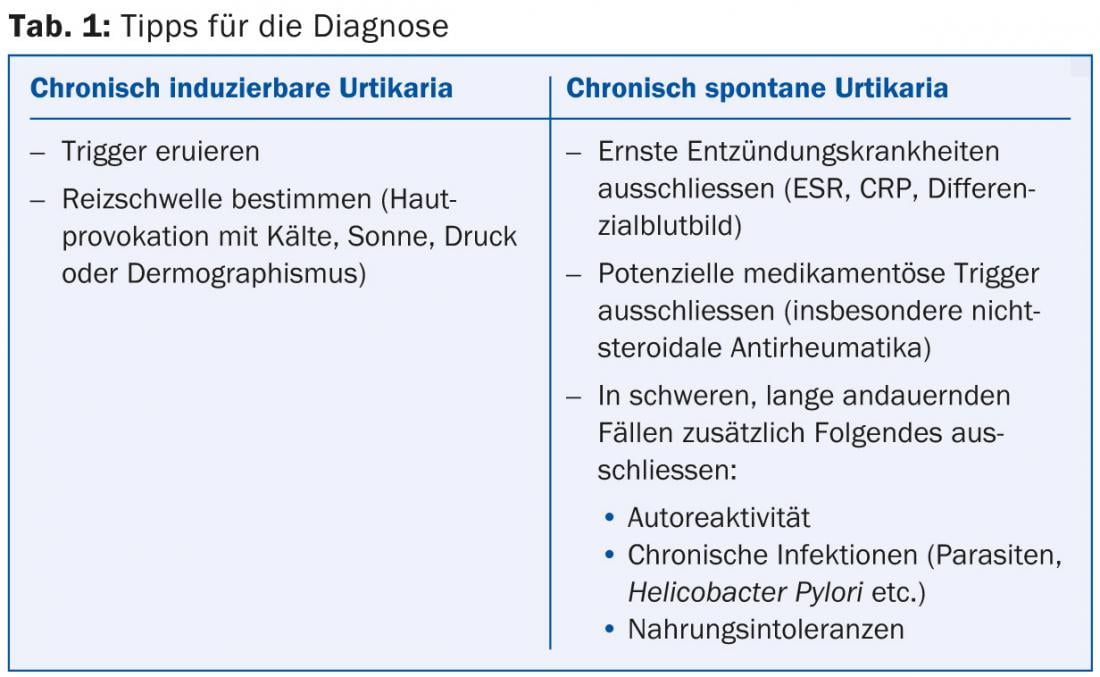
No início, a PD Dr. med. Kathrin Scherer Hofmeier do Departamento de Alergologia do Hospital Universitário da Basileia falou sobre urticária e angioedema. Até agora, a urticária espontânea com os dois subtipos agudos e crónicos tinha sido distinguida da urticária com origem física (por exemplo, solar, relacionada com o frio, etc.) e de outros tipos de urticária, como a forma colinérgica. A quarta reunião de consenso internacional sobre este tema, realizada em Novembro de 2012, propôs uma simplificação da classificação: Urticária aguda com uma duração máxima. seis semanas distingue-se da crónica, que pode ser espontânea ou induzível, tornando o termo “urticária crónica idiopática” supérfluo. O tipo induzível inclui causas físicas, colinérgicas, de contacto ou aquagénicas [1]. As vias de diagnóstico de urticária crónica espontânea e crónica induzível são mostradas no Quadro 1.
Terapêuticamente, o objectivo em ambas as formas (com ou sem angioedema) é de controlar os sintomas tanto quanto possível. Em contraste com as directrizes anteriores, o novo algoritmo de tratamento não inclui antagonistas H2, dapsonativo, sedativo ou uma mistura de diferentes anti-histamínicos (Fig. 1).

Alergia alimentar
Segundo o Dr. med. Peter A. Eng dos Hospitais Cantonais de Aarau e Lucerna, as intolerâncias alimentares podem ser divididas em formas imunológicas e não imunológicas, com as primeiras incluindo o tipo imediato mediado por IgE, que foi o foco principal da apresentação. “A patogénese pode ser causada pelo contacto alergénico com a mucosa gastrointestinal ou principalmente pela sensibilização aos alergénios inalados (por exemplo, pólen) e apenas secundariamente aos alimentos”, diz o Dr. Eng. “Depois de um teste de provocação alimentar positivo, são frequentemente observadas reacções imediatas (<2 h): Incluem urticária, gastrointestinal, respiratória e, em casos raros, sintomas cardiovasculares. De longe, a maioria reage através da pele”.
O procedimento de diagnóstico para suspeitas de alergia alimentar é o seguinte
- a cuidadosa anamnese
- Testes cutâneos/diagnósticos in vitro
- em casos especiais, um teste de provocação.
“Sobre o segundo ponto, deve ser notado que o teste de perfuração da pele requer experiência por parte do médico assistente. Também requer pele intacta em qualquer caso e é difícil de executar em crianças pequenas. Uma vantagem são os resultados imediatos e os baixos custos. Os pontos positivos do diagnóstico in vitro são que não é influenciado pela medicação, não requer cooperação e é independente do estado da pele. A desvantagem é o preço caro”, resumiu o Dr. Eng.
“Em qualquer caso, os resultados dos testes devem ser colocados em relação ao historial médico e aos resultados clínicos. Além disso, a sensibilização não significa necessariamente alergia. Apenas se a relação com os sintomas alérgicos for clara, torna-se necessária uma abstinência alergénica e uma reavaliação subsequente após 6-12 meses”.
Novas formas de diagnóstico
Estão a ser desenvolvidos novos métodos de diagnóstico no campo das reacções cruzadas: os diagnósticos baseados em componentes, específicos de componentes moleculares, testam mais de uma centena de componentes alergénicos purificados a partir de matéria-prima biológica ou produzidos de forma recombinante num microchip baseado num multi-imunoensaio. As vantagens são a exactidão (melhor diferenciação da alergia – reacção cruzada imunológica), o melhor prognóstico (crescimento ou persistência, gravidade dos sintomas alérgicos) e, por conseguinte, em certos casos, testes de provocação evitáveis.
A composição dos mais de uma centena de componentes alergénicos é difícil. Existem diferentes necessidades, dependendo da região geográfica. “Os componentes individuais da barata, por exemplo, são de menor interesse na Suíça”, explicou o Dr. Eng. Além disso, falta ainda a avaliação da sensibilidade, especificidade e pontos de corte dos componentes individuais dos alergénios. Além disso, subsistem questões de praticabilidade: a inundação de dados pode confundir em vez de ajudar. Por conseguinte, o teste só deve ser prescrito por alergénios que tenham um conhecimento preciso das propriedades e significado dos vários componentes alergénicos testados.
Alergia a drogas
“Lidar com reacções hipersensíveis a medicamentos é uma das disciplinas supremas da alergologia”, diz o Prof. Andreas J. Bircher, MD, Presidente do curso e Chefe de Alergologia do Hospital Universitário de Basileia. Deve ser feita primeiro uma distinção entre dose-dependente (“aumentado”, tipo A) e -independente (“bizarro”, tipo B) Formulários.
No tipo A, os efeitos secundários em questão estão directamente relacionados com os efeitos farmacológicos reais, ou seja, são parcialmente previsíveis: por exemplo, hemorragia em caso de overdose com anticoagulantes ou atrofia cutânea em caso de uso prolongado de corticosteróides.
No tipo B, apenas reagem pessoas sensibilizadas ou hipersensíveis, em que a dose desempenha um papel menor, ou seja, o efeito não está directamente relacionado com o efeito da droga. Por conseguinte, esta forma é imprevisível: por exemplo, exantema ao tomar antibióticos ou urticária ao tomar medicamentos analgésicos.
O que deve ser considerado?
Os cinco pontos seguintes são importantes quando se aproxima uma reacção a drogas hipersensíveis:
- orfologia tão precisa quanto possível: manifestação clínica (análise das lesões, distribuição, desenvolvimento, etc.), possivelmente histologia.
- Obter o historial médico actual e passado tão completo quanto possível
- Rastrear a cronologia com a maior precisão possível
- Fazer um diagnóstico clínico apropriado (considerar diagnóstico diferencial)
- Além disso, se necessário, formular uma hipótese patogénica precisa (seleccionar e interpretar testes adequados e relevantes).
“Em particular, tomar a história médica é difícil porque normalmente se apresenta como altamente instável: A memória do paciente de sintomas e episódios de doença passados pode ser inconsistente, incompleta ou mesmo errada. Incidentes semelhantes separados são relatados misturados como factos gerais [2].
A reconstrução mental dos medicamentos tomados oferece portanto armadilhas porque certos nomes de medicamentos são generalizados ou confundidos. Por exemplo, o doente fala geralmente de penicilina quando toma qualquer antibiótico, ou aspirina quando utiliza qualquer analgésico”, diz o Prof. Bircher.
Causas e sinais de perigo
Os medicamentos que frequentemente levam a efeitos secundários são antibióticos e anti-infecciosos, mas também anti-inflamatórios não esteróides e analgésicos (principalmente pseudoalergia, raramente exantema, fotoalergia), anticonvulsivos e anti-hipertensivos. Finalmente, o Prof. Bircher resumiu os sinais de perigo mais importantes que o médico assistente deveria considerar como alarmantes em qualquer caso (Tab. 2).

Fonte: 8º Curso Dermato-Alergológico do SGDV, 18 de Outubro de 2013, Basileia
Literatura:
- Maurer M, et al: Revisões das directrizes internacionais sobre o diagnóstico e terapia da urticária crónica. JDDG 2013; 11(10): 971-978. Artigo publicado pela primeira vez online: 19 AUG 2013. DOI: 10.1111/ddg.12194.
- Barsky AJ: Esquecer, fabricar, e telescópico: a instabilidade da história médica. Arch Intern Med 2002; 162: 981-984.
Prática da Dermatologia 2013; 23(6): 21-24











