A terapia da enxaqueca tem feito grandes progressos nos últimos anos. No entanto, nem todos os pacientes estão bem ajustados e muitas vezes subprovistos com profilaxia. A enxaqueca refratária pode ser o resultado – mas em que momento é que se fala dela?
Embora o tratamento da enxaqueca tenha feito grandes progressos, alguns doentes não respondem ao tratamento baseado em orientações [1]. Além disso, verificou-se que alguns doentes são subtratados em relação à medicação profiláctica, o que promove a cronificação [2].
Começa com a definição
O problema começa com a definição clínica. O que é a enxaqueca refractária não foi esclarecido de forma conclusiva. Em 2008, a American Headache Society (AHS) apresentou critérios para enxaqueca crónica refratária (rCM) baseados no diagnóstico primário de enxaqueca ICHD-II (crónica) quando a enxaqueca causa uma deficiência funcional significativa ou QoL (MIDAS ≥11) apesar da modificação do gatilho. Além disso, os doentes com rCM não respondem a medicamentos preventivos em pelo menos duas de quatro classes de medicamentos (beta bloqueadores, anticonvulsivos, tricíclicos, bloqueadores dos canais de cálcio) e não a triptanos e DHE e a AINE ou analgésicos combinados durante um período experimental de >2 meses [3]. A definição da European Headache Federation (EHF) 2014 é baseada no diagnóstico primário ICHD-III enxaqueca crónica sem uso excessivo de medicamentos. Os medicamentos profiláticos para enxaquecas devem ter sido utilizados sem sucesso durante >3 meses por fármaco e há contra-indicação ou nenhum efeito com >3 fármacos das classes beta bloqueadores, anticonvulsivos, tricíclicos, flunarizina ou cardesartan, onabotulinumtoxinA; um fármaco é considerado eficaz assim que reduz os dias de dor de cabeça em >50%. Deve ser possível excluir formas secundárias de dores de cabeça; nem a ressonância magnética nem as medições de pressão em laboratório e no LCR podem apontar para outras causas [4].
Temida travessia
A enxaqueca refratária não é invulgar. No entanto, existem poucos estudos, que a MD Cristina Tassorelli, directora do Headache Science Centre and Neurorehabilitation Unit do National Neurological Institute C. Mondino (IT), atribui à definição inconsistente. Num estudo com 370 doentes com dores de cabeça, 5% apresentaram enxaqueca refratária, com uma pontuação média MIDAS de 96. As mulheres mais jovens tendem a ser afectadas com mais frequência. Quase 37% tomam medicamentos com demasiada frequência [5].
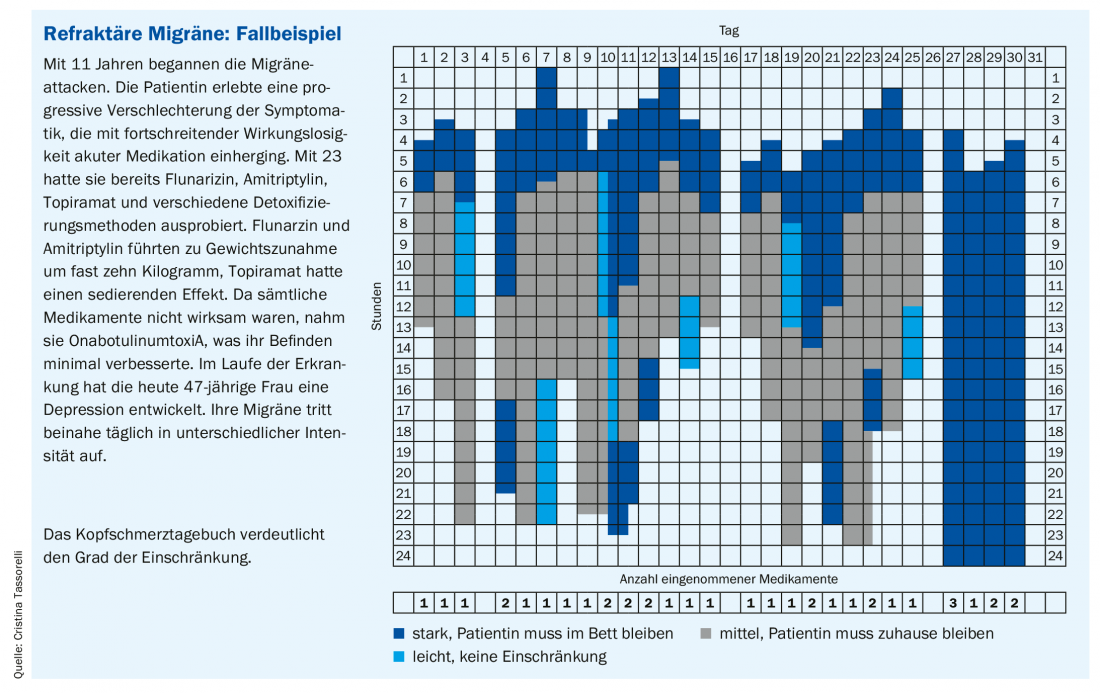
A natureza volátil das formas de enxaqueca deve ser notada: “A enxaqueca é uma doença dinâmica. Varia de acordo com o paciente e também muda dentro do indivíduo”, enfatiza o MD Tassorelli. A duração e a frequência variam e mudam ao longo da vida. Um curso episódico pode tornar-se um curso crónico. A taxa de transição da enxaqueca episódica para a crónica é de 3% por ano, de acordo com os dados do estudo CaMEO [6]. A transição não é raramente associada ao desenvolvimento de condições comórbidas (especialmente depressão, dor crónica, distúrbios de ansiedade) [7]. Estar fora de acção muitos dias por mês apesar da medicação é um fardo insuportável para as pessoas afectadas (estudo de caso).
Onde há necessidade de acção?
Olhando para a actual situação mista no campo da enxaqueca refractária, o estabelecimento de critérios de diagnóstico é urgentemente necessário de uma perspectiva científica. As formas episódica e crónica devem ser definidas uniformemente. Por exemplo, ao saber contra o que é especificamente dirigida a resistência terapêutica (medicação aguda ou preventiva?), com que frequência as tentativas terapêuticas já falharam ou se o uso excessivo de medicamentos e as comorbilidades estão presentes, a carga da doença pode ser melhor quantificada e examinada em ensaios específicos. Isto inclui também a identificação de biomarcadores. Em última análise, os resultados poderiam dar origem a melhores cuidados.
A nível prático, é importante destacar possíveis factores secundários, por um lado – através de uma avaliação psiquiátrica, medição da pressão do QCA, ressonância magnética e testes para outros medicamentos e uso excessivo de medicamentos – e, por outro lado, fazer ajustamentos no estilo de vida e reduzir os factores desencadeantes e exacerbadores. Isto inclui a normalização do sono, controlo de peso, exercício regular, evitar estímulos e tratar condições co-mórbidas. A terapia aguda visa atingir o mais rapidamente possível o estado livre de migrações, minimizar as EAs e reduzir a frequência das dores de cabeça. Aqui, MD Tassorelli advoga uma abordagem estratificada e adaptada à situação [8], bem como um início precoce da terapia. A utilização de combinações analgésicas e antieméticas administradas adicionalmente pode ser útil.

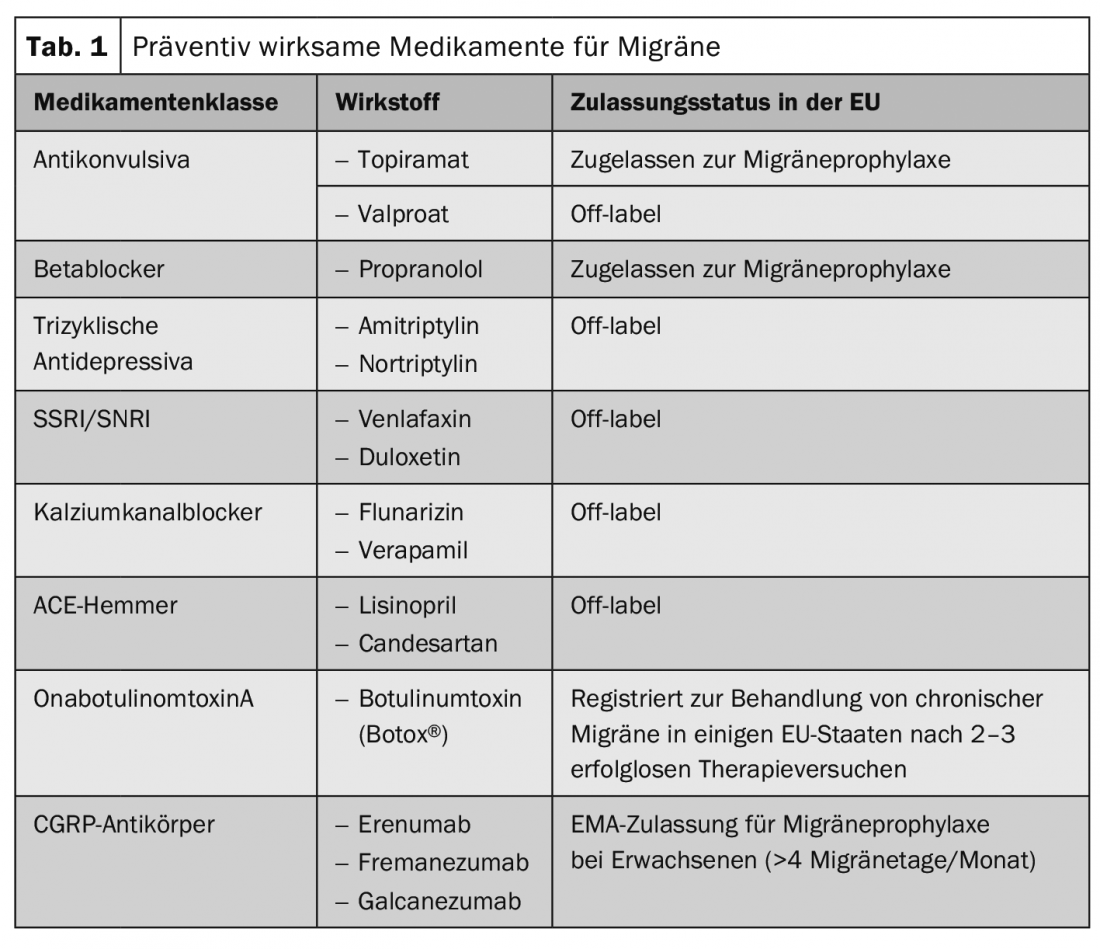
As estratégias preventivas devem reduzir a carga da enxaqueca (frequência, intensidade, duração), aumentar a resposta aos medicamentos e prevenir o uso excessivo de medicamentos; estes últimos, em particular, podem contribuir significativamente para a cronicidade e estão estreitamente ligados ao problema da enxaqueca refratária. (Caixa). O pilar de prevenção do tratamento também precisa de ser optimizado, de acordo com o MD Tassorelli, por exemplo, através do desenvolvimento de novos fármacos específicos de migrações ou de uma abordagem de escalada. Por um lado, isto pode consistir em combinações de medicamentos preventivos (Quadro 1). Por outro lado, o uso de estimuladores nervosos tem-se revelado útil, embora as provas sejam limitadas. Especialmente a estimulação do nervo supraorbital (estimulação do nervo oftálmico ou do nervo occipital maior) bem como a estimulação do nervo vago são bem aplicáveis, especialmente porque ambas podem ser combinadas com medicação sem qualquer problema.
Finalmente, o neurologista apela a uma abordagem multidisciplinar. Os pacientes não devem ser tratados apenas por um especialista em dores de cabeça, mas – dependendo da situação individual – também por um psicólogo ou psiquiatra (também com vista a lidar com traumas da primeira infância que podem desencadear modificações epigenéticas), um fisioterapeuta ou outros prestadores de cuidados que contribuam para a educação do paciente. O melhor resultado também justifica o aumento dos recursos humanos e de tempo. Por último, mas não menos importante, os cuidados ao paciente incluem um acompanhamento próximo (a cada 3-4 meses), que deve ser efectuado pelo mesmo médico, se possível.
Fonte: EAN 2019, Oslo (NÃO)
Literatura:
- Lionetto L, et al: Tratamento emergente da enxaqueca crónica e da enxaqueca crónica refratária. Pareceres de peritos Emerg Drogas 2012; 17: 393-406.
- Kristoffersen ES, et al: Gestão da dor de cabeça crónica primária na população em geral: o estudo Akershus da dor de cabeça crónica. J Dores de cabeça 2012; 13: 113-120.
- Schulman EA, et al: Definindo enxaqueca refractária e enxaqueca crónica refractária: critérios propostos pela Secção de Interesse Especial em Enxaquecas Refractárias da American Headache Society. Dores de cabeça 2008; 48(6): 778-782.
- Martelletti P, et al: Enxaqueca crónica refratária: uma Declaração de Consenso sobre definição clínica da Federação Europeia das Cefaleias. J Dor de cabeça 2014; 15(1): 47.
- Irimia P, et al: Enxaqueca refratária numa clínica de cefaleias. BMC Neurol 2011; 11: 94.
- Adams AM, et al: The impact of chronic enxaine: The Chronic Migraine Epidemiology and Outcomes (CaMEO) Métodos de estudo e resultados de base. Cephalalgia 2015; 35(7): 563-578.
- Buse DC, et al: Perfis sociodemográficos e comorbitários de enxaquecas crónicas e de enxaquecas episódicas. J Neurol Neurosurg Psychiatry 2010; 81(4): 428-432.
- Lipton RB, et al: Stratified care vs step care strategies for migraine: the Disability in Strategies of Care (DISC) Study: A randomized trial. JAMA 2000; 284(20): 2599-2605.
- Ruscheweyh R, et al: Correlation of headache frequency and psychosocial impairment in migraine: a cross-sectional study. Dores de cabeça 2014; 54(5): 861-871.
- Limmroth V, et al.: Características do uso excessivo de medicamentos após o uso excessivo de diferentes medicamentos para a dor de cabeça aguda. Neurologia 2002; 59(7): 1011-1014.
- Katsarava Z, Jensen R: Dor de cabeça por uso de medicamentos: onde estamos agora? Curr Opinião Neurol 2007; 20(3): 326-330.
- Nielsen M, et al: A retirada completa é a abordagem mais eficaz para reduzir a incapacidade em pacientes com dores de cabeça por uso excessivo de medicamentos: um ensaio aleatório controlado de rótulo aberto. Cephalalgia 2019; 39(7): 863-872.
- Kristoffersen ES, et al: Breve intervenção para a dor de cabeça de uso excessivo de medicamentos nos cuidados primários. O estudo BIMOH: um ensaio de ensaio pragmático duplo-cego, randomizado e controlado em paralelo. J Neurol Neurosurg Psychiatry 2015; 86(5): 505-512.
HAUSARZT PRAXIS 2019; 14(8): 15-17 (publicado 22.8.19, antes da impressão).