A nova edição da diretriz “Diagnóstico, prevenção e tratamento do eczema das mãos”, publicada este ano sob os auspícios da Sociedade Alemã de Dermatologia, centra-se, em particular, na classificação da gravidade e no esquema terapêutico passo a passo. Atualmente, estão disponíveis opções terapêuticas tópicas, físicas e sistémicas para o tratamento do eczema das mãos. Além disso, estão em curso numerosos projectos de investigação para desenvolver novas opções de tratamento.
O eczema crónico das mãos refere-se ao eczema localizado nas mãos que dura mais de três meses ou ocorre pelo menos duas vezes por ano [1]. O eczema das mãos pode espalhar-se por uma grande área ou limitar-se a certas partes das mãos, por exemplo, as palmas das mãos, os espaços entre os dedos e as pontas dos dedos. Se uma grande área for afetada no início da doença, isso indica um mau prognóstico [2]. A gravidade do eczema das mãos varia de muito ligeiro a grave, crónico e doloroso. “A pontuação do Índice de Gravidade do Eczema das Mãos (HECS) ou o Guia Fotográfico validado também podem ser utilizados para avaliar a gravidade do eczema das mãos”, explicou a Prof. Dra. Andrea Bauer, médica sénior da Clínica e Policlínica de Dermatologia do Hospital Universitário Carl Gustav Carus em Dresden [3].
Os sintomas são muito angustiantes para as pessoas afectadas: a pele das mãos e dos pulsos fica avermelhada, com comichão e dolorosa. Há certos grupos profissionais que apresentam um risco particularmente elevado de desenvolver eczema das mãos. Para além do sector dos cuidados de saúde, estão incluídos o sector dos cabeleireiros, a indústria metalúrgica, as empresas de limpeza e as profissões da indústria alimentar e da restauração (caixa). A pele gretada, o inchaço, as bolhas e a inflamação com lesões que formam crostas e lacrimejam afectam a vida quotidiana. “O eczema crónico das mãos tem um elevado significado económico e sócio-médico”, resumiu o Prof. Bauer [3].
| A dermatite atópica como fator de risco para o eczema das mãos Uma predisposição atópica aumenta o risco de desenvolver eczema das mãos com a exposição regular a irritantes e alergénios, uma vez que a barreira protetora da pele está normalmente comprometida. Se a barreira epidérmica estiver comprometida, isto permite a penetração de alergénios e irritantes na pele e conduz a uma ativação imunitária localizada. As mutações no gene da filagrina, com uma redução das proteínas estruturais, desempenham um papel importante nos défices conhecidos da integridade da barreira na dermatite atópica. Num artigo de síntese de Ruff et al. É de salientar que a prevalência pontual e ao longo da vida do eczema das mãos aumenta 2 a 4 vezes em doentes com dermatite atópica [26]. Os dermatologistas devem, por isso, sensibilizar os doentes mais jovens com dermatite atópica para as implicações da doença em relação aos aspectos profissionais ou às escolhas profissionais [27]. |
A sintomatologia tem consequências psicossociais de grande alcance
O eczema das mãos tem o mesmo impacto negativo na qualidade de vida relacionada com a saúde (HRQoL) que a psoríase ou a asma [4,5]. Estes efeitos negativos são mais acentuados nas mulheres do que nos homens e nas mulheres [6,7]. As consequências socioeconómicas são também consideráveis: o eczema das mãos pode levar a uma redução da capacidade de trabalho, como demonstraram vários estudos empíricos.
Num estudo prospetivo dinamarquês, 57% dos doentes com doenças de pele relacionadas com o trabalho tinham estado de baixa por doença nos 12 meses anteriores, 44% referiram uma mudança de emprego, 15% optaram pela reforma antecipada e 72% sofriam de uma deterioração da QVRS [4]. Além disso, o eczema grave das mãos no trabalho, a idade igual ou superior a 40 anos e a QVRS gravemente afetada no início do estudo foram factores de previsão da incapacidade para o trabalho a longo prazo e do desemprego [4]. Um estudo multicêntrico concluiu que as pessoas que sofrem de eczema das mãos têm um nível significativamente mais elevado de stress, pensamentos suicidas, depressão e ansiedade em comparação com os indivíduos do grupo de controlo [6]. Noutro estudo multicêntrico, 28% dos doentes com eczema das mãos estavam incapacitados para trabalhar e em 12% dos casos a incapacidade para trabalhar durou mais de 12 semanas [8]. Na Dinamarca, 67% das pessoas que afirmaram ter sofrido de eczema das mãos nos últimos 12 meses foram encaminhadas para um médico de clínica geral e 44% para um dermatologista [9].
Historial médico pormenorizado – possivelmente realizar testes epicutâneos
Para além da história clínica, incluindo a exposição pessoal e profissional, o exame clínico e os testes cutâneos são componentes importantes da investigação diagnóstica [1]. O teste epicutâneo está indicado se o eczema das mãos persistir durante mais de três meses, se os sintomas não responderem à terapêutica ou se houver uma suspeita clínica de alergia de contacto. Se necessário, o espetro de diagnóstico pode ser alargado através de um exame histopatológico e de testes microbiológicos.
As directrizes actuais distinguem os seguintes subtipos etiológicos de eczema das mãos [1]:
- dermatite de contacto alérgica
- eczema atópico das mãos
- Dermatite de contacto com proteínas (com e sem urticária de contacto)
- Dermatite de contacto irritante
Para o diagnóstico de dermatite alérgica de contacto, deve ser comprovada a exposição local e temporal ao alergénio e a sensibilização de contacto ao(s) alergénio(s) suspeito(s). O eczema atópico das mãos pode estar associado a um comprometimento inerente da barreira cutânea, por exemplo, deficiência de filagrina. Outros indícios de eczema atópico das mãos podem ser uma história pessoal positiva de eczema atópico, eczema atópico noutra localização (por exemplo, eczema flexural) ou outras doenças atópicas. O eczema das mãos devido a dermatite de contacto com proteínas é raro; o diagnóstico é feito com base na evidência de sensibilização imediata a uma proteína (prick test, IgE específica) e numa reação eczematosa a esta proteína (geralmente carne, peixe, legumes e fruta em pessoas que manipulam alimentos). A dermatite de contacto com proteínas pode também ser acompanhada de urticária de contacto com a proteína. A dermatite de contacto irritativa é um diagnóstico de exclusão; pressupõe que outras etiologias, em particular a dermatite de contacto alérgica, foram excluídas e que existe exposição a irritantes cutâneos.
Para além da diferenciação de acordo com as causas do eczema, propõe-se a seguinte categorização de acordo com as manifestações clínicas:
- HE hiperqueratótico
- HE vesicular aguda recorrente
- nummular HE
- Pulpite (eczema das pontas dos dedos)
Se estiver presente mais do que um subtipo etiológico e clínico (por exemplo, dermatite de contacto irritante e eczema atópico das mãos combinados etiologicamente), esta situação é referida como uma “forma mista”. O teste epicutâneo é o padrão de ouro para o diagnóstico de alergias de contacto [11].
Medidas de tratamento tópicas e físicas
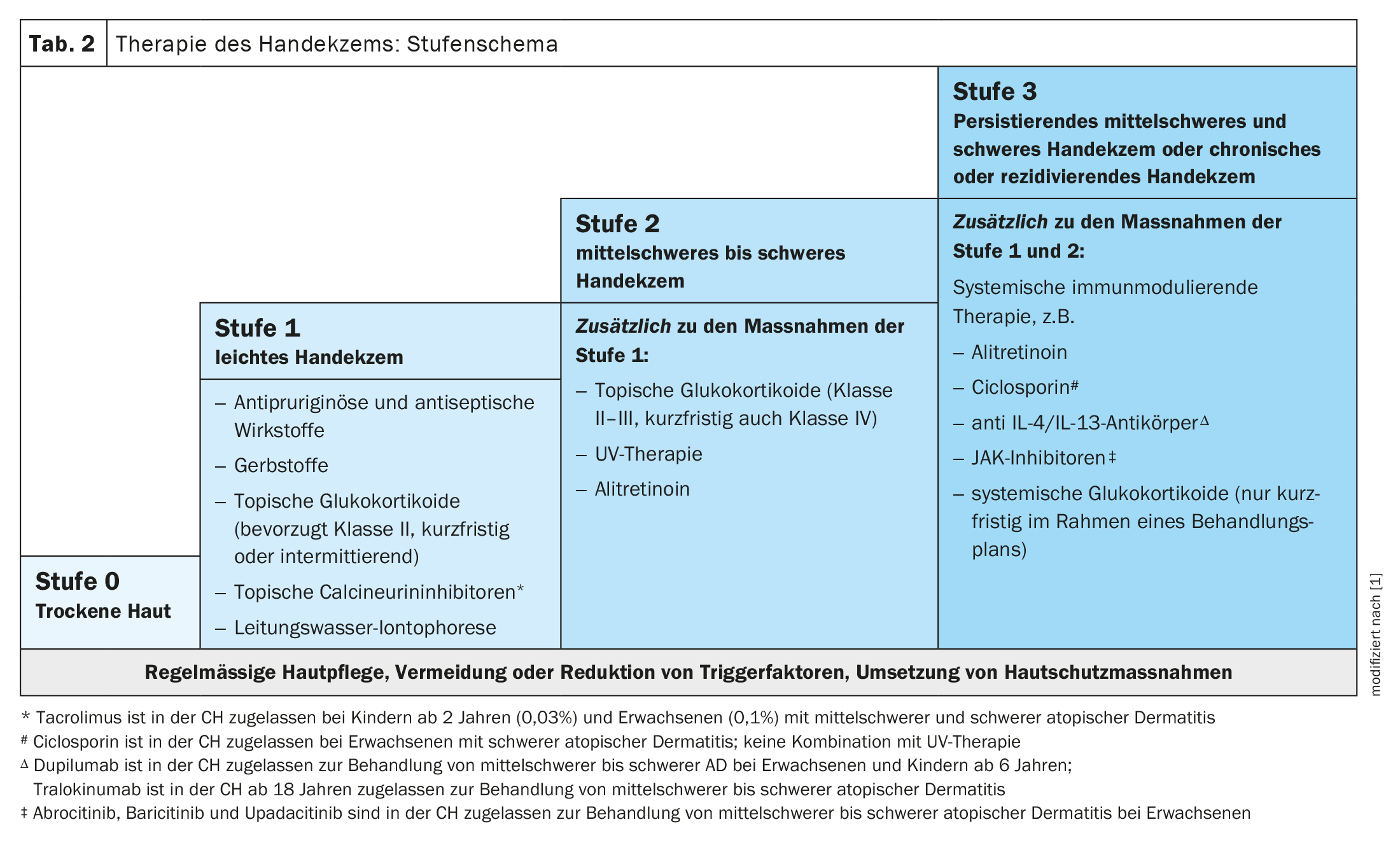
Para além das medidas gerais de proteção e da profilaxia da exposição, é aconselhável a utilização regular de produtos de cuidado da pele, tanto para a terapia básica como para a prevenção do eczema das mãos. O seu objetivo é fornecer à pele humidade e lípidos, o que contribui para a regeneração da barreira cutânea após o stress cutâneo [12–16]. Qualquer terapia adicional deve ser efectuada de acordo com a gravidade do eczema das mãos (Quadro 1). A pontuação do Índice de Gravidade do Eczema das Mãos (HECS) é uma ferramenta validada, baseada na morfologia, que mapeia a gravidade numa escala de pontos (0=curado, 1-16= quase curado, 17-37= moderado, 38-116= grave, ≥ 117 = muito grave) [17–20].
A Tabela 2 apresenta uma visão geral compacta das recomendações de tratamento.
Os glucocorticosteróides tópicos com baixo potencial atropogénico são o tratamento de escolha para a EH ligeira (fase 1) e moderada a grave (fase 2). Uma revisão Cochrane sobre o tratamento do eczema das mãos, publicada em 2019, incluiu nove estudos sobre a utilização de glucocorticóides tópicos [21]. Seis estudos foram de curta duração (três semanas ou menos) e, na sua maioria, compararam dois glucocorticóides ou o mesmo glucocorticosteróide, mas com diferentes veículos, dosagens ou intervalos de aplicação. Todos os estudos mencionados mostram uma redução da gravidade da doença, embora a certeza da evidência não tenha sido avaliada de acordo com o GRADE. A ocorrência de efeitos secundários dos glucocorticóides tópicos depende da potência, da quantidade utilizada, da duração do tratamento, da frequência de aplicação e da localização anatómica. Os autores das directrizes recomendam o tratamento com glucocorticóides uma vez por dia. Isto é suficiente e possivelmente até superior à aplicação duas vezes por dia.
Os inibidores tópicos da calcineurina podem ser considerados em alternância ou em combinação com glucocorticosteróides tópicos para reduzir os efeitos adversos dos esteróides [22]. A revisão Cochrane de 2019 incluiu quatro estudos com um número limitado de participantes sobre tacrolimus (107 participantes no total) e cinco estudos maiores sobre pimecrolimus (1059 participantes), de curta duração (≤8 semanas) [21]. A pomada de tacrolimus 0,1% melhora o controlo dos sintomas medido ao fim de três semanas, em comparação com o veículo (14/14 tacrolimus versus 0/14 veículo), de acordo com a avaliação médica [23].
A fototerapia (PUVA tópica, UVB de banda estreita, UVA1) das mãos pode ser considerada em doentes adultos com eczema crónico das mãos moderado a grave que não responde aos glucocorticóides tópicos. Os efeitos indesejáveis da fototerapia, especialmente do PUVA local, em que apenas as áreas afectadas da pele são tratadas com cremes ou banhos contendo psoraleno, são o eritema e as queimaduras cutâneas [24]. Além disso, a utilização a longo prazo aumenta o risco de cancro de pele não melanocítico [24].
Terapia sistémica – a alitretinoína provou o seu valor
A alitretinoína, um derivado oral da vitamina A (retinoide), tem sido utilizada com sucesso há vários anos como terapêutica oral para o eczema das mãos nos estádios 2 e 3 (eczema persistente moderado e grave). A alitretinoína deve ser utilizada se o tratamento tópico e/ou a fototerapia isolada não forem suficientemente eficazes. Foi igualmente demonstrado que a eficácia do tratamento sistémico com alitretinoína é aumentada por uma terapia tópica adicional com glucocorticóides.
Quatro estudos de alitretinoína em comparação com placebo foram incluídos na revisão Cochrane publicada em 2019 [21]. Estes estudos incluíram doses de 10 mg e 30 mg em comparação com placebo e foram avaliados de acordo com o GRADE. Dois ensaios clínicos randomizados (n=1210) investigaram a eficácia da alitretinoína 30 mg em comparação com placebo em doentes com eczema crónico grave das mãos que não respondiam ao tratamento padrão (podiam ser utilizados produtos de cuidados da pele em ambos os braços). Os parâmetros mais importantes incluíram a proporção de participantes que alcançaram um bom/excelente controlo dos sintomas (=sem sintomas ou quase sem sintomas; IGA/PaGA 0 ou 1 numa escala de 0-4). De acordo com os investigadores, 44,4% obtiveram um controlo bom ou muito bom com alitretinoína (30 mg) e 15,7% com placebo. De acordo com a avaliação dos participantes, 39,6% obtiveram um controlo bom ou muito bom com alitretinoína (30 mg), em comparação com 14,3% com placebo.
Os mesmos parâmetros primários foram utilizados em dois ensaios clínicos aleatórios sobre alitretinoína 10 mg em comparação com placebo (n=781). Aqui, os investigadores relataram um controlo bom/muito bom em 29,3% com alitretinoína e em 19,4% com placebo. Do ponto de vista dos participantes, 24,8% obtiveram um controlo bom ou muito bom com a alitretinoína, em comparação com 14,4% com o placebo. A taxa de acontecimentos adversos não diferiu entre a alitretinoína 10 mg e o placebo. O risco de dores de cabeça aumentou com alitretinoína 30 mg.
Outras substâncias activas sistémicas: não autorizadas ou ainda em investigação
Com exceção da alitretinoína, nenhuma outra terapêutica sistémica está atualmente autorizada para o tratamento do eczema crónico das mãos. Os glucocorticóides orais (máximo de três semanas, começando com 0,5 mg/kg/dia), a acitretina, a ciclosporina, a azatioprina e o metotrexato são por vezes utilizados de forma não autorizada. Estão atualmente a ser investigadas outras substâncias activas sistémicas. Num estudo prospetivo observacional de 47 doentes com dermatite atópica e eczema das mãos, o dupilumab conduziu a uma melhoria de pelo menos 75% no HECSI (HECSI-75) após 16 semanas em 60% dos doentes [25]. Espera-se também que os antagonistas da IL-13 e os inibidores sistémicos da JAK se revelem eficazes no eczema atópico das mãos.
Dado que a etiologia, a morfologia e as características endotípicas do eczema das mãos variam de indivíduo para indivíduo, um dos objectivos da investigação sobre as terapias medicamentosas é investigar a forma como diferentes subgrupos de doentes respondem a determinadas substâncias activas. Pensa-se que os subtipos hiperqueratóticos beneficiam mais com os retinóides, enquanto as formas activadas por Th2 têm maior probabilidade de responder a terapêuticas dirigidas a Th2, como o dupilumab ou o tralokinumab. O perfil de eficácia dos inibidores da JAK no eczema das mãos é também atualmente objeto de investigação.
Literatura:
- S2k guideline “Diagnosis, prevention and therapy of hand eczema”, registo AWMF n.º: 013-053, estado: 23/02/2023, válido até: 22/02/2028.
- Meding B, Wrangsjö K, Järvholm B: Extensão e morfologia do eczema das mãos – associação e influência no prognóstico a longo prazo. J Invest Dermatol 2007; 127: 2147-2151.
- “Guideline hand eczema: Classificação da gravidade e esquema de passos terapêuticos actualizados. Perspectivas sobre o potencial das terapêuticas tópicas e sistémicas modernas”, DDG, 19.07.2023
- Cvetkovski RS, et al: Qualidade de vida e depressão numa população de doentes com eczema das mãos de origem profissional. Contact Dermatitis. 2006; 54: 106-111.
- Moberg C, Alderling M, Meding B: Eczema de mão e qualidade de vida: um estudo baseado na população. BJD 2009; 161: 397-403.
- Agner T, et al: Hand eczema severity and quality of life: a cross-sectional, multicentre study of hand eczema patients. Contact Dermatitis 2008; 59: 43-47.
- Marron SE, et al: O peso psicossocial do eczema das mãos: dados de um estudo dermatológico multicêntrico europeu. Dermatite de Contacto 2018; 78: 406-412.
- Diepgen TL, et al: Directrizes sobre o tratamento do eczema das mãos Código ICD 10: L20. L23. L24. L25. L30. JDDG 2009; 7 Suppl 3: S1-16.
- Hald M, et al: Consultas médicas em relação à gravidade do eczema das mãos na população em geral. BJD 2008; 158: 773-777.
- Meding B, Swanbeck G: Factores preditivos do eczema das mãos. Dermatite de contacto 1990; 23: 154-161.
- Johansen JD, et al: European Society of Contact Dermatitis guideline for diagnostic patch testing – recommendations on best practice. Dermatite de Contacto 2015; 73: 195-221.
- Williams C, et al: Um estudo aleatório, em dupla ocultação, para avaliar a eficácia de diferentes hidratantes na prevenção da dermatite induzida pela lavagem das mãos para simular a utilização de cuidados de saúde. BJD 2010; 162: 1088-1092.
- De Paépe K, et al: Efeitos benéficos de um creme hidratante testado quanto à tolerância da pele sobre a função de barreira na dermatite de contacto irritante e alérgica induzida experimentalmente. Contact Dermatitis 2001; 44: 337-343.
- Ramsing DW, Agner T: Efeitos preventivos e terapêuticos de um hidratante. Um estudo experimental da pele humana. Ata Derm Venereol. 1997; 77: 335-337.
- Hannuksela M: Os hidratantes na prevenção da dermatite de contacto. Curr Probl Dermatol 1996; 25: 214-220.
- Zhai H, Maibach HI: Os hidratantes na prevenção da dermatite de contacto irritante: uma visão geral. Dermatite de contacto 1998; 38: 241-244.
- Held E, et al: O índice de gravidade do eczema das mãos (HECSI): um sistema de pontuação para a avaliação clínica do eczema das mãos. Um estudo da fiabilidade inter e intra-observador. BJD 2005; 152: 302-307.
- Oosterhaven JAF, Schuttelaar MLA: Capacidade de resposta e interpretabilidade do Hand Eczema Severity Index. BJD 2020; 182: 932-939.
- Yüksel YT, Agner T, Ofenloch R: New evidence on the minimally important change (MIC) for the Hand Eczema Severity Index (HECSI). Dermatite de contacto. 2021 Mar 3. doi: 10.1111/cod.13828.
- Coenraads PJ, et al: Construção e validação de um guia fotográfico para avaliar a gravidade da dermatite crónica das mãos. BJD 2005; 152: 296-301.
- Christoffers WA, et al: Intervenções para o eczema das mãos. Cochrane Database Syst Rev 2019; 4: Cd004055.
- Schnopp C, et al: Tacrolimus tópico (FK506) e furoato de mometasona no tratamento do eczema palmar disidrótico: um ensaio aleatório, cego ao observador. JAAD 2002; 46: 73-77.
- Pacor ML, et al: Tacrolimus ointment in nickel sulphate-induced steroid-resistant allergic contact dermatitis. Allergy Asthma Proc 2006; 27: 527-531.
- Nijsten TE, Stern RS: O aumento do risco de cancro da pele é persistente após a interrupção do psoraleno + ultravioleta A: um estudo de coorte. J Invest Dermatol 2003; 121: 252-258.
- Oosterhaven JAF, et al: Efeito do dupilumab no eczema das mãos em doentes com dermatite atópica: Um estudo observacional. J Dermatol 2019; 46: 680-685.
- Ruff SMD, et al: A associação entre dermatite atópica e eczema das mãos: uma revisão sistemática e meta-análise. BJD 2018; 178: 879-888.
- Wollenberg A, et al: Documento de posição da task force ETFAD/EADV eczema 2020 sobre o diagnóstico e tratamento da dermatite atópica em adultos e crianças. JEADV 2020; 34: 2717-2744.
PRÁTICA DE DERMATOLOGIA 2023; 33(5): 23-26