A base do diagnóstico do carcinoma urotelial é a uretrocistoscopia, a citologia da bexiga e a tomografia computorizada com fase de excreção. As técnicas de melhoramento da imagem aumentam a precisão diagnóstica da uretrocoscopia e podem assim melhorar a sobrevivência sem recorrência no carcinoma urotelial superficial da bexiga e do trato urinário superior. O FDG-PET/CT não oferece nenhuma vantagem relevante no diagnóstico primário de metástases linfonodais em carcinoma urotelial invasivo. Apesar das imagens de ponta, as metástases linfonodais (pN+) são encontradas em 25% dos pacientes submetidos a cistectomia para carcinoma urotelial invasivo que foram classificados pré-operatoriamente como gânglios linfáticos negativos (cN0). Uma linfadenectomia pélvica extensa deve portanto ser realizada como parte da cistectomia, mesmo na fase cN0.
O carcinoma urotelial é o sexto cancro mais comum no mundo ocidental [1] e um dos mais caros do ponto de vista económico [2]. Para além dos custos das intervenções cirúrgicas, que não são insignificantes especialmente devido à elevada taxa de recorrência do cancro da bexiga, os esclarecimentos de diagnóstico são também uma das principais causas dos elevados custos. Tendo isto em conta, é importante olhar para os diagnósticos em constante evolução com um olhar crítico. As várias opções de diagnóstico para o carcinoma urotelial são discutidas abaixo.
Exame de urina
Para além da anamnese (macrohaematuria?), o primeiro passo no diagnóstico é o exame de urina. A tira-teste tem uma sensibilidade muito elevada para a microhaematúria (até 97%), mas pode ser falso positivo na urina alcalina, hemólise, mioglobinúria, após ejaculação ou devido a oxidantes (incluindo a bethadina). Portanto, no caso de um teste com tira positiva, o achado deve ser sempre confirmado por um exame microscópico de urina. É também importante minimizar os falsos testes de urina positivos através da recolha correcta da urina (urina do jacto médio, se necessário urina de cateter descartável para mulheres).

Se houver suspeita de um tumor na bexiga, deve ser feita uma citologia da urina. A citologia da urina é mais sensível através da obtenção da chamada citologia da lavagem da bexiga, na qual as células da parede da bexiga são esfoliadas através de um cateter descartável e subsequente lavagem da bexiga com solução fisiológica. A citologia da urina mostra uma sensibilidade elevada especialmente no diagnóstico de tumores da bexiga com fraca diferenciação (grau elevado: G3/4). No carcinoma in situ (CIS), a sensibilidade da citologia do lavado da bexiga atinge os 97% e é considerada suficiente para iniciar imunoterapia com BCG intravesical na ausência de tumor sólido. Contudo, a citologia da urina não pode ser utilizada para tirar conclusões sobre a origem das células tumorais (bexiga ou tracto urinário superior).
Embora exista uma variedade de sistemas de marcadores de tumores na bexiga no mercado (incluindo UroVysion FISH, Immunocyt/uCyt +, Bladder Tumour Antigen, Nuclear Matrix Protein 22), nenhum se estabeleceu ainda na prática clínica, quer para diagnóstico primário quer como marcador no seguimento [3]. Para tumores bem diferenciados (grau baixo: G1/2), há uma maior sensibilidade (50-80%) do que com a citologia, mas também uma especificidade significativamente menor. Em particular, alterações benignas na membrana mucosa da bexiga podem resultar em resultados falsos positivos.
Exames de sangue
Embora a anemia hemorrágica seja um achado comum em doentes com carcinoma urotelial invasivo, os testes sanguíneos não podem diagnosticar carcinoma urotelial porque faltam marcadores tumorais específicos para o carcinoma urotelial.
Endoscopia urinária da bexiga (uretrocistoscopia)
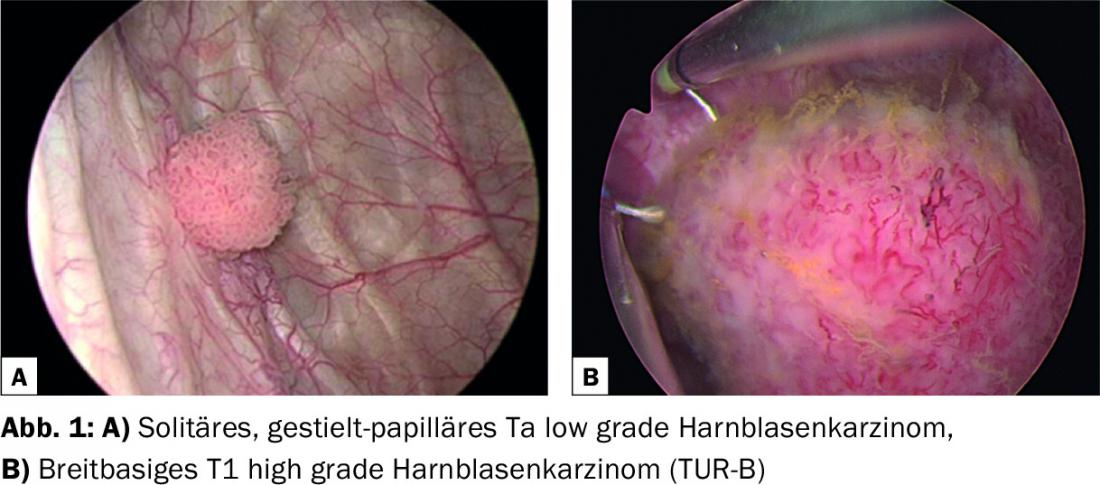
A pedra angular de qualquer diagnóstico de carcinoma urotelial é a uretrocistoscopia. (Fig.1). Em caso de resultados positivos, a confirmação histológica é efectuada por ressecção transuretral (TUR-B) sob anestesia espinal ou intubação. (Fig. 1b). As partes exóticas e a base do tumor, que deve necessariamente conter músculos da parede da bexiga, são removidas e geralmente enviadas separadamente para avaliação histológica. No decurso do TUR-B, é também realizado um exame bimanual para avaliar a presença de crescimento tumoral para além do órgão (≥cT3). A fixação da bexiga às estruturas vizinhas ou à parede pélvica sugere um crescimento trans-orgânico. Foi demonstrado que a palpação bimanual oferece uma melhoria adicional para a detecção do crescimento excessivo de órgãos, apesar do desenvolvimento maciço de diagnósticos radiológicos [4].
Procedimentos cistoscópicos de melhoramento de imagem
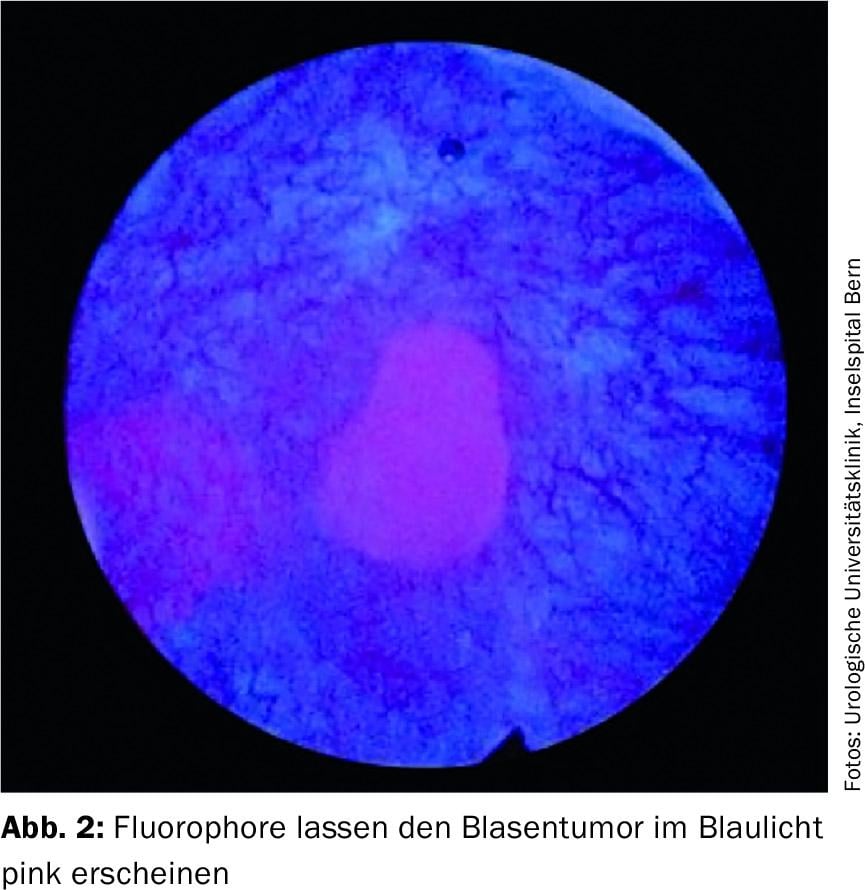
O diagnóstico fotodinâmico (PDD) é utilizado para melhorar a detecção do carcinoma urotelial durante a uretrocoscopia. Um corante fluorescente é instilado na bexiga através de um cateter da bexiga 1-2 horas antes do procedimento planeado. A acumulação de fluoróforos nas células malignas faz com que estas fiquem rosadas sob luz azul (Fig. 2) . O PDD mostra uma taxa de detecção melhorada especialmente na presença do CIS. Assim, uma taxa reduzida de recorrência após 12 meses poderia ser mostrada utilizando o PDD [5]. No entanto, faltam resultados a longo prazo no que diz respeito às taxas de sobrevivência e progressão. Além disso, existe uma possível desvantagem do PDD devido à elevada taxa dos chamados falsos resultados positivos.
Outros métodos para melhorar o diagnóstico endoscópico são a imagem de banda estreita (NBI) e o Storz Professional Image Enhancement System (SPIES), ambos os quais utilizam filtros (azul/verde) e melhoramento óptico para conseguir um melhor contraste entre as áreas hiperperfusas do tumor e a mucosa normal da bexiga durante a uretrocoscopia (Fig. 3) [6]. Parece haver uma possível vantagem em termos de sobrevivência sem recorrência no carcinoma urotelial não invasivo da bexiga em comparação com a cistoscopia padrão de luz branca, mas não em termos de sobrevivência sem progressão [7]. NBI e SPIES mostram resultados semelhantes [8]. Uma vez que se trata de procedimentos puramente baseados na imagem, os custos adicionais são muito moderados, e é por isso que este método de diagnóstico será provavelmente estabelecido no futuro.

Uma nova abordagem consiste em combinar anticorpos específicos do tumor (incluindo CD47) com fluoróforos. Estes anticorpos conjugados são instilados na bexiga e depois lavados. Posteriormente, as áreas tumorais podem ser detectadas por meio da uretrocoscopia azul-leve. Os primeiros resultados mostram uma sensibilidade (83%) e especificidade muito elevadas (>90%) [9].
Informação geral sobre imagem
O exame ultra-sonográfico pode dar as primeiras indicações de um tumor na bexiga. Contudo, uma vez que tanto a especificidade como, sobretudo, a sensibilidade são baixas, a sonografia, em contraste com a tomografia computorizada (TC; incluindo a fase excretora) ou a ressonância magnética (RM), não faz parte do diagnóstico padrão para o carcinoma urotelial. O exame CT é geralmente preferido à RM porque o trato urinário superior (segundo carcinoma urotelial extravesical?) pode ser melhor clarificado na fase excretora do TC.
Imagem do tumor primário
Para avaliar se é um carcinoma urotelial superficial ou invasivo, o diagnóstico TUR-B é superior a qualquer imagem não-invasiva anteriormente disponível. Contudo, só a palpação TUR-B e bimanual subestima a extensão extravesical (≥T3) em aproximadamente 40% [1]. Em termos de avaliação da extensão extravesical, a ressonância magnética dinâmica com contraste parece oferecer uma vantagem diagnóstica de 10-33% sobre o exame CT [10], com uma precisão de 40-67% na avaliação da profundidade da invasão utilizando a ressonância magnética [10,11]. A imagem multi-paramétrica de RM não melhorou significativamente a precisão do estadiamento de tumores (52-85%) [11]. A melhor previsão para a fase definitiva do tumor histológico pode ser obtida combinando a imagiologia e a palpação bimanual (sensibilidade 66%; especificidade 89%) [4].
Imagem do gânglio linfático
25% dos pacientes que são classificados como linfonodos negativos (cN0) no pré-operatório por TC ou RM revelam-se histologicamente positivos (pN+) após linfadenectomia pélvica prolongada. Considerando que os exames moleculares dos gânglios linfáticos mostram adicionalmente células tumorais nos gânglios linfáticos em até 30% dos doentes com pN0, deve assumir-se que aproximadamente 30-40% das metástases dos gânglios linfáticos não são detectadas apenas com o exame CT [12]. Especialmente as pequenas metástases (<6 mm) permanecem frequentemente não detectadas, enquanto os gânglios linfáticos reactivamente aumentados são muitas vezes mal interpretados como positivos. Assim, é óbvio que são necessárias novas técnicas de imagem.
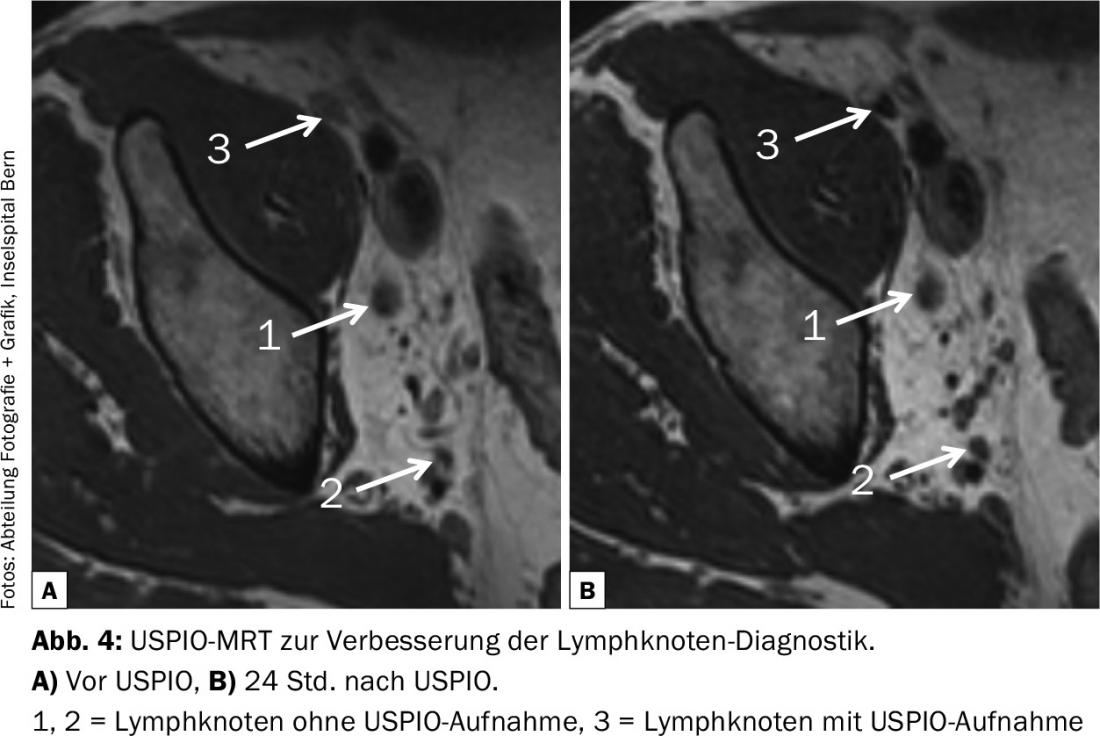
Uma melhoria pode ser alcançada utilizando a RM por difusão (sensibilidade: 64-79%, especificidade 79-85%), especialmente quando combinada com a RM USPIO (partículas supermagnéticas ultra-magnéticas de óxido de ferro), utilizando estas partículas de ferro “supermagnéticas” como agente de contraste (Fig. 4) [13]. Embora este exame complexo possa melhorar a taxa de detecção de metástases em gânglios linfáticos não aumentados, 25-35% dos gânglios linfáticos positivos continuam a não ser detectados pré-operatoriamente. Portanto, uma linfadenectomia pélvica precisa e extensa deve ser sempre realizada como parte da cistectomia, apesar das imagens negativas. Tanto mais que a drenagem linfática no carcinoma urotelial da bexiga varia de paciente para paciente, como mostram os exames da SPECT-CT [14]. Esta é uma das razões pelas quais o conceito de gânglios linfáticos sentinela não funciona no carcinoma urotelial – juntamente com o facto de o tecido metastático nos gânglios linfáticos ou vasos linfáticos impedir a captação do marcador radioactivo e levar a vias secundárias de bypass linfático.
PET-CT
Uma vez que no carcinoma urotelial tanto o tumor primário como as metástases mostram um aumento do consumo de glucose, o fluorodeoxiglicose (FDG)-PET/CT parece promissor para o diagnóstico. Enquanto os resultados iniciais em 2010 mostraram resultados promissores para o diagnóstico de metástases linfonodais (sensibilidade 46%, especificidade 97%), os dados recentemente publicados por Aljabery et al. sobriedade: FDG-PET/CT não mostrou nenhuma vantagem em relação ao exame CT habitual, nem na sensibilidade (41% vs. 41%) nem na especificidade (86% vs. 89%) [15,16].
Diagnósticos adicionais
Para completar o estadiamento, recomenda-se tanto a TAC do tórax como a cintilografia esquelética porque os locais de predilecção para a metástase hematogénica no carcinoma urotelial são os pulmões e os ossos [3].
Conclusão
Apesar dos grandes avanços técnicos, a uretrocistoscopia combinada com a citologia da lavagem vesical continua a ser a pedra angular do diagnóstico do cancro da bexiga. A variedade de sistemas de marcadores tumorais para testes de urina não pode disfarçar o facto de tanto a sensibilidade como a especificidade destes sistemas serem demasiado baixos para um diagnóstico significativo. Técnicas de imagem mais recentes podem melhorar a encenação, mas estão longe de prever uma propagação mesmo extravesical (≥ T3) com elevada probabilidade. Além disso, embora as modernas técnicas de imagem possam melhorar ligeiramente a detecção de metástases linfonodais, 25% dos pacientes com sinais positivos de nódulos linfáticos continuam a ser falsamente classificados como nódulos linfonucleares negativos no pré-operatório. Portanto, uma linfadenectomia pélvica prolongada deve ser sempre realizada como parte da cistectomia, independentemente do estado do gânglio linfático pré-operatório.
Literatura:
- Rais-Bahrami S, et al: Papel contemporâneo da imagiologia avançada para a encenação do cancro da bexiga. Urol Oncol 2016; 34(3): 124-33.
- Svatek RS, et al: The economics of bladder cancer: costs and considerations of care for this disease. Eur Urol 2014; 66(2): 253-62.
- Orientações da UEA sobre o cancro da bexiga, 2015.
- Rozanski AT, et al: O exame sob anestesia ainda é necessário para o estadiamento do cancro da bexiga na era da imagiologia moderna? Cancro da Bexiga 2015; 1(1): 91-96.
- O’Brian T, et al: Estudo aleatório prospectivo de ressecção transuretral de tumor na bexiga (TURBT) e mitomicina C intravesical de disparo único em comparação com a mitomicina C convencional de luz branca TURBT e mitomicina C em casos recentes de cancro da bexiga não-músculo invasivo. BJU Int 2013; 112(8): 1096-1104.
- Cauberg EC, et al: A cistoscopia por imagem de banda estreita melhora a detecção de cancro da bexiga não invasivo. Urologia 2010; 76(3): 658-663.
- Herr H: Ensaio aleatório de cistoscopia de banda estreita versus cistoscopia de luz branca para a ressecção transuretral (segunda vista) de tumores da bexiga. Eur Urol 2015; 67(4): 605-608.
- Lee JY, et al: Uma meta-análise em rede de resultados terapêuticos após nova ressecção transuretral assistida por tecnologia de imagem para cancro invasivo da bexiga não-músculo: fluorescência de ácido 5-aminolaevulínico versus fluorescência hexilaminolevulínico versus imagens de banda estreita. BMC Cancer 2015; 15: 566.
- Pan Y, et al: Imagem molecular endoscópica do cancro da bexiga humana utilizando um anticorpo CD47. Sci Transl Med 2014; 6(260): 260.
- Barentsz JO, et al: Fase primária do carcinoma urinário da bexiga: o papel da RM e uma comparação com a TC. Eur Radiol 1996; 6: 129-133.
- De Leon AD: Papel da imagem multiparamétrica de RM em malignidades do tracto urogenital. Magn Reson Imaging Clin N Am 2016; 24(1): 187-204.
- Paik ML, et al: Limitações da tomografia computorizada no estadiamento do cancro invasivo da bexiga antes da cistectomia radical. J Urol 2000; 163: 1693-1696.
- Birkhäuser FD, et al: A combinação de partículas ultraparamagnéticas superparamagnéticas de óxido de ferro e ressonância magnética ponderada por difusão facilita a detecção de metástases em gânglios linfáticos pélvicos de tamanho normal de pacientes com cancro da bexiga e da próstata. Eur Urol 2013; 64(6): 953-960.
- Roth B, et al.: Uma nova técnica de multimodalidade mapeia com precisão os locais primários de aterragem linfática da bexiga. Eur Urol 2010; 57(2): 205-211.
- Swinnen G, et al: FDG-PET/CT para o estadiamento pré-operatório dos gânglios linfáticos do cancro invasivo da bexiga. Eur Urol 2010; 57(4): 641-647.
- Aljabery F, et al: PET/CT versus TC convencional para a detecção de metástases dos gânglios linfáticos em doentes com cancro da bexiga localmente avançado. BMC Urol 2015; 15: 87.
InFo ONcOLOGIA & HaEMATOLOGIA 2016; 4(5): 14-17