As queratoses actínicas são as dermatoses mais comuns sobre pele cronicamente danificada pelo sol, especialmente em pessoas com tipos de pele clara. A prevalência aumenta significativamente a partir da sexta década de vida. O espectro das terapias com alvo de lesão expandiu-se recentemente para incluir uma opção de tratamento tópico – um novo agente inibe a polimerização da tubulina e pára assim o ciclo celular. No tratamento de campo, um creme de 4% de 5-fluorouracil demonstrou ser comparativamente eficaz à preparação de 5%.
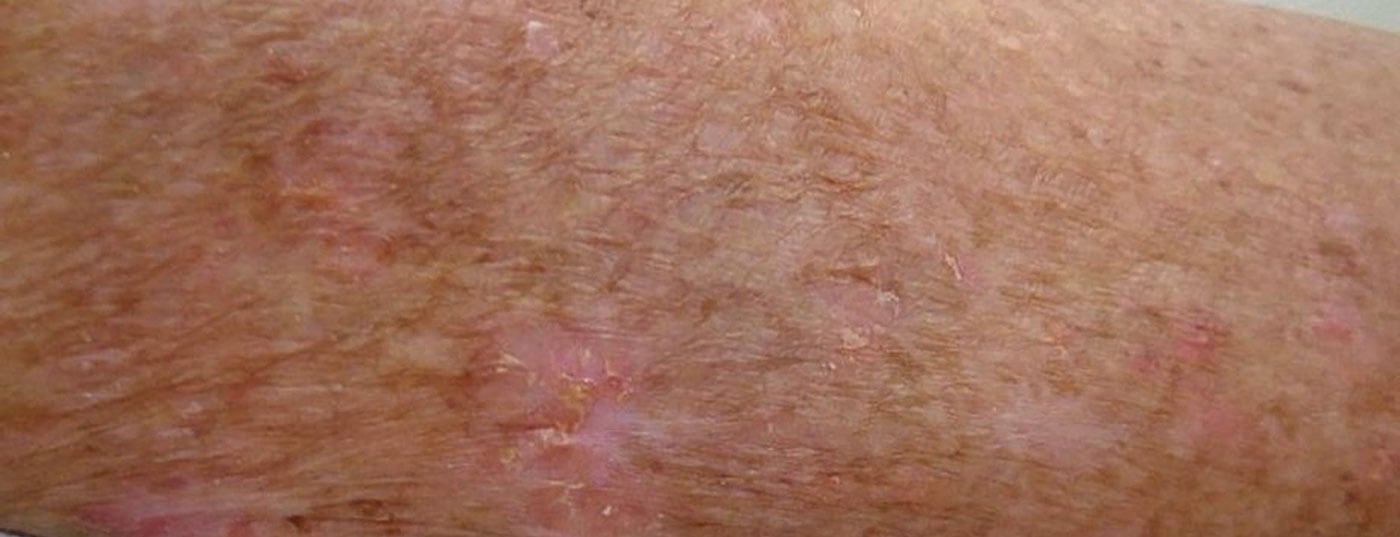
As queratoses actínicas são definidas como proliferação intra-epidérmica de queratinócitos atípicos em pele danificada por UV com potencial para progredir para um carcinoma cutâneo invasivo de células escamosas [1]. Os sítios de predilecção são o rosto, as orelhas e o couro cabeludo. Nos países europeus, a prevalência na faixa etária acima dos 60 anos situa-se entre 20-35% . As lesões induzidas por UV da queratose actínica desenvolvem-se em manchas rugosas, queratinizadas e escamosas que podem ser da cor da pele ou avermelhadas. Embora sejam geralmente benignos: em até 16% dos casos podem desenvolver-se em carcinoma espinocelular, que é o segundo tumor de pele maligno mais comum depois do carcinoma basocelular [4,5]. Relativamente ao risco de progressão, foi proposta uma escala a vários níveis para descrever a transição da queratose actínica (AK) para o carcinoma espinocelular (PEK) (caixa ) [6].
O Prof. Dr. med. Thomas Dirschka, CentroDerm, Wuppertal (D), deu uma visão actualizada das opções de tratamento da queratose actínica [7] por ocasião do congresso anual da Arbeitsgemeinschaft Dermatologische Onkologie (ADO) deste ano.
5-fluorouracil: preparação de dose mais baixa com eficácia comparável
Além do creme Efudix 5%, está disponível uma nova preparação tópica com 40 mg/g 5-fluorouracil (5-FU) sob a forma de creme Tolak® 4%* [7]. Isto acrescentou outra opção terapêutica ao espectro de alternativas terapêuticas ao tratamento de campo. Apesar da dosagem mais baixa, Tolak® mostrou uma eficácia comparável. “Pode ser usado em todos os locais e a aplicabilidade máxima é de 500 cm2, por isso isto é realmente algo para grandes áreas”, diz o Prof. Dirschka [7]. Num ensaio multicêntrico, duplo-cego, controlado por veículo (n=841), o uso diário de creme 5-FU 4% foi comparado com o uso diário de creme 5-FU 5% e um veículo [8]. Após quatro semanas, os dois grupos de tratamento mostraram uma resposta comparável: 80,5% dos pacientes com 4% 5-FU contra 80,2% dos pacientes com 5% 5-FU tiveram 75% menos lesões. A terapia com o creme de 40 mg/g foi utilizada apenas 1× diariamente, o creme de 5% 5-FU foi utilizado 2× diariamente. A nova formulação de dose mais baixa mostrou assim uma taxa de cura comparável à da terapia padrão anterior com apenas 1× aplicação diária. A tolerância optimizada com reacções cutâneas menos graves foi associada a uma taxa mais baixa de descontinuação do tratamento (10,1% para 4% 5-FU vs. 14,9% para 5% 5-FU) [8].
* Tolak®: Autorização Swissmedic 02.03.2021 [12]
|
Risco de progressão de lesões actínicas As fases progressivas da neoplasia queratinocítica intra-epidérmica (KIN) foram divididas em três fases [6]. Em KIN I, os queratinócitos atípicos são encontrados no terço inferior da epiderme. Esta fase pode evoluir para lesões que cubram os dois terços inferiores da epiderme (KIN II) e subsequentemente cobrir toda a espessura da epiderme (KIN III). Num artigo publicado no JEADV, as queratoses actínicas (AK) foram classificadas como pré-malignas e/ou pré-cancerosas, onde apenas a KIN III/AK III foi considerada carcinoma espinocelular in-situ [10]. O risco absoluto de lesão de AK na cabeça se desenvolver em carcinoma espinocelular dentro de 16-34 meses é de 0,42 [11]. |
Tirbanibulina: redução significativa da contagem de lesões com pouca irritação
O modo de acção da tirbanibulina (Klisyri®), um inibidor da polimerização da tubulina, baseia-se num bloqueio da proteína intracelular tirosina quinase Src, que é cada vez mais expressa em AK e desempenha um papel na progressão para PEK [1]. A preparação com o novo ingrediente activo é aplicada 1× diariamente durante 5 dias, a uma dose máxima de 1 mg por dia. 25 cm2 área de pele. A aprovação da EMA** baseia-se nos resultados de dois estudos de fase III duplo-cegos, controlados por veículos [9]. Os sujeitos (n=702) aplicaram pomada de tirbanibulina 1% (10 mg/g) ou uma preparação de veículo a lesões na face ou no couro cabeludo durante cinco dias. Foram realizados dois estudos paralelos. A cura completa no 57º dia foi alcançada por 44% dos doentes tratados com tirbanibulina num estudo contra 5% no grupo tratado com veículo (p<0,001). No segundo estudo, observou-se uma depuração completa em 54% vs. 13% dos pacientes (p<0,001). Para além do parâmetro primário, o parâmetro secundário mais importante também foi atingido: 57 dias após a linha de base, significativamente mais pacientes conseguiram 75% de cura com tratamento verum do que no grupo de controlo: 68% vs. 16% (p<0,001) no primeiro estudo e 76% vs. 20% (p<0,001) no segundo estudo [9]. Em resumo, a tirbanibulina não só mostrou uma redução significativa do número de lesões, como também foi convincente devido a um baixo nível de efeitos secundários.
** Tirbanibulina: Novo registo Swissmedic 14.01.2021 [13]
Congresso: Grupo de Trabalho de Oncologia Dermatológica (ADO)
Literatura:
- Borik-Heil L, Geusau A: hautnah 2021; 20: 45-55.
- Ferrándiz C, et al: Actas Dermosifiliogr 2016; 107(8): 674-680.
- Eder J, et al: Br J Derm 2014; 171(6): 1415-1421.
- Stockfleth E: JEADV 2017; 31 (2): 8-11.
- Trautinger F, Beichl-Zwiauer V: Österreichische Ärztezeitung 13/14, 15 de Julho de 2021 (online), (último acesso 19.09.2021).
- AWMF: Directriz S3: Queratose actínica e carcinoma escamoso de células da pele. 2020. www.awmf.org, (último acesso 19.09.2021)
- Dirschka T: Tumores de pele não melanocíticos – Situação actual no diagnóstico e terapia da queratose actínica, Prof. Dr. med. Thomas Dirschka, Congresso Alemão do Cancro da Pele, 08.-11.09.2021
- Dohill MA: J Dermatol 2016; 15 (10): 1218-1224.
- Blauvelt A, et al: N Engl J Med 2021; 384: 512-520.
- Fernandez-Figueras MT, et al: JEADV 2015; 29(5): 991-997.
- Smit P, et al: JEADV 2013; 27(6): 667-671.
- Swissmedic-Journal 03/2021, www.swissmedic.ch, (último acesso 19.09.2021)
- Swissmedic-Journal 01/2021, www.swissmedic.ch, (último acesso 19.09.2021)
PRÁTICA DA DERMATOLOGIA 2021; 31(5): 50