Imagine se 90% de todos os tumores malignos não fossem diagnosticados ou fossem detectados como achados acidentais mas não tratados especificamente. Impossível? Felizmente, a situação é diferente para os cancros, mas não para os transtornos relacionados com o consumo de álcool.
Segundo estimativas do Gabinete Federal de Saúde Pública, aproximadamente 250.000 pessoas na Suíça são dependentes do álcool, e quase um quarto das pessoas com mais de 15 anos de idade têm um consumo de álcool de alto risco [1]. Não só os afectados e os seus familiares são confrontados com as consequências, que incluem as mais de 1600 mortes anuais, mas também a sociedade paga: os custos sociais do consumo de álcool ascendem a aproximadamente 4,2 mil milhões de francos suíços [2], 9% de todos os custos de tratamento nos hospitais suíços são causados por distúrbios relacionados com o álcool.
Em contraste com estes imensos custos de seguimento, apenas um número cada vez mais reduzido de alcoólicos recebe tratamento específico: Cerca de 500 pessoas por ano em instalações de dependência hospitalar e cerca de 13.500 em centros de aconselhamento ambulatorial.
Os prestadores de cuidados primários vêem cerca de três quartos das pessoas afectadas uma vez por ano, mas frequentemente para outras perturbações de saúde, tais como problemas de estômago, acidentes ou distúrbios do sono. Uma ligação ao aumento do consumo de álcool raramente é abordada abertamente. Uma breve intervenção direccionada pode conseguir que os pacientes dêem o primeiro passo, a desintoxicação em regime de internamento. Que opções de tratamento estão disponíveis na prática após a desintoxicação ter tido lugar?
Desafios especiais após tratamento de retirada
Cerca de metade dos pacientes querem ser abstinentes a longo prazo após a desintoxicação, a outra metade esforça-se por um consumo controlado de álcool sem especificar claramente o que se pretende com isto. Esta última é também uma abordagem promissora do ponto de vista médico, especialmente no caso de formas mais suaves de distúrbios relacionados com o consumo de álcool [3].
Ao contrário do CID-10 ainda válido, que apenas permitia uma distinção entre abuso e dependência do álcool, o DSM-5 [4] contém uma reavaliação dos transtornos relacionados com o uso de substâncias. Estes já não estão categoricamente separados, mas descritos como um evento unidimensional, o que permite uma diferenciação em formas suaves, moderadas e severas, com as quais os objectivos terapêuticos também podem ser melhor adaptados à gravidade da desordem.
Avaliação clínica
Já durante a desintoxicação hospitalar, deve ser marcada uma consulta de controlo com o médico de família para a primeira semana após a alta. Isto deve implicar elogiar o paciente pelo seu desempenho e concentrar-se nas mudanças positivas. No caso de uma forma grave de transtorno do uso de álcool, a síndrome de dependência de acordo com a CID-10, o objectivo principal deve ser a manutenção da abstinência. A orientação NICE CG115 (2011) afirma: “A abstinência é o objectivo apropriado para a maioria das pessoas com dependência do álcool, e pessoas que fazem mau uso do álcool e têm comorbidades psiquiátricas ou físicas significativas (por exemplo, depressão ou doença hepática relacionada com o álcool)”. [5].
No entanto, alguns pacientes não vão querer seguir a recomendação médica clara de abstinência, apesar da presença de uma forte dependência do álcool. Nestes casos ou na presença de uma utilização prejudicial ou arriscada, faz sentido visar uma redução da utilização como objectivo terapêutico temporário no que diz respeito à quantidade, tempo e frequência no sentido da redução e minimização dos danos [6]. Uma ferramenta de apoio aqui são as aplicações disponíveis gratuitamente [7,8]. Os pacientes que utilizam a Internet podem fazer um teste de consumo de álcool online, definir os seus objectivos pessoais de consumo de álcool e manter um diário de consumo de álcool detalhado. Se desejarem, podem enviar relatórios regulares de estado ao seu GP.
Opções de medicamentos
Abstinência de apoio ou abordagens de tratamento de redução de danos devem incluir intervenções farmacológicas. A eficácia geral destas abordagens tem sido demonstrada em extensos estudos com o mais alto nível de evidência [9]. As drogas aprovadas para o tratamento dos transtornos relacionados com o consumo de álcool têm pontos de partida diferentes (tab. 1) . O Disulfiram (Antabus®) levaria a uma forte reacção de intolerância quando o álcool é novamente tomado e funciona, entre outras coisas, através de um efeito dissuasor. O Acamprosato (Campral®) reduz o desejo de álcool (“craving/tearing”) e pode assim ajudar a assegurar a abstinência. Os antagonistas opiáceos naltrexona (Naltrexin®) e nalmefeno (Selincro®) reduzem o número de dias de consumo e a quantidade de álcool consumido e são assim classificados como abordagens redutoras de danos.
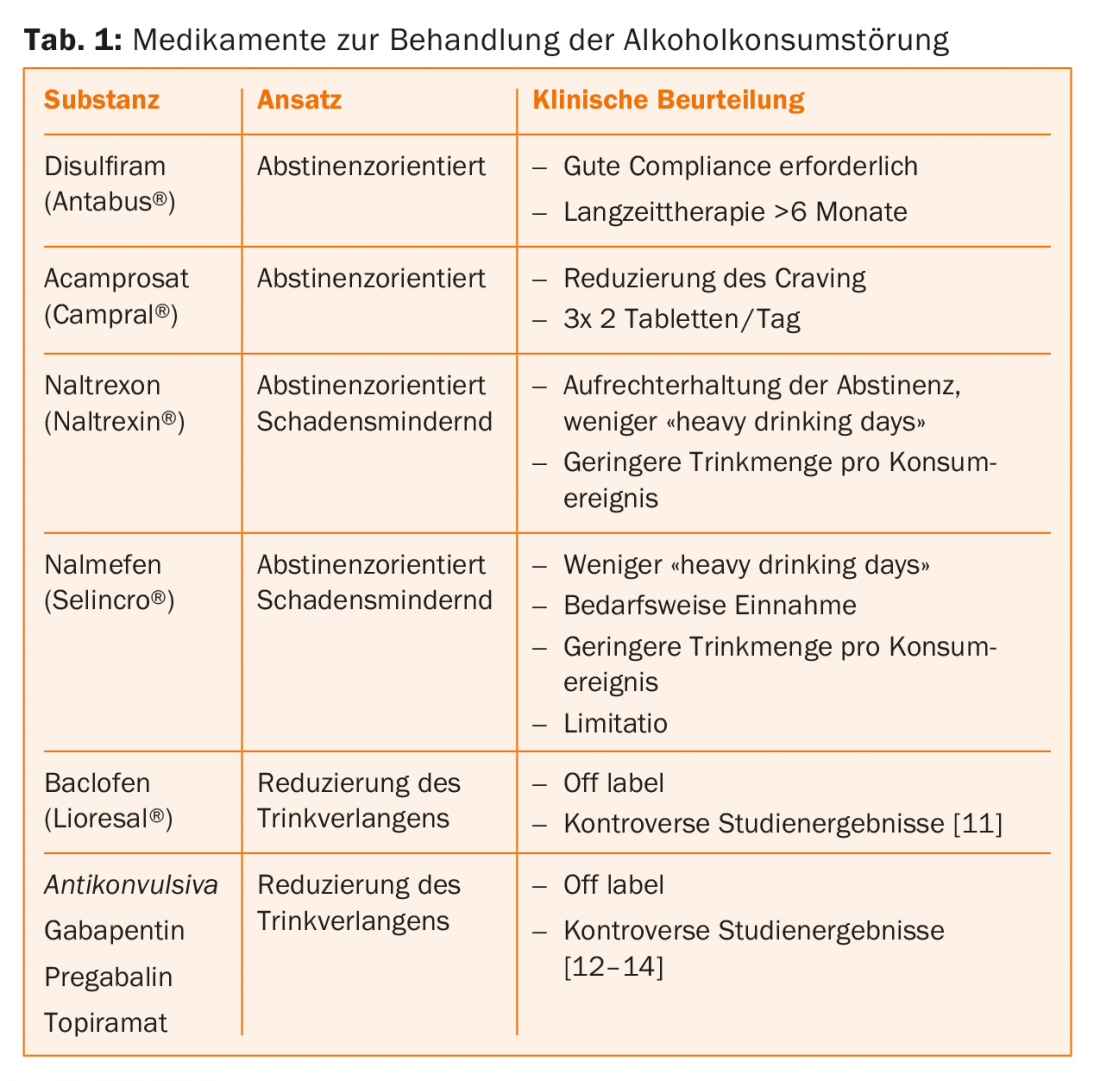
Disulfiram (Antabus®): A utilização de disulfiram (DS) requer informação detalhada, elevada conformidade e, em regra, ingestão controlada e monitorizada. Depois de tomar disulfiram, mesmo uma pequena quantidade de álcool leva a uma reacção extremamente desagradável e possivelmente perigosa (reacção de disulfiram-álcool). A utilização é particularmente adequada para os pacientes que tomaram uma decisão segura a favor da abstinência total. Para além do efeito farmacológico, a tomada de DS pode levar à consolidação da decisão de abstinência uma vez tomada e facilitar aos pacientes a luta diária contra a mesma. A ingestão deve ser de pelo menos seis meses, melhor um ano. Antes da interrupção, deve ter lugar uma avaliação detalhada da abstinência, devem ser discutidos possíveis factores de risco e deve ser acordada uma linha de acção sobre como proceder em caso de ingestão excessiva de álcool. No início da terapia com DS, devem ter lugar pelo menos contactos mensais, e os testes laboratoriais recomendados devem ser efectuados (ver informação técnica).
Acamprosato (Campral®): O tratamento com acamprosato (ACP) deve ser iniciado o mais cedo possível após a retirada do tratamento. O ACP pode ser entendido como um modulador do complexo receptor NMDA, embora o mecanismo de acção exacto ainda não tenha sido completamente compreendido. O efeito reflecte-se num desejo subjectivamente reduzido de beber, que é percebido a aumentar com a duração do consumo. O ACP é particularmente adequado para pacientes que lutam pela abstinência e que sofrem subjectivamente de “desejo”. Tem efeitos bastante moderados no risco de recaída e na duração da abstinência [10]. O ACP funciona melhor com pacientes que têm a abstinência total como objectivo terapêutico e que querem estabilizar mudanças já positivas após um período mais longo de abstinência.
Naltrexona (Naltrexin®) e nalmefeno (Selincro®): Os dois antagonistas de opiáceos (OA) são adequados para o suporte de drogas no tratamento de abstinência de alcoólicos após a desintoxicação e devem ser incorporados num programa de terapia psicossocial abrangente. Eles modulam as funções dopaminérgicas, cortico-mesolimbicas e assim reduzem directamente a pressão de consumo. A recompensa subjectivamente experimentada e o relaxamento normalmente desencadeado pelo álcool é reduzido ou não ocorre, o que leva a uma redução ou suspensão do consumo de álcool. O nalmefeno só é tomado em “dias de risco”, enquanto que a naltrexina deve ser tomada continuamente, de acordo com a informação especializada. Estudos demonstraram uma redução nos “dias de grande consumo de álcool”. Os efeitos secundários relatados por muitos pacientes sob a forma de tonturas, náuseas, insónias, dores de cabeça e confusão limitam a gama de utilização.
Uma tentativa de terapia com um dos antagonistas opióides deve ser considerada se houver uma história familiar ou um forte sentimento de “anseio/tecção”. OA são particularmente adequados para pacientes com acidentes repetidos que têm como objectivo a redução do consumo de álcool para reduzir os danos.
Lidar com recaídas
Em caso de reincidência repetida ou incapacidade de alcançar os objectivos terapêuticos mutuamente acordados, devem definitivamente ser incluídas ofertas específicas no tratamento, uma vez que isto iria normalmente para além do âmbito das operações de prática regular.
Cooperação
O distúrbio do uso do álcool é um evento complexo. A composição genética, factores de risco individuais, stress psicossocial e, acima de tudo, as perturbações psiquiátricas de acompanhamento requerem uma estreita cooperação com instituições especializadas, especialmente no caso de formas crónicas, mais graves. Especialmente as perturbações afectivas, perturbações de ansiedade, sequelas de trauma e síndromes de défice de atenção ocorrem frequentemente em doentes viciados e requerem tratamento por especialistas. Desta forma, os prestadores de cuidados primários podem ser aliviados e os pacientes podem ser tratados de forma óptima.
No caso de formas leves, é frequentemente suficiente ter uma conversa de apreciação com um médico, uma breve intervenção de um médico ou um encaminhamento para centros de aconselhamento de toxicodependência, que são geralmente organizados de forma descentralizada. As intervenções específicas centram-se no ensino de um modelo de perturbação e recuperação. Os pacientes são educados sobre a ligação entre o stress/tensão e a utilização de substâncias, são desenvolvidas estratégias gerais de resolução de problemas e são praticadas diferentes técnicas de redução de tensão. Em detalhe, estes podem ser, por exemplo, relaxamento muscular progressivo, métodos de redução do stress com base na atenção, métodos imaginativos, desportos de resistência e muito mais.
Perspectivas
A cooperação intensiva entre prestadores de cuidados primários e especialistas pode conseguir reduzir a dramática subutilização de pessoas com problemas de álcool. Actualmente, estão disponíveis diferentes estratégias de tratamento, cuja eficácia deve ser verificada a intervalos apropriados. As estratégias de droga disponíveis e as possibilidades de intervenção breve devem ser utilizadas de forma mais intensiva no futuro.
Mensagens Take-Home
- Os prestadores de cuidados primários desempenham um papel crucial em assegurar a abstinência após a desintoxicação.
- Através de uma estreita cooperação com instituições especializadas, mesmo cursos severos e complexos podem ser acompanhados com sucesso.
- A utilização orientada das intervenções medicamentosas disponíveis pode aumentar a taxa de sucesso.
- Para além das abordagens orientadas para a abstinência, devem definitivamente ser oferecidas abordagens de redução de danos.
- Apreciação do que foi alcançado até agora e apreciação de todos os esforços são a base de todos os esforços terapêuticos. Desta forma, os problemas de álcool podem ser tratados muito mais cedo, de forma mais abrangente e com mais sucesso.
Literatura:
- Addiction Monitoring Switzerland (2013-2015), FOPH.
- Fischer B, et al.: Custos relacionados com o álcool na Suíça. Relatório final encomendado pelo Gabinete Federal de Saúde Pública. Contrato nº 12.00466. 2014; Polinomics, Olten.
- Körkel J: Consumo controlado de álcool. Uma visão geral. Addiction Therapy 2002; 3(2): 87-964.
- Falkai P, Wittchen H-U, (eds. edição alemã): Critérios de Diagnóstico DSM-5 2015, Berna.
- National Collaborating Centre for Mental Health (UK): Alcohol Use Disorders: Diagnostic, Assessment and Management of Harmful Drinking and Alcohol Dependence. 2014; Directriz NICE 115.
- Directriz S3 Rastreio, diagnóstico e tratamento de doenças relacionadas com o álcool, registo AWMF nº 076-001 (a partir de 28.02.2016)
- www.redalc.ch (a partir de 10.2017)
- www.arud.ch/app.html (a partir de 10.2017)
- Centre for Substance Abuse Treatment: Incorporating Alcohol Pharmacotherapies Into Medical Practice: A Review of the Literature. Rockville (MD): Substance Abuse and Mental Health Services Administration (US); 2009. Protocolos de Melhoria do Tratamento SAMHSA/CSAT.
- Rösner S, et al: Antagonistas de opiáceos para a dependência do álcool. Cochrane Database Syst Rev 2010; (12): CD001867.
- Leggio L, Garbutt J C, Addolorato G: Eficácia e segurança do baclofeno no tratamento de pacientes dependentes de álcool. CNS Neurol Disord Drug Targets 2010; 9(1): 33-44.
- Furieri F A, Nakamura-Palacios E M: Gabapentina reduz o consumo de álcool e o desejo: um ensaio aleatório, duplo-cego, controlado por placebo. J Clin Psychiatry 2007; 68(11): 1691-1700.
- Martinotti G, et al: Eficácia e segurança da pré-gabalina na dependência do álcool. Advocacia 2008; 25(6): 608-618.
- Baltieri D A, et al: Comparação do topiramato com a naltrexona no tratamento da dependência do álcool. Vício 2008; 103(12): 2035-2044.
InFo NEUROLOGIA & PSYCHIATRY 2017; 15(6): 9-12.