Desde o estudo PARADIGM-HF, os inibidores da neprilysina receptora de angiotensina, ou “ARNIs”, têm sido a conversa da cidade: um avanço no tratamento da insuficiência cardíaca, um marco miliário ou um salto quântico. Entretanto, também se tornou claro onde o “miúdo novo no bloco” valsartan/sacubitril – se as novas directrizes ESC tiverem o seu caminho – deve ser colocado no algoritmo de terapia. Estarão os europeus a seguir um caminho semelhante ao dos americanos e a recomendar de facto a nova substância ao nível da primeira linha? Na reunião anual conjunta da SGK, SGHC e SGP em Lausanne, o Prof. Frank Ruschitzka, MD, Presidente eleito da Associação de Insuficiência Cardíaca (HFA) do CES, resumiu as inovações numa sessão principal bem frequentada.
“2,1% da população suíça, ou seja, um total de 175 000 pessoas, sofre de insuficiência cardíaca – e a tendência está a aumentar”, diz o Prof. Ruschitzka em jeito de introdução. “Embora esta seja provavelmente uma estimativa conservadora”. Nos últimos anos, a doença tem-se tornado cada vez mais o foco de interesse. Muito à frente de enfartes agudos do miocárdio e de cancros como o cancro da próstata ou da mama, é a razão mais comum para as hospitalizações. A boa notícia é que o tratamento, pelo menos para a insuficiência cardíaca sistólica, tem evoluído nos últimos anos de uma abordagem principalmente paliativa para uma terapia que salva vidas. Os inibidores da ECA, beta-bloqueadores e antagonistas dos receptores de corticóides minerais (MRAs) com os seus efeitos positivos sobre a mortalidade são particularmente dignos de menção [1]. “Hoje estamos cada vez mais a lidar com uma doença crónica em que seguimos os doentes durante anos”.
Uma novidade no palco da terapêutica redutora da mortalidade é a ARNI, a “estrela cadente” entre as drogas para a insuficiência cardíaca. O ensaio associado chamado PARADIGM-HF [2] foi interrompido devido à clara superioridade do medicamento LCZ696 (ARNI) sobre o enalapril [2]. 8442 pacientes com classe II-IV da NYHA e uma fracção de ejecção igual ou inferior a 40% tinham recebido LCZ696 (200 mg duas vezes por dia) ou enalapril (10 mg duas vezes por dia), para além da melhor terapia anterior. Em comparação com o enalapril, LCZ696 reduziu significativamente o risco de mortalidade por todas as causas (parâmetro secundário) em 16% (17,0 vs. 19,8%) e o parâmetro primário, um composto de mortes cardiovasculares e hospitalizações por insuficiência cardíaca (IC), em 20% (21,8 vs. 26,5%, p<0,001).
Quando é que ARNI é recomendado?
“Hoje estamos numa situação confortável em que podemos recorrer a muitas opções terapêuticas. Mas quanto mais medicamentos temos disponíveis, mais complexo se torna o algoritmo terapêutico”, o Prof. Ruschitzka resumiu as novas recomendações.
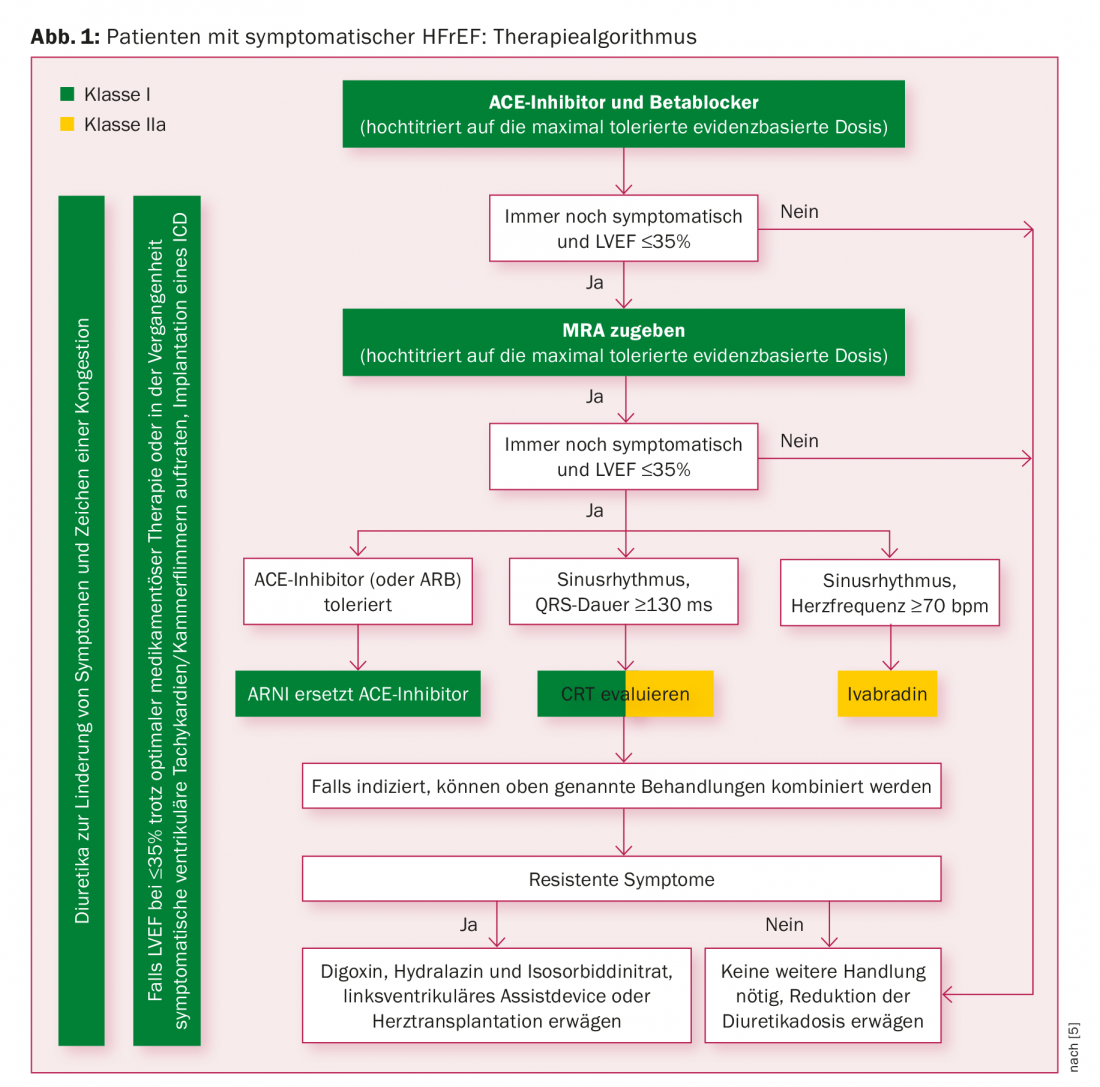
A actualização das directrizes dos EUA eleva de facto a ARNI à categoria de terapia de primeira linha ao recomendar inibidores da ECA ou bloqueadores dos receptores AT1 ou ARNI para a redução da morbilidade e mortalidade em pacientes com HI com fracção de ejecção reduzida (HFrEF) e uso concomitante de beta-bloqueador (e ARM) (recomendação classe I, para ARNI IB, para os outros IA); as directrizes europeias publicadas ao mesmo tempo são mais cautelosas [3]. A base continua a ser os inibidores da ECA – bloqueadores do receptor AT1 (ARBs) se intolerantes – e bloqueadores beta, titulados até à dose máxima tolerada baseada em provas. Se os pacientes permanecerem sintomáticos com uma fracção de ejecção do ventrículo esquerdo (FEVE) de ≤35%, é acrescentado um ARM. Só se esta medida não provocar uma mudança é que um ARNI deve substituir o inibidor da ECA (apenas em pacientes que já toleraram um inibidor da ECA). Esta recomendação tem o estatuto de IB. O algoritmo terapêutico correspondente é mostrado na figura 1.
O Prof. Ruschitzka também recordou novamente as contra-indicações mais importantes quando se trata de valsartan/sacubitril (angioedema conhecido na história, disfunção renal grave com eGFR <10 ml/min/1.73 m2, gravidez). Valsartan/sacubitril deve ser administrado não antes de 36 horas após a interrupção da terapia com inibidores da ECA e não deve ser combinado com um inibidor da ECA, aliskiren ou um ARB. Aconselha-se também cautela no que diz respeito à hipercalemia e hipotensão. O mesmo se aplica a doentes com um eGFR entre 10 e 30 ml/min/1,73 m2.
Uma dose inicial de 2× 50 mg/d é recomendada em doentes previamente tratados com uma dose baixa de inibidores da ECA ou ARB. Caso contrário, a dose inicial recomendada de Entresto® é de 2× 100 mg/d com um aumento de duas em duas a quatro semanas para a dose alvo de 2× 200 mg/d.
Existe uma forma “intermédia” de insuficiência cardíaca?
A segunda inovação nas directrizes do CES, que será certamente discutida intensivamente no futuro, é a introdução de uma “classe média” de IH: A HFmrEF (Fração de Ejecção de Médio Prazo da Insuficiência Cardíaca) encontra-se classificada entre a IH sistólica (HFrEF) e a IH diastólica (HFpEF). O novo grupo entra assim na zona cinzenta entre HFrEF com uma LVEF de <40% e HFpEF com uma LVEF de ≥50%. Nesta forma “média”, a LVEF é portanto 40-49%. Enquanto em HFrEF os sinais clínicos (sintomas com/sem sinais de doença) e a fracção de ejecção reduzida são suficientes para o diagnóstico, em HFpEF e HFmrEF os níveis de peptídeos natriuréticos devem ser elevados e devem estar presentes achados adicionais que demonstrem danos estruturais ou funcionais no músculo cardíaco. A nova classificação está resumida no quadro 1.

CRT – contra-indicação com duração QRS <130 ms
A terapia de ressincronização cardíaca (CRT) é recomendada para pacientes sintomáticos com uma fracção de ejecção ≥150%, uma duração QRS ≥150 ms e um bloco de ramo esquerdo com estado IA se os sintomas persistirem apesar da terapia médica óptima. “Aqui o caso é claro”, o Prof. Ruschitzka resumiu a situação do estudo. “Uma duração QRS <130 ms é agora claramente uma contra-indicação de CRT após os resultados negativos do ensaio EchoCRT [4]. O que acontece na área no meio? É necessário mais esclarecimentos aqui, a CRT recebe actualmente uma recomendação IB em pacientes com bloqueio de ramo esquerdo”.
E insuficiência cardíaca diastólica?
Até à data, nenhum tratamento demonstrou uma redução convincente da morbilidade ou mortalidade em doentes com HFmrEF e HFpEF. O rastreio e tratamento das comorbilidades cardiovasculares e não cardiovasculares, que se encontram normalmente em grande número neste grupo, continuam por isso a ser de grande importância. Comorbidades importantes são a hipertensão, fibrilação atrial, diabetes e isquemia. Os diuréticos podem reduzir os sintomas e sinais de insuficiência cardíaca congestiva.
Aliviar pacientes com HFmrEF e HFpEF.
“Os princípios para o tratamento de comorbidades em geral são: Tratar a deficiência de ferro; metformina como primeira linha na diabetes mais IH; em hipertensão adicionar diuréticos, amlodipina ou felodipina para uma terapia medicamentosa ideal de HFrEF”, explicou o Prof Ruschitzka.
Fonte: Reunião Anual Conjunta SGK, SGHC, SGP, 15-17 de Junho de 2016, Lausanne
Literatura:
- McMurray JJ: CONSENSUS à EMPHASE: a esmagadora evidência que torna o bloqueio do sistema renina-angiotensina-aldosterona a pedra angular da terapia para a insuficiência cardíaca sistólica. Eur J Heart Fail 2011 Sep; 13(9): 929-936.
- McMurray JJ, et al: Angiotensin-neprilysin inibição versus enalapril na insuficiência cardíaca. N Engl J Med 2014 Set 11; 371(11): 993-1004.
- Yancy CW, et al: 2016 ACC/AHA/HFSA Focused Update on New Pharmacological Therapy for Heart Failure: An Update of the 2013 ACCF/AHA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Failure Society of America. Circulação 2016 Maio 20. DOI: 10.1161/CIR.00000000000435 [Epub ahead of print].
- Ruschitzka F, et al: Terapia de ressincronização cardíaca em insuficiência cardíaca com um complexo QRS estreito. N Engl J Med 2013 Oct 10; 369(15): 1395-1405.
- Ponikowski P, et al: 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. EHJ 2016, Maio http://dx.doi.org/10.1093/eurheartj/ehw128 20. DOI: [Epub ahead of print] .
CARDIOVASC 2016; 15(4): 25-27