No que diz respeito às fracturas osteoporóticas, a Suíça, juntamente com a Suécia e os EUA, é um dos países de alto risco. Uma mulher suíça de 50 anos de idade tem um risco de 51,3% de sofrer uma fractura osteoporótica no resto da sua vida. Para os homens, o risco é significativamente menor a 20,2%, mas ainda assim significativo [1]. O Prof. Dr. Marius Kränzlin, Basileia, deu uma visão geral das recomendações actuais sobre o diagnóstico e terapia da osteoporose na reunião anual deste ano do SGIM.
Embora cada vez mais números indiquem que a incidência de fracturas diminuiu desde a introdução dos bisfosfonatos, o número de hospitalizações devido a fracturas osteoporóticas aumentou 17% e os custos de hospitalização chegaram a atingir 30% na Suíça entre 2000 e 2008 [2]. Estes números mostram como é importante identificar os doentes de alto risco para os tratar adequadamente. “Sabemos que uma diminuição da densidade óssea por um desvio padrão duplica o risco relativo de fractura, mas tivemos de aprender nos últimos anos que a densitometria não é adequada para o rastreio porque a especificidade diminui com >80% é muito bom, mas a sensibilidade é fraca”, disse o Prof. Dr. Marius Kränzlin, Basileia, na sua palestra na reunião anual do SGIM deste ano.
Por um lado, 50% das fracturas osteoporóticas já ocorrem na fase osteopénica, ou seja, antes de se atingir o limiar de diagnóstico (pontuação T -2,5); por outro lado, há pacientes com uma pontuação T muito baixa que não sofrem uma fractura durante muitos anos. Isto mostra que a densidade óssea não é o único factor de risco de fractura. Em muitos países, incluindo a Suíça, recomenda-se, portanto, a chamada estratégia de investigação de casos em vez do rastreio densitométrico. Para além do registo de fracturas osteoporóticas anteriores – o maior risco para uma nova fractura – são registados outros factores que aumentam o risco de fractura (Tab. 1).

Só são feitos mais esclarecimentos se estiverem presentes factores de risco. Um instrumento adequado para identificar os doentes em risco acrescido é o Fracture Risk Assessment Tool (FRAX) da OMS , que combina os vários factores de risco num algoritmo específico. Mesmo sem medição da densidade óssea, o risco absoluto de fractura individual de um paciente pode ser calculado com esta calculadora de risco, que está disponível online em www.shef.ac.uk/FRAX/ ou como uma aplicação do iPhone. Dependendo do resultado, pode então ser realizada uma densitometria para determinar o risco com maior precisão e o resultado pode ser incluído no cálculo do FRAX.
Lidar correctamente com o risco de fractura calculado
O cálculo do risco de fractura é a base para a decisão de tratamento. Em pacientes que já sofreram uma fractura vertebral ou do colo femoral, todas as directrizes concordam que esta é uma indicação para a terapia medicamentosa. Para fracturas não vertebrais pré-existentes, a indicação de tratamento pode basear-se no FRAX e no limiar de intervenção definido para o respectivo país ou na densitometria (T-score -2). “Na Suíça, concordámos em utilizar o FRAX e só fazemos densitometria se o risco de fractura for demasiado elevado”, explicou o Prof. Kränzlin.
A decisão terapêutica é mais difícil em doentes sem fracturas. Nos EUA, um T-score de -2,5 ou um risco de fractura de 10 anos de ≥15-20% é geralmente considerado uma indicação para o tratamento medicamentoso, independentemente da idade. Em Inglaterra, Suíça e França, aplica-se em vez disso um limiar de risco ajustado à idade, ou seja, recomenda-se a terapia medicamentosa se o risco absoluto estimado de 10 anos de uma fractura osteoporótica corresponder ao risco absoluto de uma pessoa da mesma idade com uma fractura prevalecente (Tab. 2).
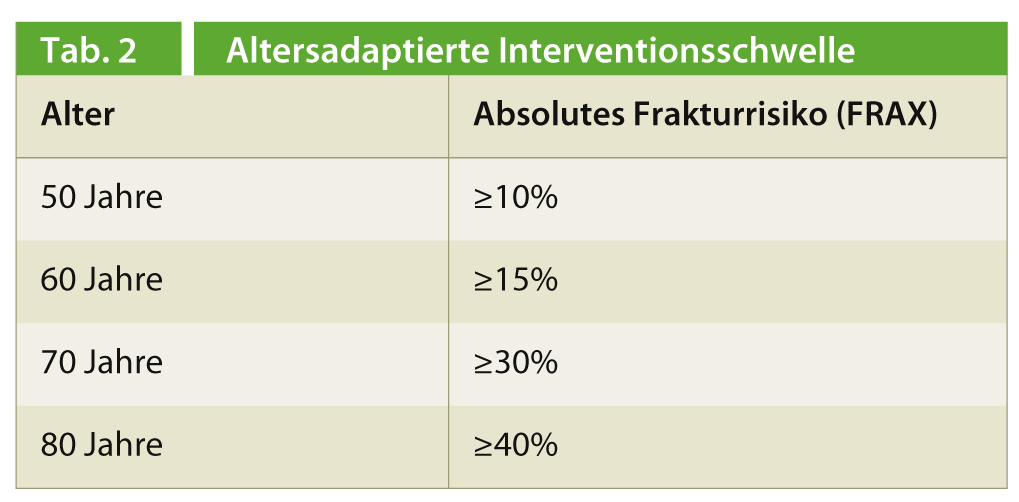
Esta é a única forma de garantir que nenhum paciente seja tratado desnecessariamente. Como mostrou um estudo publicado em 2012, esta abordagem é também rentável em todas as idades [3].
Existe hoje toda uma gama de preparações disponíveis para tratamento. Há muito boas provas (grau A) de que o risco de fracturas vertebrais pode ser significativamente reduzido para os bisfosfonatos, moduladores selectivos dos receptores de estrogénios (raloxifeno, bazedoxifeno), estrogénios, o anticorpo RANKL (denosumab) e teriparatide (hormona paratiróide recombinante). Para as fracturas não vertebrais, os bisfosfonatos, denosumab e teriparatide em particular reduzem o risco de fractura [4]. Nos próximos anos, esperam-se várias outras substâncias que se encontram ainda na fase clínica III, tais como um inibidor de catepsina K (odanacatib) e os anticorpos anabólicos anti-esclerostina e anti-corpos anti-thickhead.
As pausas no tratamento são importantes
“Mas quanto tempo deve realmente durar o tratamento”, perguntou o Prof. Kränzlin, levando-nos a um ponto que é actualmente objecto de intenso debate. Estudos mostram que após três anos de tratamento, os bisfosfonatos continuam a ter efeito durante pelo menos três anos após terem sido interrompidos, razão pela qual, na maioria dos casos, se pode fazer uma pausa no tratamento [6]. Apenas os doentes em que a pontuação T no colo do fémur ainda é <-2,5 após três a cinco anos de tratamento beneficiam de terapia continuada [7]. “Para alto risco de fractura, recomendamos a terapia com bisfosfonato durante cinco a sete anos, para um risco moderado durante três a cinco anos, depois uma pausa e acompanhamento. Para o denosumab, nesta altura também recomendamos uma interrupção no tratamento após três a cinco anos, embora ainda não saibamos exactamente o que acontece após a interrupção”, disse o Prof. Kränzlin, resumindo as recomendações da Associação Suíça de Osteoporose (SVGO).
Uma razão para limitar a duração da terapia é também o aumento da taxa de complicações no tratamento de bisfosfonatos a longo prazo. Embora o risco de osteonecrose do maxilar não seja muito elevado com a terapia de osteoporose (1:10.000 vs. 1:100 com terapia oncológica), é preciso estar consciente de que o bisfosfonato se acumula no maxilar após um procedimento de mandíbula dentada, o que aumenta significativamente o risco de osteonecrose [8]. A cirurgia dentoalveolar não deve portanto ser realizada antes de oito semanas após a última administração de bisfosfonatos intravenosos, e o tratamento não deve ser retomado até que a condição dentoalveolar tenha sarado completamente.
Outra complicação sofrida pelos doentes que têm recebido bisfosfonatos há vários anos e se queixam de dor na coxa é a fractura atípica do fémur. Estas fracturas ocorrem espontaneamente, são tipicamente horizontais e mostram um espessamento cortical na zona da fractura. Uma vez que este espessamento pode ser detectado radiologicamente com antecedência, vale a pena fazer um raio-x na situação acima referida. Após a descontinuação dos bisfosfonatos, o risco de fractura atípica normaliza após apenas seis a doze meses.
Fonte: 81ª Reunião Anual da SGIM, 29-31 de Maio de 2013, Basileia
Literatura:
- Lippuner K, et al. Probabilidades de fractura osteoporótica remanescentes e absolutas de 10 anos de vida em homens e mulheres suíços. Osteoporos Int 2009; 20: 1131-1140.
- Lippuner K, et al. Internações por fraturas entre 2000 e 2007 na Suíça: uma análise de tendências. Osteoporos Int 2011; 22: 2487-2497.
- Kanis JA, et al. Orientação europeia para o diagnóstico e gestão da osteoporose em mulheres na pós-menopausa. Osteoporos Int 2008 Abril; 19(4): 399-428.
- Lippuner K, et al. Limiares de intervenção rentáveis contra fracturas osteoporóticas baseadas em FRAX® na Suíça. Osteoporos Int 2012; 23: 2579-2589.
- Murad MH, et al. Revisão clínica. Eficácia comparativa dos tratamentos medicamentosos para prevenir fracturas de fragilidade: uma revisão sistemática e uma meta-análise em rede. J Clin Endocrinol Metab 2012; 97: 1871-1880.
- DM preto, et al. O efeito de 3 contra 6 anos de tratamento com ácido zoledrónico da osteoporose: uma extensão aleatória do Ensaio de Fractura HORIZON-Pivotal (PFT). J Bone Miner Res 2012; 27: 243-254.
- Schwartz AV, et al. Eficácia do alendronato contínuo para fracturas em mulheres com e sem fractura vertebral prevalecente: o ensaio FLEX. J Bone Miner Res; 25: 976-982.
- Rizzoli R, et al. Osteonecrose da mandíbula e tratamento de bisfosfonatos para osteoporose. Bone; 42: 84-847.
Prática Familiar 2013; 8(9): 50-51