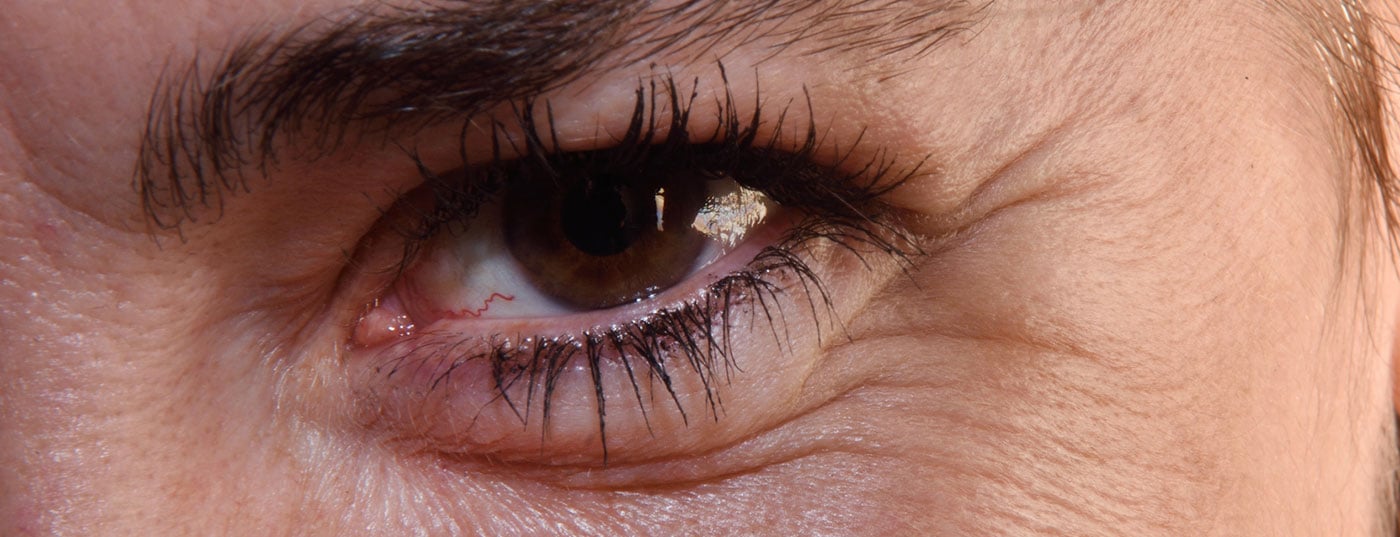
A alergia de contacto é uma causa comum de eczema das pálpebras. O envolvimento ocular é também um sintoma de muitas doenças inflamatórias crónicas da pele. Quais são os diagnósticos diferenciais a considerar? Que novas descobertas existem sobre as opções de tratamento? Este artigo fornece respostas a estas e outras questões.
O facto de as irritações cutâneas serem comuns em certas zonas da zona dos olhos não se deve apenas à grande tensão que lhes é imposta, mas tem também razões fisiológicas, explica o Prof. Haase. Por exemplo, a pele na área das pálpebras é consideravelmente mais fina do que na região das sobrancelhas e existem duas populações de glândulas sebáceas: Glândulas sebáceas de Zeis nos folículos ciliares, glândulas meibomianas no lado conjuntival. As glândulas meibomianas são grandes glândulas sebáceas que produzem uma secreção que desempenha um papel importante no filme lacrimogéneo [1].
Dermatite de contacto “por via aérea” e ouro como alergénico
Quase metade dos casos de eczema das pálpebras são eczema de contacto alérgico, o eczema atópico das pálpebras é a causa em 26% das pessoas afectadas e o eczema irritante das pálpebras em 17,6%, sendo o eczema seborreico responsável por uma proporção menor [1]. Se o eczema for unilateral, é muito provavelmente uma forma alérgica de contacto; noutros casos, a irritação da pele é normalmente bilateral. A lista de alérgenos de contacto positivos no eczema das pálpebras é encabeçada por ouro, seguida por perfumes, perubalsam, níquel, neomicina, quaternium e clorometilisotiazolona [2,3]. Se uma determinada substância for suspeita como um gatilho e/ou um resultado positivo no teste epicutâneo, evitar os factores possivelmente irritantes pode fornecer informação. No caso de dermatite de contacto “por via aérea” causada por margaridas, é possível que apenas as pálpebras sejam afectadas e que nenhuma outra parte da pele seja afectada, disse o orador.
No que diz respeito às opções terapêuticas, existe uma base de provas bastante pequena; apenas alguns estudos investigam especificamente os agentes terapêuticos na área das pálpebras. As recomendações de tratamento baseadas na experiência para o eczema alérgico de contacto incluem a prevenção de alergénios e preparações tópicas anti-inflamatórias, tais como corticosteróides de baixa potência (por exemplo, pomada ocular Ultracortenol, Advantan®) ou inibidores de calcineurina (por exemplo, Protopic®, Elidel®) [1]. Os inibidores de calcineurina podem ser utilizados, por exemplo, para evitar o risco de aumento da pressão intra-ocular associada à utilização de esteróides tópicos. Dependendo da causa, a terapêutica antifúngica também pode ser utilizada. No que diz respeito aos cremes oftalmológicos, existe uma grande variedade disponível no mercado, mas deve-se ter o cuidado de assegurar que não sejam incluídos ingredientes irritantes, tais como formaldeído ou libertadores de formaldeído, sublinha o Prof.
Quais são os desafios de diagnóstico diferencial?
O envolvimento ocular está presente em mais de metade de todos os doentes com rosácea, geralmente nas seguintes manifestações: Blefarite, conjuntivite, ceratite, esclerite, irite, neovascularização da córnea. Cerca de um terço dos doentes com rosácea têm lesões da córnea perfurada [1]. As provas empíricas mostram correlações patogénicas entre sinais clínicos de blefarite, extensão da colonização Demodex dos folículos alvo e contagem bacteriana de Staphylococcus aureus / Propionibacterium acnes [4,5]. As seguintes outras perturbações devem ser consideradas no diagnóstico diferencial: Erisipela, angioedema, dermatite perioral, psoríase, herpes simplex/zoster, dermatomiosite. A erisipela periorbital (celulite pré-septal) refere-se a uma infecção bacteriana da pele como resultado de sinusite, impetigo, traumatismo, picadas de insectos. Aetiologicamente, existe geralmente uma infecção com estreptococos, estafilococos e hemofilos. Pode haver um historial de doenças infecciosas. Os sintomas clínicos clássicos são febre, dor de contacto e fadiga. A terapia padrão inclui antibióticos tais como co-amoxicilina ou cefalosporinas. Os sintomas da erisipela periorbital e do flegmão orbital são semelhantes nas fases iniciais. “O flegmão orbital, ou seja, a infestação de tecido proximal à fáscia pré-epitelar, é uma emergência e requer tratamento hospitalar”, diz o Prof Haase.
Inflamação da borda da pálpebra e “disfunção da glândula meibomiana
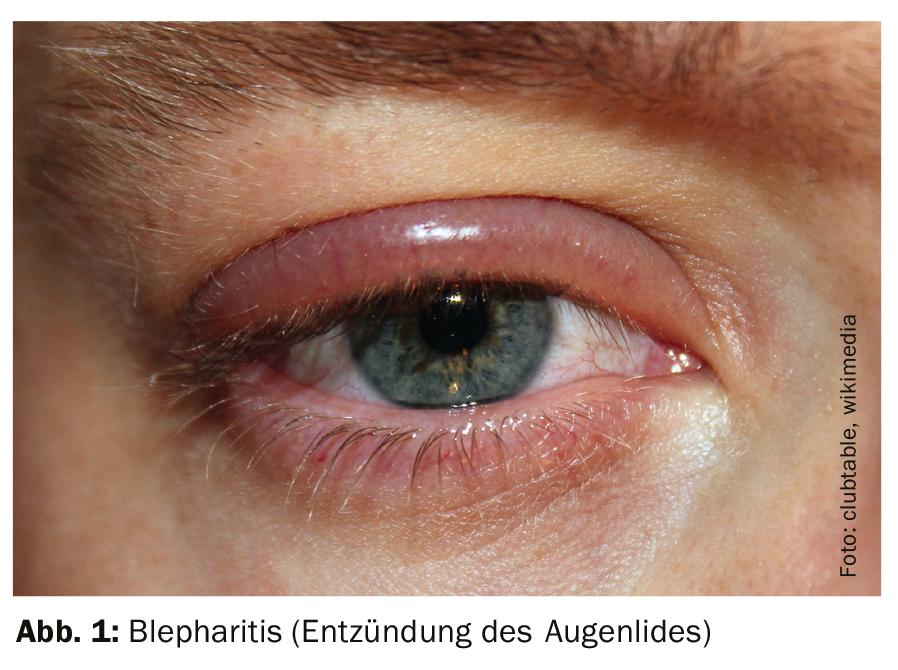
A blefarite anterior e posterior são inflamações das margens das pálpebras que são geralmente causadas por bactérias. Blepharitis anterior é caracterizada pela inflamação das glândulas lacrimais e dos folículos pestanas, bem como do hordeolum externo. Se a causa for infecciosa, os possíveis agentes patogénicos são bactérias. As fontes mais comuns de infecção são Staphylococcus aureus, e menos frequentemente Staphylococcus epidermis, Corynebacterium, Propionibacterium ou Heliobacter. Também os fungos (por exemplo Pityrosporum ovale) ou parasitas (por exemplo Demodex brevis, Demodex folliculorum) são possíveis agentes patogénicos. As causas não infecciosas são mais raras, mas a blefarite no contexto da rosácea é possível, por exemplo, embora ainda existam algumas lacunas no nosso conhecimento sobre este assunto neste momento [1,6]. Blepharitis anterior também pode ser localizada, caso em que apenas um ou dois folículos são afectados, o que também é chamado hordeolum externo. Haase menciona que se houver suspeita de blefarite bacteriana anterior, um exame utilizando um microscópio com luz reflectida pode ser informativo. Se os cílios estiverem rodeados por uma crosta escamosa, isto é uma indicação de causas bacterianas; se for colonização demodex, é típico um tipo de escamação tubular-cilíndrica na borda da pálpebra.
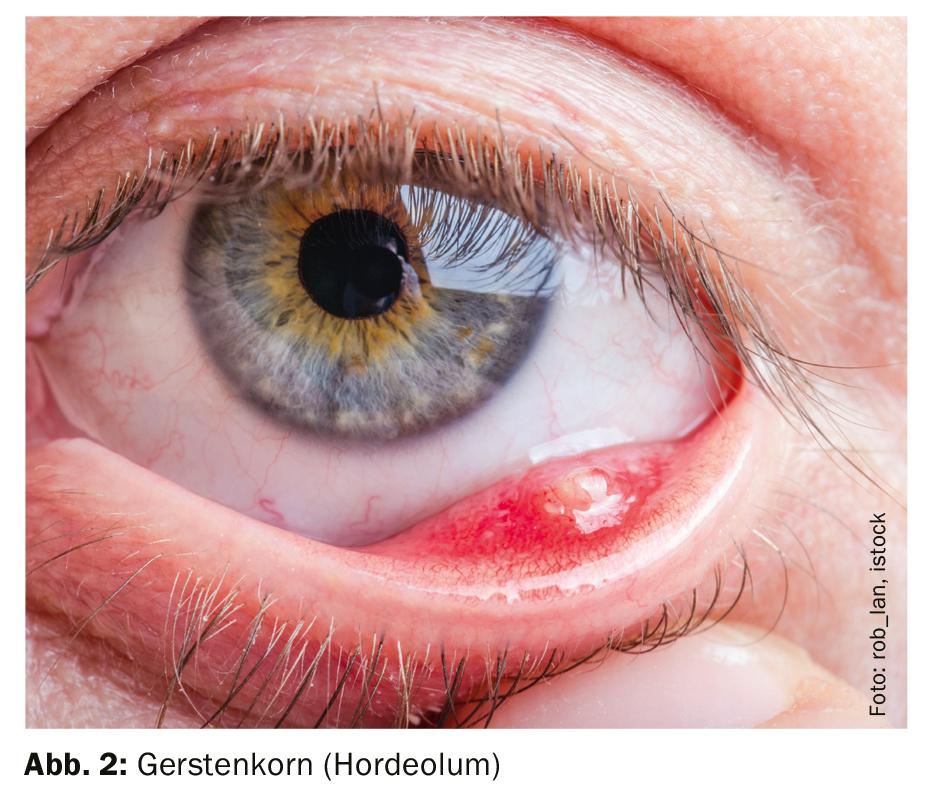
A blefarite posterior é uma inflamação das glândulas meibomianas. Clinicamente, isto manifesta-se ou como um hordeolum interno ou um calazião. Um hordeolum interno é uma infecção aguda e purulenta causada por bactérias, fungos ou ácaros. Se esta inflamação se tornar crónica, forma-se um calazião, uma inflamação crónica lipogranulomatosa. Um possível tumor da pálpebra deve ser distinguido no diagnóstico diferencial [1]. Tanto para o hordeolum interno como para o calazion, a viscosidade do sebo produzido pelas glândulas meibomianas desempenha um papel importante. Se as glândulas meibomianas estiverem bloqueadas, já não podem libertar a sua secreção lacrimal, resultando em olho seco, também conhecida como “disfunção da glândula meibomiana”.
Componentes de fisioterapia e drogoterapia
Como medidas terapêuticas para a blefarite (Fig. 1), incluindo o hordeolum (Fig. 2), as intervenções físicas (calor, limpeza das margens das pálpebras, massagem) são de grande importância, para além do tratamento medicinal. Um dos objectivos é fazer com que a secreção das glândulas Meibomianas volte ao filme lacrimogéneo. Porque é que as aplicações de calor são recomendadas neste caso apesar da presença de uma inflamação tem a ver com a natureza especial da secreção das glândulas meibomianas, explica o orador. A secreção é em forma de gel e tem de ser liquefeita para entrar na película lacrimogénea (“transição de fase”), que depende da temperatura. No que diz respeito aos panos de limpeza, há muitos no mercado que contêm extracto de árvore de chá, que é uma substância tóxica para os ácaros demodex, explicou o orador.
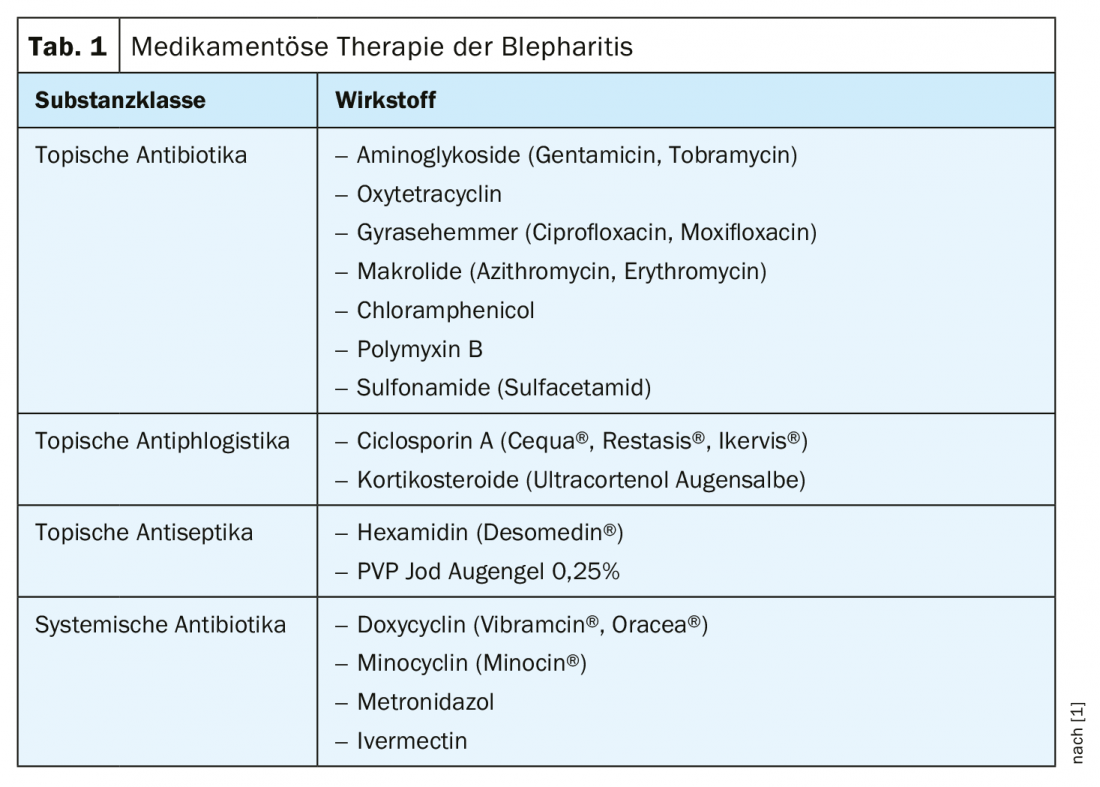
As medidas farmacológicas podem ser preparações de aplicação tópica (antibióticos, possivelmente esteróides) ou terapêutica sistémica (doxiciclina, metronidazol, ivermectina) [1] (Quadro 1, caixa).

Literatura:
- Haase I: Apresentação de slides: Curso de Actualização 3 – Dermatoses Inflamatórias. Zonas problemáticas: áreas de crise inflamatória da pele, Prof. Dr. med. Ingo Haase, 9th Zurich Dermatological Training Days 2019, Zurique, 27 de Junho de 2019.
- Wolf R, Orion E, Tüzün Y: dermatides Periorbitais (pálpebras). Clínicas em Dermatologia 2014; 32(1): 131-140.
- McDaniel LM, Couch SM: dermatite alérgica das pálpebras como única manifestação de hipersensibilidade ao ouro. Ophthalmic Plastic & Reconstructive Surgery 2017; 33(4): e80-e82.
- Vieira AC, Mannis MJ: rosácea ocular: comum e comummente falhada. J Am Acad Dermatol. 2013 Dez;69(6 Suppl 1):S36-41. doi: 10.1016/j.jaad.2013.04.042.
- Zhu M, et al: Análise Quantitativa das Bactérias em Blepharitis com Infestação por Demodex. Front Microbiol 2018; 9: 1719. doi: 10.3389/fmicb.2018.01719. eCollection 2018.
- Bradley JC: Blepharitis Anterior: Estratégias de Tratamento. Doença Ocular da Superfície: Córnea, Conjuntiva e Película Lágrima, Expert Consult – Online and Print, 2013, 61-66.
- Foulks GN, Borchman D, Yappert, Kakar S: Azitromicina tópica e doxiciclina oral de disfunção da glândula meibomiana: um estudo piloto comparativo clínico e espectroscópico. Cornea 2013; 32(1): 44-53. doi: 10.1097/ICO.0b013e318254205f.
DERMATOLOGIE PRAXIS 2019; 29(4): 42-44 (publicado 28.8.19, antes da impressão).